Что такое суправитальные реакции
Кафедра судебной медицины лечебного факультета Российского национального исследовательского медицинского университет им. Н.И. Пирогова Минздравсоцразвития России, Москва
Кафедра судебной медицины Российского национального исследовательского медицинского университета им. Н.И. Пирогова Минздрава России, Москва, Россия, 119435
Кафедра судебной медицины лечебного факультета Российского национального исследовательского медицинского университета им. Н.И. Пирогова
Современное состояние и пути дальнейшего совершенствования установления давности наступления смерти
Журнал: Судебно-медицинская экспертиза. 2018;61(4): 59‑62
Буромский И.В., Сидоренко Е.С., Ермакова Ю.В. Современное состояние и пути дальнейшего совершенствования установления давности наступления смерти. Судебно-медицинская экспертиза. 2018;61(4):59‑62.
Buromskiĭ IV, Sidorenko ES, Ermakova IuV. The current state of the establishment of prescription of death coming and the ways to its further. Sudebno-Meditsinskaya Ekspertisa. 2018;61(4):59‑62. (In Russ.).
https://doi.org/10.17116/sudmed201861459
Кафедра судебной медицины лечебного факультета Российского национального исследовательского медицинского университет им. Н.И. Пирогова Минздравсоцразвития России, Москва
Рассмотрены проблематика установления давности наступления смерти на современном уровне экспертной деятельности, сложности использования классических и лабораторно-диагностических методов установления времени наступления смерти. Освещены приоритетные пути решения данной проблемы.
Кафедра судебной медицины лечебного факультета Российского национального исследовательского медицинского университет им. Н.И. Пирогова Минздравсоцразвития России, Москва
Кафедра судебной медицины Российского национального исследовательского медицинского университета им. Н.И. Пирогова Минздрава России, Москва, Россия, 119435
Кафедра судебной медицины лечебного факультета Российского национального исследовательского медицинского университета им. Н.И. Пирогова
В современной судебно-медицинской науке и практике не теряет своей актуальности модернизация используемых и разработка новых, более совершенных критериев, методов и подходов установления давности наступления смерти (ДНС). Повышение точности и объективности определения времени наступления смерти экспертным путем в значительной степени облегчает оперативно-розыскные действия, направленные на раскрытие преступлений против жизни граждан и изобличение совершивших их преступников [1—3].
В экспертной практике время наступления смерти устанавливают согласно п. 45.2 Приказа Минздравсоцразвития Р.Ф. № 346н от 12.05.10 «Организация и производства судебно-медицинских экспертиз в государственных судебно-экспертных учреждениях Российской Федерации» с использованием инструментальных и лабораторных методов, указывая его в часах для раннего посмертного периода, в днях и даже в месяцах при наличии поздних трупных изменений [4].
В специальной научной литературе, исходя из практического и научного опыта, выделяют три основных направления определения ДНС экспертным путем:
1) визуально-описательное (изучение ранних и поздних трупных явлений, суправитальных реакций);
2) инструментальное (биохимические, физические и другие инструментальные и лабораторные методы исследования);
3) математическое моделирование посмертных процессов.
В качестве визуально-описательного способа диагностики ДНС чаще других применяют исследование скорости остывания трупа с учетом условий окружающей среды, оценку вида и стадии (степень) развития ранних и поздних посмертных изменений: мышечное окоченение, трупные пятна, гниение, мумификация, сапонификация и др.
На сроки формирования и динамику развития посмертных изменений оказывает влияние значительное количество изменчивых внешних и внутренних факторов, а также условия, в которых пребывало тело (оттаивание после промерзания, извлечение из очага пожара и т. д.). С учетом этого экспертное суждение о ДНС имеет интервальный характер, значение которого определяется на основании сравнительного анализа всей совокупности полученных данных и в каждом конкретном случае составляет от нескольких часов до нескольких лет.
Ректальная термометрия с некоторыми оговорками является неплохим диагностическим критерием ДНС [5—7]. Остывание мертвого тела происходит за счет излучения, проводимости и конвекции. В связи с этим на скорость процесса могут оказывать влияние такие эндогенные и экзогенные факторы, как масса тела, возраст, степень выраженности подкожной основы умершего, наличие и характер одежды, поза трупа, температура и влажность окружающей среды, наличие ветра и др. С учетом этого термометрический метод актуален лишь в случае нахождения тупа на воздухе в условиях постоянной температуры, и теряет свою значимость при обнаружении трупа на подогреваемом полу и холодных поверхностях.
Процесс охлаждение начинается сразу после наступления биологической смерти. Тем не менее предлагаемые для расчета методики неоднозначны. Так, по данным одних авторов, температура трупа в течение первых 6 ч посмертного периода снижается на 1—1,5 °С в час, а позже на 1 °C через каждые 1,5—2 ч до тех пор, пока не станет на 0,5—1,5 °С ниже температуры окружающего воздуха [8]. Согласно другим источникам [9], снижение температуры тела происходит равномерно на 1 °C в час.
Следует также указать, что все используемые расчетные формулы и диагностические таблицы применимы только к трупам взрослых людей. Остывание трупов детей подчиняется совершенно другим закономерностям. Исключение составляет предложенный Е.М. Кильдюшовым [10] термометрический способ определения ДНС новорожденных.
Разнообразные внешние и внутренние факторы оказывают существенное влияние также на сроки формирования и выраженность трупных пятен. В результате длительного голодания, при анемии, обильной кровопотере они визуализируются позднее среднеобусловленного времени. С другой стороны, трупные пятна могут появляться уже в агональном периоде, т. е. прижизненно, у лиц, смерть которых обусловлена нарушением кровообращения.
Нет единого взгляда и на сроки появления и продолжительность стадий развития трупных пятен. Ряд авторов [11, 12] относят начало их формирования от 20—45 мин до 1–2 ч, а окончание — от 24 до 48 ч.
Таким образом, результаты оценки трупных пятен, а именно стадии формирования, интенсивность и время восстановления их после надавливания следует использовать в качестве критерия ДНС с большой осторожностью и лишь в совокупности с другими способами оценки сроков постмортального периода.
Все это относится и к мышечному окоченению, на сроки появления и развития которого влияют степень физического развития и возраст умершего, наличие у него ряда хронических заболеваний, предшествующая смерти физическая активность, температура окружающей среды и ряд других факторов. Существенным минусом является также значительная величина диагностических интервалов ДНС: первые признаки относят к 1—4 ч посмертного периода, максимальное развитие — к концу 1-х суток, а разрешение к концу 2-х — началу 3-х суток [9].
Значительная протяженность диагностических интервалов отличает также способы установления ДНС, основанные на анализе сроков появления и степени выраженности поздних трупных изменений.
Первые признаки гнилостной трансформации трупа в зависимости от условий внешней среды начинают проявляться от 3—4 до 24—48 ч после наступления смерти. Ускоряют сроки их появления ожирение, застойная сердечная недостаточность, наличие на трупе обширных открытых повреждений, механическая асфиксия и сепсис в качестве причины смерти. Соответственно замедляют сроки обезвоживание организма, обильная кровопотеря, острое смертельное отравление карболовой кислотой, хлоридом цинка, стрихнином и рядом других токсикантов. Развитие гнилостных процессов в значительной мере зависит также от температуры окружающей среды и состава почвы, в которой захоронено тело.
Первые признаки мумификации трупа могут быть обнаружены через 1—2 мес после наступления смерти. Полностью процесс мумификации трупа завершается в срок от 4—6 до 12 мес.
Различимые признаки жировоска, как правило, наблюдаются в первые месяцы посмертного периода. Полное превращение трупа в жировоск происходит в среднем через 10—12 мес.
Как и визуально-описательные способы определения ДНС, результаты определения переживаемости тканей с помощью механического, химического и электрического раздражения (суправитальные реакции) также не могут обеспечить необходимой точности определения давности смерти.
Невысокая точность и объективность установления ДНС традиционными визуально-описательными методами обусловили проведение на рубеже XX—XXI вв.ека комплекса работ, посвященных внедрению в судебно-медицинскую практику, в том числе для определения времени наступления смерти, современных лабораторных и инструментальных методик: физических, биофизических, биохимических, гистохимических и др., позволяющих перейти от качественной к количественной оценке изменений, происходящих в тканях трупа.
Исследования проводили по двум основным направлениям: объективизация ранее исследованных постмортальных процессов с применением более современных методик и поиск инструментальных и лабораторных методов, позволяющих по-новому осмыслить процессы, происходящие в переживающих тканях [13].
Наибольшее количество работ посвящено диагностике ДНС с использованием биохимических методов исследования. Они позволят определять в биологических тканях количественное и качественное содержание как основных химических соединений организма, так и их метаболитов (продукты распада белков, углеводов и др.) [14].
Так, на кафедре судебной медицины II МОЛГМИ (ныне РНИМУ им. Н.И. Пирогова) под руководством проф. В.М. Смольянинова, Ю.Л. Мельникова, Г.А. Пашиняна были разработаны О.А. Балабаном [15] методики использования с целью установления ДНС ионселективного валиномицинового электрода, А.В. Клюевым, Д.А. Тонаевым и В.А. Золотаревым [16—18] — критерии диагностики ДНС посредством исследования костного мозга, поджелудочной железы и печени на основании комплексной оценки их биохимических показателей.
Впервые в судебной медицине для этих целей И.В. Буромский [19] изучил возможность учета изменения оптической плотности продуктов посмертной деградации нуклеиновых кислот. З.Ю. Соколова [20] предложила осуществлять диагностику давности наступления смерти по внутриглазному давлению.
Значительный интерес представляет работа К.Н. Алыбаевой [21], посвященная изучению посмертной динамики свободных аминокислот печени и легких методами высокоэффективной жидкостной хроматографии и классической ионообменной хроматографии.
В.В. Жаров [22] изучал возможность диагностики ДНС биохимическими методами исследования адениловых нуклеотидов миокарда и скелетных мышц.
В литературе есть указания на применение морфометрического метода для установления ДНС. А.А. Коровин [23] провел исследование, позволяющее выявить изменения, происходящие в печени, легких, селезенке, миокарде и почках. Недостатком морфометрического метода, по мнению самих авторов, является его трудоемкость.
Несомненный интерес представляет работа В.В. Килина [11], который исследовал теплофизические параметры кожи из области трупных пятен для установления закономерностей, позволяющих использовать полученные данные в качестве обоснования при определении ДНС.
Для диагностики ДНС пытались использовать современные методы лучевой диагностики [24]. Эти методы позволяют на основании анализа снимков ориентировочно оценить длительность посмертного периода, ориентируясь на изменения, происходящие со временем в тканях, трупные гипостазы в органах, уплотнение стенок аорты и крупных сосудов, постепенное сглаживание границ между серым и белым веществом головного мозга.
Следует отметить, что все приведенные методики и критерии применимы только в ранние сроки посмертного периода.
Исключение составляют работы А.А. Тенькова [25] по комплексному морфологическому и биофизическому исследованию тканей трупа в поздние сроки посмертного периода и Ю.В. Ермаковой [2] по исследованию стекловидного тела методом спиновых зондов в условиях гнилостной трансформации трупа.
Методики установления ДНС отличаются достаточной для практических нужд точностью и объективностью, многие из них защищены авторскими свидетельствами и патентами. Несмотря на это, необходимость использования сложного и дорогостоящего оборудования помешала их широкому внедрению в экспертную практику.
Наиболее перспективным, с нашей точки зрения, представляется третье направление — математическое моделирование.
Для судебной медицины математические методы имеют особое значение, поскольку они не только увеличивают точность описания изучаемых процессов, но и делают возможной логическую формализацию их абстрактных моделей, что значительно усиливает логику доказательств [26]. Для каждого посмертного процесса существует свой характер математической зависимости, который можно установить посредством многократных измерений уровня этого процесса на одном и том же трупе через известные интервалы времени при постоянных особенных факторах, влияющих на этот процесс. Известно, что вид математической зависимости, в соответствии с которой развивается тот или иной процесс, зависящий от множества внешних и внутренних причин, относят к постоянным параметрам, характеризующим кинетику посмертных процессов [27].
Одними из первых в отечественной судебной медицине вопросами математического моделирования посмертных процессов занялись П.И. Новиков и соавт. [28]. Они обозначили, что среди подходов математического моделирования, направленных на диагностику ДНС, различают аналитические и алгоритмические, которые в большинстве случаев разработаны на основе анализа процесса посмертного охлаждения тела, так как математические закономерности других процессов, происходящих в мертвом теле, на сегодняшний день практически не изучены.
Ряд исследователей [29] в области диагностики ДНС рекомендуют использовать точечную математическую модель. Другие [30] отдают предпочтение объемным математическим моделям, основанным на дифференциальных уравнениях теплопроводности. Пока и те и другие не нашли широкого применения в практике, так как используемые в них значения посмертных теплофизических величин трудно определить. Установленные математические закономерности динамики посмертного охлаждения, с точки зрения теории теплопроводности внутренних органов, имеют, кроме того, ряд ограничений для практического использования из-за сложной математической составляющей [31].
В последние годы разработаны математические модели посмертной динамики скорости реакции восстановления спинового зонда в стекловидном теле. Эти модели позволяют определять ДНС при заданных экспертных параметрах с высокой степенью достоверности и точности [2] и изменения тимпанической температуры трупа [3].
До настоящего времени наибольшее практическое значение для диагностики ДНС имеют доведенные до конечного программного продукта математические модели процесса посмертного теплообмена, предложенные К. Хенссге (применительно к трупам взрослых людей) и Е.М. Кильдюшовым (для трупов новорожденных) [10].
При кажущейся надежности использования подходов математического моделирования возможны некоторые сложности. Так, при построении и изучении математических моделей используют различные зависимости между исходными и полученными величинами, применяя для этого интерполяцию, регрессию и экстраполяцию (последние не только существенно помогают исследованию, но могут быть источником ошибок). Наиболее грубые ошибки интерполяции возникают при подборе эмпирической формулы по данным измерения. Выбор вида функции (многочлен, степенная функция, экспонента и т. д.), описывающей тот или иной посмертный процесс, опирается на теоретическое обсуждение различных свойств изучаемой зависимости, при этом применяемый метод должен быть устойчивым относительно возможных ошибок измерения [2].
Следует отметить, что, несмотря на значительное количество работ, направленных на решение задачи ретроспективного получения информации о посмертных процессах, протекающих в теле человека, судебно-медицинская наука до настоящего времени не располагает способами объективной и предельно точной диагностики, в полной мере удовлетворяющей требованиям экспертной практики.
Данное обстоятельство указывает на насущность и необходимость продолжения исследований, направленных на совершенствование имеющихся и поиск новых способов и методов установления ДНС, их непреходящий научный и практический интерес, на разработку новых научно обоснованных критериев установления ДНС.
Суправитальные реакции и их значение
Для определения давности смерти используют также нереживаемость органов и тканей трупа, т.е. способность их реагировать па различные внешние раздражители. Эти реакции носят название суправитальных и имеют значение в течение 6—12 ч после смерти и используются в основном на месте обнаружения трупа. К ним относится механическое раздражение мышц, которые при ударах тупым твердым предметом (молоточек, линейка) отвечают сокращением. Удар на 5 см ниже локтевого сустава приводит к разгибанию кисти, удар но передней поверхности бедра в нижней трети или по внутреннему краю лопатки вызывает сокращение мышц, воздействие на мышцу передней поверхности плеча — бицепс приводит к возникновению мышечной опухоли. Учитывается скорость и степень реакции, которая через 2—3 ч после смерти прекращается. Другая группа реакций проводится с помощью электрофизиологических раздражителей. Для этого разработаны портативные приборы с игольчатым датчиком на постоянном токе при использовании батареек с напряжением в 4,5 Вт. При воздействии на кожу в области наружных углов глаз и рта вызывается подергивание лица. Причем в течение 2—3 ч после смерти оно настолько сильно, что придает особую гримасу всему лицу, иногда даже реагируют мышцы шеи и груди, сужается зрачок. Ответная реакция мышц лица постепенно снижается, но продолжается до 6—7 ч, а до 10—12 ч еще реагируют мышцы глаз. После этого времени до 24 ч можно заметить деформацию зрачка, а не его сужение. Нередко применяется химическое раздражение мышц глаз, расширяющих или сужающих зрачок. С этой целью в переднюю камеру глаза вводится (или закапывается) 1% раствор атропина или пилокарпина. Скорость и степень изменения диаметра зрачка со временем уменьшается, но наблюдаются до 12 ч и более, иногда до 24 ч. В течение 10 ч после смерти наблюдается двойная реакция, т.е. после расширения от атропина при действии пилокарпина происходит сужение зрачка. Реже для определения давности наступления смерти применяются и другие суправитальные реакции: способность умирающих и уже мертвых клеток тканей организма воспринимать некоторые красители или реакция потовых желез.
Установление давности наступления смерти проводится и по другим показателям. Когда известно время последнего перед смертью приема пищи, о давности смерти судят по особенностям содержимого желудка, степени переваримости в зависимости от характера пищи и передвижения ее по желудочно-кишечному тракту. Средняя скорость продвижения составляет около 2 м кишки в час. Поэтому, например, выявление пищевой массы в начале толстой кишки означает, что прошло 3—3,5 ч, у печеночного изгиба — 6 ч, селезеночного —12 ч после еды.
При пустом мочевом пузыре можно полагать, что смерть наступила в начале ночи, при полном мочевом пузыре — смерть наступила под утро.
Иногда учитывается картина изменения роговицы, которая зависит от температурных условий и положения век и приводит к набуханию, а затем к распаду клеток эпителия.
Большое значение при определении давности наступления смерти придается энтомологическим исследованиям, т.е. распространению насекомых (преимущественно мух) в разных стадиях их развития (яиц, личинок, куколок и взрослых особей). Предлагается в случаях доступности насекомых процесс разрушения делить на четыре периода и восемь стадий, которые можно установить по степени разрушения трупа, а также с учетом времени цикла развития насекомых решить вопрос о давности наступления смерти. Некоторые данные для определения наступления смерти немедицинского характера можно выявить при осмотре места происшествия (даты почтовых отправлений, газет, время остановившихся или еще идущих часов, имеет значение толщина пыли, обрастание плесенью, прорастание трупа растениями и др.).
При большой давности наступления смерти, когда мягкие ткани уже разрушены, о времени можно судить по степени разрушения костей. При этом учитывается, в каких условиях находился труп при захоронении, какая была почва. Например, частичное разрушение костей в черноземной почве происходит в среднем через 20 лет, а в дерново-карбонатной — через 15 лет после захоронения. Мягкие ткани, связки и хрящи трупов в среднем разрушаются через 2 года. При этом применяется комплекс различных методов исследования. При судебно-медицинской экспертизе останков царской семьи, расстрелянной в Екатеринбурге в 1918 г., которая проводилась в 1991 — 1992 гг., всестороннее макро- и микроскопическое исследование скелетов зубов, степени их декальцинации позволили установить примерный срок захоронения.
В последние десятилетия многими исследователями предложено более 200 способов определения давности наступления смерти с помощью многочисленных лабораторных методов с использованием разных объектов (крови, спинно-мозговой жидкости, ферментов, тканей разных органов). Однако многие из них из-за большой неточности результатов и сложности методик в практике не применяются. Экспертиза давности наступления смерти может быть качественно выше, если реализовать комплекс исследований, для чего следует создать танатометрическую лабораторию с привлечением компьютерной техники.
6. Суправитальные реакции
Суправитальные реакции - способность отдельных тканей после смерти реагировать на внешние раздражения. Жизнедеятельность других органов и тканей после "смерти мозга" может продолжаться. Известно, что от момента наступления смерти организма как целого до окончательной гибели отдельных органов и тканей — "смерти клеток" проходит около 20 часов. Именно в течение этого периода времени переживающие ткани отвечают на различные внешние раздражения (механическое, химическое, электрическое). Последние в комплексе с другими признаками широко используются судебно-медицинскими экспертами для определения давности наступления смерти.
В настоящее время для установления давности наступления смерти используют химическое, механическое и электрическое раздражения гладких мышц радужной оболочки глаз, мышц лица и скелетных мышц.
Через 2—3 часа после смерти электровозбудимость во всех группах мышц начинает снижаться и к 5—7 часам исчезает, за исключением мышц глаз, где она сохраняется до 11—12 часов.
Прежде чем проводить электрическое раздражение внутриглазных мышц, необходимо осмотреть зрачки, определить их форму и диаметр. После этого на бранши расширителя век укладывают масштабную линейку. Далее прикладывают к бороздкам на границе склеры и роговицы игольчатые электроды и включают ток. Скорость реакции зрачка в виде сужения или деформации (вытягивание зрачка в виде овала) определяют секундомером, а степень сужения или деформации измеряют масштабной линейкой. Полученные результаты сравнивают с таблицей, по которой и определяют давность наступления смерти.
7. Трупные явления.
Трупные явления — это необратимые процессы, развивающиеся в трупе после смерти в результате прекращения жизненных функций самого организма. В зависимости от проявления и сроков развития трупные явления подразделяют на ранние и поздние.
Ранние трупные явления развиваются в течение первых суток после смерти. К ним относятся: охлаждение трупа, трупное окоченение, высыхание, трупные пятна и аутолиз.
Трупное охлаждение. После остановки сердца, вследствие угасания всех жизненных функций организма, в первую очередь теплопродукции, происходит постепенное снижение температуры тела и выравнивание ее с температурой окружающей среды. При комнатной температуре труп охлаждается примерно на 1° С за час. Экспериментально установлено, что температура в подмышечной впадине выравнивается с температурой окружающего воздуха через 16 часов, в прямой кишке — через 19 часов, а в печени — через 25 часов после смерти.
Трупное окоченение. Трупное окоченение — это процесс последовательно развивающихся изменений в мышцах трупа, приводящий к их уплотнению, затвердеванию и сокращению, в результате чего суставы делаются тугоподвижными, а поза трупа фиксируется.
Окоченение обычно появляется через 1—3 часа после смерти. Первоначально оно выявляется в мышцах лица, особенно в жевательных. Затем окоченение охватывает мышцы шеи, груди, живота, верхних и нижних конечностей. Такой тип развития трупного окоченения называется нисходящим. Через 4—6 часов после смерти, иногда позже (12—16 часов) трупное окоченение охватывает все мышцы тела и фиксирует позу трупа. Наибольшую плотность мышцы достигают через 24 часа после смерти. Через 24—48 часов трупное окоченение постепенно ослабевает в том же порядке, в котором появилось, и к 3—7-му дню полностью исчезает, "разрешается". Дольше всего трупное окоченение сохраняется в мышцах нижних конечностей. Трупное окоченение развивается не только в поперечнополосатых, но и в гладких мышцах внутренних органов (сердце, стенка желудка и т. д.).
Трупное высыхание. В основе процесса трупного высыхания лежит испарение влаги с поверхности увлажняемых при жизни участков тела (красная кайма и слизистая оболочка губ, роговица и конъюнктивы глаз, кожа мошонки, головка полового члена). После смерти выделительная деятельность потовых и других желез прекращается. Имевшаяся на поверхности отдельных участков тела влага под действием внешних факторов (температура, влажность, движение воздуха, тепловое излучение и др.) испаряется и наступает их высыхание. Особенно быстро высыхают роговицы глаз на участках, не прикрытых веками. Через 2—3 часа после смерти заметно помутнение роговицы, а через 6—12 часов на конъюнктивах глаз появляются желто-бурые участки высыхания треугольной формы (пятна Лярше). Кроме того, встречается местное высыхание отдельных участков кожи. В этих местах кожа становится более плотной, приобретает желто-бурую окраску и напоминает пергамент ("пергаментные пятна"). Пергаментные пятна возникают прежде всего там, где роговой слой кожи истончен или поврежден.
Трупные пятна. Трупное пятно — это просвечивание сквозь кожу трупа крови, скопившейся в коже и подкожной жировой клетчатке. Трупные пятна в виде бледно-синюшной, синюшно-багровой или фиолетовой окраски кожи на нижележащих частях тела появляются через один—два часа после наступления смерти. В их развитии большинство авторов выделяют три стадии.
Первая стадия — трупный гипостаз (натек, диффузия, просачивание) — характеризуется застоем крови в венах и капиллярах нижележащих частей тела вследствие стекания крови после смерти под влиянием силы тяжести. Этот процесс в основном заканчивается к 8—15 часам после смерти.
Вторая стадия — трупный стаз (трупный отек) — характеризуется все большим сгущением крови в сосудах вследствие продолжающегося пропотевания плазмы. Кровь, в силу своей вязкости, уже не может передвигаться. В этой стадии, достигающей своего максимума через 24—28 часов с момента смерти, трупные пятна при надавливании только бледнеют и медленно восстанавливают свой цвет, но не исчезают.
Третья стадия — трупная имбибиция (пропитывание, ложный трупный кровоподтек). Переход от стаза к имбибиции протекает в разные сроки, обычно через 2—3 дня, и зависит, главным образом, от температуры окружающего воздуха. Вследствие начищающегося гнилостного распада эритроцитов и связанного с ним гемолиза окружающие мягкие ткани пропитываются гемолизированной сывороткой. На этой стадии при надавливании на трупное пятно оно не меняется и даже не бледнеет.
Локализация трупных пятен зависит от положения трупа.
Аутолиз. Аутолиз — это процесс самопереваривания тканей, вызванный действием протеолитических ферментов, без участия микроорганизмов.
Поздние, или трансформативные, трупные явления развиваются обычно со вторых суток и даже позже в течение более или менее продолжительного срока. Поздние трупные явления подразделяют на разрушающие и консервирующие. К первым относят гниение, ко вторым — мумификацию, жировоск, торфяное дубление.
К явлениям в трупе, не обусловленным сроком, но связанным с воздействием факторов внешней среды, относят замерзание (действие низкой температуры) и консервацию (в основном жидкостями, обладающими такими свойствами).
Гниение. Гниение — сложный процесс разложения тканей трупа, вызываемый жизнедеятельностью микроорганизмов. Выделяемые микроорганизмами ферменты разлагают органические вещества. Поэтому гниение в основном процесс биологический. Продукты гниения, вследствие образования сероводорода, метана, аммиака и других соединений, имеют резкий неприятный запах. Сроки гниения точно установить невозможно. При самых благоприятных условиях летом на поверхности земли мягкие ткани трупа могут разрушиться за 1—1,5 месяца.
Жировоск. В основе образования жировоска лежит разложение жировой клетчатки на глицерин и жирные кислоты с последующим омылением этих кислот. Главное условие образование жировоска — недостаток или полное отсутствие аэрации. Это приводит к замедлению или полной остановке разложения трупа. Данное явление встречается при погребении трупов в глинистую почву, при длительном пребывании трупа под водой, в массовых захоронениях, где большое количество органических веществ жадно поглощают весь свободный кислород. Для превращения трупа взрослого человека в жировоск требуется 10—12 месяцев, а для трупа новорожденного младенца — 3—4 месяца.
Мумификация. Мумификация — это процесс обезвоживания тканей и органов трупа и их высыхание. Объем и масса мумифицированного трупа резко уменьшаются, исчезает подкожная жировая клетчатка, уменьшаются в объеме внутренние органы и скелетная мускулатура. Кожа становится очень плотной, хрупкой, ломкой, принимает буровато-коричневую окраску. Наиболее оптимальные условия для мумификации при нахождении трупа на открытом воздухе — это сухой климат, высокая температура окружающего воздуха, хорошая вентиляция. При нахождении трупа в земле — сухая, песчаная, крупнопористая, хорошо вентилируемая почва. Полная мумификация трупа взрослого человека может пройти за 6—12 месяцев; при благоприятных условиях — за 2—3 месяца. Мумифицированный труп сохраняется длительное время.
Торфяное дубление. Торфяное дубление — процесс поздней консервации трупа под воздействием гумусовых кислот и других дубящих веществ. Оно возникает при длительном нахождении трупа в торфяных болотах или в воде, в которой растворено большое количество гумусовых кислот и других дубящих веществ, содержащихся в торфе. Ткани трупа под их действием обезвоживаются и дубятся. Кожа трупа становится плотной, ломкой, приобретает темно-коричневую окраску.
Судебно-медицинская характеристика и оценка посмертных изменений. Глава I. Суправитальные реакции.
Предисловие.
В работе с уголовными делами нередко остро встает необходимость грамотно определить давность наступления смерти, а также иные обстоятельства наступления смерти.
И в этом огромное значение имеет грамотная оценка динамики и выраженности трупных изменений
Однако, на юрфаке, в цикле судебной медицины, как при очной форме обучения, так и при заочной, а также на курсах повышения квалификации, изучению посмертных изменений уделяется очень мало внимания.
Предлагаемая серия публикаций является попыткой ликвидировать этот пробел.
Суправитальные реакции Суправитальные (поствитальные, постмортальные, интерлетальные) реакции – сохраняющаяся в течение раннего посмертного периода способность возбудимых тканей реагировать на различные виды раздражений: механическое, электрическое, химическое, (фармакологическое) и др.
Суправитальные реакции имеют сходство с прижизненными, отличаясь от них более низким темпом развития, независимостью от силы приложенного раздражения и постепенной необратимой утратой возможности к ответу в прежнем объеме при повторном воздействии.
Сроки и выраженность протекания суправитальных реакций для различных тканей различны и обусловлены индивидуальными способностями тканей организма к переживанию аноксии, развивающейся после наступления биологической смерти.
Будучи тесно связаны с понятием парабиоза, суправитальные реакции имеют с ним ряд общих закономерностей развития.
В раннем посмертном периоде возбудимые ткани, сохраняя относительную структурную целостность, по мере развития аноксии прекращают функционировать, претерпевая при этом ряд фазно протекающих физиологических изменений. Вначале утрачивается пропорциональное отношение между силой (и частотой) приложенного к ткани раздражения и развиваемого при этом ответа. Так, сила мышечного сокращения становится одинаковой на пробные воздействия различной силы.
По мере действия аноксии происходит уменьшение величины ответов возбудимых тканей на раздражение, при этом, несмотря на увеличение силы или частота индукционного раздражения, реакция исследуемой ткани на возбуждение становятся более слабой. Отмечается уравнивание реакции за счет снижения величины ответов на сильные раздражения.
В дальнейшем, по мере увеличения частоты или силы раздражения выраженность ответных реакций существенно уменьшается, и, в конечном итоге, цикл постмортальных изменений завершается полным исчезновением какой-либо реакции исследуемых тканей на приложенные к ним раздражения.
Суправитальные реакции (в зависимости от срока посмертного периода) выявлены практически во всех возбудимых тканях организма, однако в судебной медицине наиболее изучены реакции скелетных мышц и мышц радужки глаза на механическое, электрическое и химическое (фармакологическое) воздействия.
Установление механической возбудимости скелетных мышц. В течение первых 2-4 часов после наступления биологической смерти при механическом раздражении (поколачивании) отдельных групп мышц можно наблюдать их ответную реакцию в виде сокращения различной степени выраженности (рис.1).
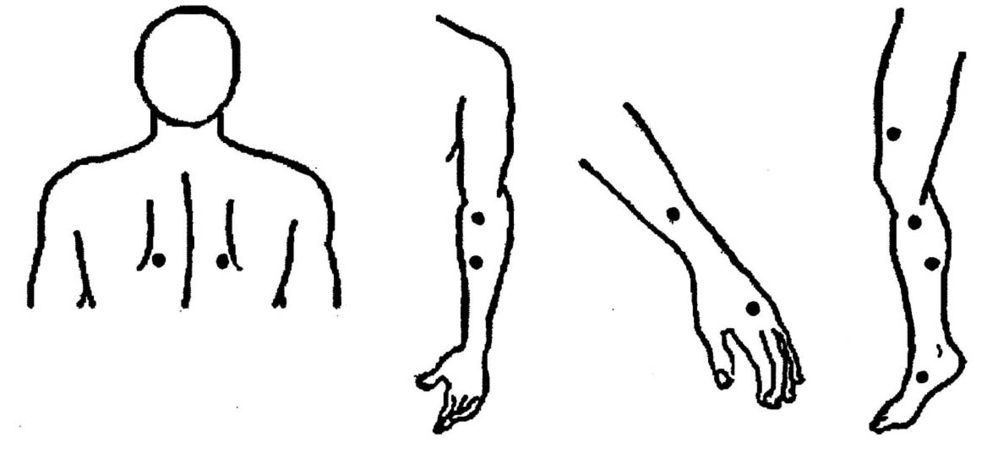
Рис.1 Расположение анатомических точек поколачивания мышц для выявления их посмертного сокращения (по S. Zsako, 1916)
Сокращение мышц может проявляться в нескольких формах:
— сокращение, либо фибриллярное подергивание мышц при поколачивании по ним или их сухожилиям неврологическим молоточком;
—. локальное мышечное сокращение в виде идиомускулярного (мышечного) валика после удара, нанесенного с определенной силой по какой-либо мышце трупа предметом с узкой поверхностью.
Сокращения соответствующих мышц, либо их фибриллярные подергивания при поколачивании неврологическим молоточком отмечаются только в течение первых 2 – 3 часов после наступления биологической смерти (табл.1).

Таблица 1.
Места посмертного поколачивания мышц и выявляемые при этом эффекты
Получение ответной реакции при раздражении мышц в указанных точках может свидетельствовать о смерти, наступившей не более чем за 2—4 ч до начала исследования. В последующий посмертный период раздражение этих точек ответной реакцией скелетных мышц не сопровождается.
Идиомускулярная опухоль (мышечный валик, проба Прокопа) — локальное сокращение мышечных волокон, которое проявляется в виде валика уплотненной ткани и. наблюдается в течении 6-8 часов после смерти после удара, нанесенного с определенной силой по какой-либо мышце трупа предметом с узкой поверхностью (рукоятка ножа и др.). Наиболее оптимально для этого использовать металлическую линейку весом 300-350 грамм, длиной порядка 45 см и шириной ударной поверхности 0,2-0,3 см.
Объектом исследования, как правило, являются двуглавая мышца плеча или четырехглавая мышца бедра.
Для проведения пробы на механическое раздражение скелетных мышц руку трупа отводят в сторону на угол не более 45о, затем ребром линейки наносят резкий кистевой удар по передней поверхности средней трети двуглавой мышцы плеча. Больший угол отведения руки нежелателен, так как приводит к перерастяжению сгибателей.
Повторное исследование производят, отступив на несколько см от места первоначального удара, либо на другой руке.
Ответная реакция мышц на механическое раздражение может быть в виде трех основных типов:
появление отчетливо видимого и плотного на ощупь валика мышечного сокращения (мышечного тяжа).
формирование не различимого визуально, но хорошо пальпируемого мышечного валика;
образование вмятины на месте воздействия.
В первых двух случаях реакция считается положительной, в третьем – отрицательной.
В течение первых 3 часов посмертного периода идиомускулярная опухоль появляется тотчас же после нанесения удара либо спустя 3 — 5 сек и сохраняется от 15 с до 1,5 мин.
В дальнейшем, по мере увеличения времени, прошедшего после смерти, уменьшается количество жизнеспособных мышечных волокон, что приводит к уменьшению величины валика, удлинению срока его появления после ударного воздействия.
Уже через 9 — 10 часов после наступления биологической смерти мышечная ткань полностью теряет способность реагировать на внешние механические воздействия, что проявляется появлением вмятины желобовидной формы вдавления на месте удара (таб.2).
Таблица 2.
Время появления идиомускулярной опухоли на двуглавой мышце плеча
(по В.В. Билкуну, 1986).

Спустя 10-11 ч и более посмертного периода идиомускулярная опухоль наблюдается только у лиц атлетического телосложения.
У истощенных субъектов четкая реакция мышц на удар отмечается лишь в течение первых часов после наступления смерти, и обычно спустя уже 4 — 4,5 ч не наблюдается.
При проведении судебно-медицинского исследования трупа наличие идиомускулярной опухоли и вмятину тканей желательно документировать фотографированием с использованием масштабной линейки.
В случае, если по тем или иным причинам область плеча недоступна для проведения данной пробы, используют переднюю поверхность бедра, однако мышцы бедра менее пригодны для проведения пробы Прокопа из-за наличия достаточно большого слоя подкожной жировою клетчатки, которая препятствует оценке результатов.
Посмертная реакция глаза на введение вегетотропных препаратов Зрачковая реакция (зрачковая проба) основана на оценки реакции зрачка после введения (в любой последовательности) в переднюю камеру глаза умершего вегетотропных препаратов (пилокарпина, атропина, ацетилхолина и норадреналина).
Методика проведения: тонкую инъекционную иглу располагают параллельно плоскости радужки и, придерживая глазное яблоко с внутренней стороны, и несколько отступив от края роговицы, с височной стороны глазницы проводят вкол в переднюю камеру глаза. После того как конец иглы достигнет середины зрачка, медленно вводят 0,1 мл 1% раствора пилокарпина (или другого препарата) и секундомером фиксируют время максимального сужения (или расширения) зрачка (таб.3).
Таблица3.

После введения раствора пилокарпина сужение зрачка достигается через 2 минуты и держится до 5 часов.
После введения атропина расширение зрачка наступает через 5-7 минут и держится до 1,5-2 часов.
Реакцию зрачков на введение вегетотропных препаратов можно наблюдать при давности смерти, не превышающей 20—24 ч.
В первые 7-9 ч при температуре окружающей среды равной 16-18°С отмечается последовательная (двойная) реакция зрачков на введение препаратов – так, если вначале ввести атропин, то произойдет расширение зрачка, а последующее введение пилокарпина приведет к его сужению и наоборот.
Спустя 9-10 часов посмертного периода зрачок трупа реагирует на введение только одного препарата. Раздельная реакция (сужение или расширение) в среднем обнаруживается до 24 часов от момента смерти.
После 24 часов зрачки на введение вегетотропных средств не реагируют.
Посмертная реакция мышц радужки глаза на электрическое раздражение. Зрачковая реакция на электрическое воздействие определяется до электрического раздражения скелетных мышц лица.
Методика проведения: расширителем век широко открывают глазное яблоко. Отмечают форму зрачка, миллиметровой линейкой или пупилломером измеряют его диаметр. Затем электродами касаются бороздки на границе склеры и роговицы. После включения тока напряжением 120 и 500 В наблюдают происходящие изменения зрачка. Документирование исследования можно дополнить фотосъемкой, выполненной по криминалистическим правилам с применением масштабной линейки.
Для оценки реакции исследуют следующие параметры:
время начала реакции сужения (в секундах после начала сужения зрачка),
время максимального сужения (в секундах от момента включения тока до максимального сужения зрачка),
время максимальной деформации (в секундах от включения тока до образования стойкого овала),
степень сужения (соотношение исходного диаметра зрачка и диаметра после максимального его сужения),
степень деформации (отношение ширины зрачка к высоте).
Для определения давности наступления смерти, полученные результаты сравнивают с табличными данными (табл.4).
Таблица 4.

В течение первых б ч посмертного периода под действием электротока происходит практически моментальное сужение зрачка, его диаметр при этом уменьшается более чем на 50%.
Через 7-12 ч после наступления смерти, сужение зрачка менее выражено, наступает не сразу, а спустя 4-9 сек. Отмечается деформация зрачка в виде овала. Начиная с этого периода, давность смерти можно определять по величине соотношения ширины зрачка к его высоте.
После 18-24 ч посмертного периода сужение зрачка не наблюдается, отмечается только его деформация.
В случаях наступления смертельного исхода от отравления алкоголем, кровоизлияния в головной мозг, а также после обмывания лица трупа холодной водой, исследование реакции мышц радужки глаза на электрическое раздражение для определения давности смерти не проводится, так получаемые в этих случаях результаты не соответствуют реальной давности смерти.
В конце 1-х и в начале 2-х суток посмертного периода исследование может быть затруднено из-за снижения внутриглазного давления возможной в связи с этим погрешности, обусловленной легкой механической деформацией зрачка. Для избегания погрешности следует изменить положение электродов. При этом изменяется форма (направление) деформации овала.
Сравнение показателей с данными фармакологического воздействия на зрачок показывает сходство реакции зрачка на электрический и химический раздражители, что подтверждает однотипный и закономерный процесс угасания сократительной способности гладких мышц глаза. Однако, в отличие от фармакологической пробы, электрическое раздражение гладких мышц глаза можно производить неоднократно на протяжении 1—1,5 суток и исследовать реакцию зрачка в динамике.
Посмертная реакция мимических мышц на электрическое возбуждение. Электрическое возбуждение мимических мышц осуществляют прерывистыми импульсами постоянного тока с выходным напряжением 90 — 120 V.
Для проведения исследования, как правило, используют игольчатые электроды, последовательно вкалывая их в следующие точки:
у наружного угла глаза вдоль нижнего края века,
у наружных углов обоих глаз вдоль нижнего края век
в толщу мышц окружности рта, отступя на 1,5 см от углов рта.
Также можно использовать электроды пластинчатой формы, накладывая их под веки в области углов глаза и на слизистую оболочку в области углов рта. Преимуществом применения пластинчатых электродов является то, что при этом не происходит повреждение кожи и не образуются следы электрического воздействия, что дает возможность применять этот способ при осмотре трупа на месте его обнаружения.
В каждой группе мимических мышц, подвергшихся электростимуляции, отмечают ответную реакцию — отсутствие или наличие мышечного сокращения, его локализацию и интенсивность (табл.5).
Таблица 5
Определение давности смерти по реакции мышц лица на электрическое раздражение
(по Билкун В. В., 1985).
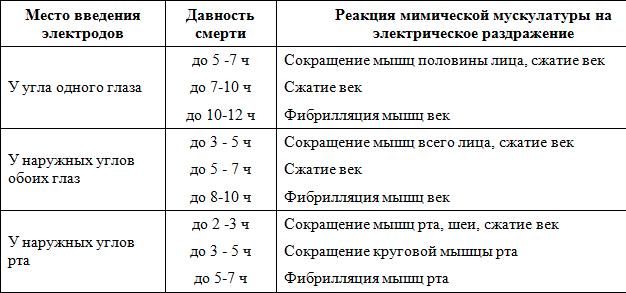
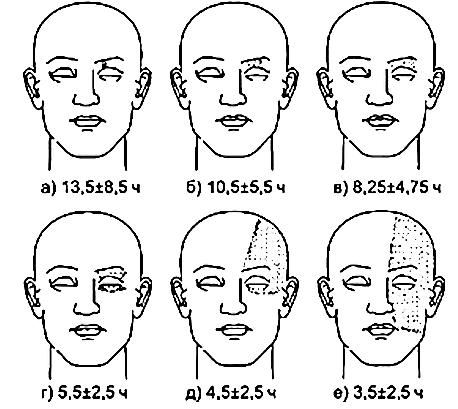
Рис.2. Реакция мимической мускулатуры в различные периоды раннего посмертного периода при введении игольчатого электрода в назальную часть верхнего века. Стимуляция прерывистым постоянным током длительностью 10 мсек силой 30 мА и частотой 50 в сек.
(По A. Klein et S. Klein, 1978).
При определении посмертной электровозбудимости мимических мышц следует учитывать, что в зоне кровоизлияний срок реакции мышц на электрическое раздражение может удлиняться в 1.5-2 раза. В подобных случаях следует учитывать результаты исследования на неповрежденной стороне лица.
Посмертная реакция скелетных мышц на электрическое возбуждение. Для определения посмертной электровозбудимости скелетной мускулатуры, как правило, исследуются мышцы верхних и нижних конечностей.
Игольчатые электроды можно вкалывать в любые участки конечностей, однако, предпочтительнее исследовать реакцию сгибателей и разгибателей пальцев кистей и стоп.
При проведении исследования отмечают отсутствие либо наличие сокращения мышц, а также интенсивность выраженности реакции:
реакция выражена хорошо,
реакция выражена слабо,
реакция отсутствует.
В мышцах конечностей реакция на посмертную электростимуляцию наиболее выражена в течение первых 5-7 ч после наступления смерти, значительно угасая в последующее время.
Снижение электровозбудимости мышц в основном определяется величиной срока, прошедшего после наступления смерти.
Причина смерти, пол умершего и внешние условия не оказывают выраженного влияния на точность получаемых результатов.
Следует, однако, учитывать, что у трупов детей электровозбудимость мышц быстро снижается, исчезая уже через 5—6 ч после смерти. Поэтому при судебно-медицинском исследовании детских трупов этот метод установления давности наступления смерти имеет ограниченное применение.
На проявление электровозбудимости мышечной ткани существенно влияют ее промерзание (оледенение), гниение и т.п. факторы, выражено меняющие ее физические и биохимические параметры.
Посмертная реакция потовых желез
Реакция потовых желез проявляется посмертной секрецией в ответ на подкожное введение адреналина после обработки кожи йодом и может наблюдаться начиная с первых 30 мин после наступления смерти быть выявлена в пределах первых 20 ч посмертного периода.
Для проведения исследования участок кожи вначале обрабатывают 2% спиртовым раствором йода. Затем на это же место наносят смесь крахмала или амидона с касторовым маслом в соотношении 1:2. В центральную часть обработанного участка подкожно вводят подкожно 1 мл 1% раствора адреналина (либо 2% раствор пилокарпина, или ацетилхолина)
Спустя 1 — 1,5 ч после введения начинается секреция потовых желез, которая проявляется в виде образования синего цвета пятен, располагающихся вокруг места инъекции в устьях потовых желез. Какой-либо закономерности между интенсивностью изменения окраски и давностью смерти не установлено.
Врач судебно-медицинский эксперт, доцент кафедры судебной медицины Российского национального исследовательского медицинского университета им. Н.И. Пирогова Минздрва России, кандидат мед. наук, доцент Туманов Э.В. Туманов Э.В., Кильдюшов Е.М., Соколова З.Ю. Судебно-медицинская танатология — М.: ЮрИнфоЗдрав, 2011. — 172 с.
Ориентирующие признаки наступления смерти. Суправитальные реакции.
В судебной медицине методы определения давности наступления смерти построены на том, что время переживаемости отдельных органов и тканей тела различно. После смерти человека его некоторые органы и ткани еще способны себя проявлять. Для установления времени наступления смерти используют способность этих, тканей реагировать на то или иное раздражение. В частности, мышцы сокращаются в ответ на электрическое или механическое раздражение, некоторые ткани реагируют на химические вещества. Такие реакции тканей называют суправитальные.
Реакция мышц на электрическое воздействие. Если игольчатые электроды ввести в противоположные концы какойлибо мышцы трупа (например, бицепса) и подать напряжение, то у недавно умершего будет наблюдаться в той или иной степени сокращение этой мышцы. Сила сокращения оценивается по трехбалльной шкале. Сильное сокращение наблюдается до 2—2,5 ч после смерти, среднее до 2—4 ч, слабое до 4—6 ч. Методика требует, естественно, определенных напряжения и силы тока. Методика хороша тем, что влияние внешних условий на ее результаты незначительное.
Реакция мышц на механическое воздействие. Она выявляется при ударе жестким предметом с ограниченной поверхностью по мышце (например, металлической палкой по бицепсу в его средней трети). При этом в период посмертной переживаемости мышц образуется припухлость. Эта реакция мышц визуально может быть установлена до 6 ч с момента наступления смерти. В период от 6 до 11 ч такая реакция мышц может быть обнаружена только путем ощупывания места удара. В более поздние сроки реакция на удар будет отрицательной и в месте удара образуется вдавление. Внешние условия и причина смерти на эту реакцию не оказывают значительного влияния. На свежих трупах мышцы реагируют и на механическое раздражение сухожилий. При ударе по сухожилию происходит сокращение соответствующих мышц (как у пациентов, у которых невропатологи проверяют сухожильные рефлексы, постукивая по коленкам и ахилловым сухожилиям). Положительная реакция на постукивание по всем сухожилиям свидетельствует о том, что с момента наступления смерти прошло не более 1,5—2 ч. Если положительно прореагировали только некоторые мышцы, то прошло около 6—8 ч.
Реакция зрачков на введение атропина и пилокарпина. Установлено, что после наступления смерти под воздействием внутренних биомеханизмов зрачки глаз расширяются, затем в течение примерно 2 ч сужаются, далее опять расширяются. На введение атропина и пилокарпина зрачки реагируют расширяясь или сужаясь, при этом сила реакции обратно пропорциональна давности наступления смерти, что и используется для определения времени смерти. До 11 ч после смерти отмечается двойная реакция, а именно, от введения атропина зрачок расширяется, а после инъекции пилокарпина сужается. После 24 ч с момента смерти зрачки на введение атропина и пилокарпина не реагируют.
Реакция потовых желез. Как известно, потовые железы находятся почти на всей поверхности кожи человека. Их способность реагировать выделением пота на введение химических веществ в течение некоторого периода времени после смерти используется для определения давности наступления смерти. Суть метода заключается в следующем. На поверхность участка кожи накладываются химические вещества, дающие цветное окрашивание при реагировании с потом. Под место наложения этих реагентов вводится адреналин — вещество, вызывающее сокращение потовых желез и выделение ими пота. Реакция потовых желез отчетливо выражена через 1—1,5 ч и сохраняется в той или иной степени до 30 ч после наступления смерти. Эта методика может быть использована при обнаружении отдельных частей трупа.
В специальной судебномедицинской литературе имеются описания еще многих методов обнаружения и регистрации ранних посмертных явлений. Однако пока они не нашли своего широкого применения в практике экспертной работы.
Таким образом, применяемые судебными медиками методы определения давности наступления смерти позволяют установить время смерти только при комплексном их применении после анализа полученных данных и обязательного сравнения их с материалами уголовного дела.
Что такое суправитальные реакции
Статья посвящена сравнительному анализу методов определения жизнеспособности клеток человека. Показана необходимость изучения жизнеспособности клеток в процессе борьбы с заболеваниями, вызванными микроорганизмами, дана сравнительная характеристика таких методов, как МТТ-тест, метод суправитальной окраски раствором трипановой сини, метод проточной цитометрии, биолюминесцентный метод определения внутриклеточного АТФ. Подробно излагается способ применения каждого метода в определенных условиях, необходимое оборудование, особенности применения того или иного метода для клеток с различным уровнем метаболизма, энергетическим состоянием и размером. Описаны положительные и отрицательные стороны методов изучения жизнеспособности клеток, что даёт возможность исследователю сделать выбор методики согласно целям и задачам исследования. В заключении приводятся рекомендации по использованию рассмотренных методов в лабораторных исследованиях.

1.Войткова В.В. Изучение апоптоза методом проточной цитофлуориметрии // Бюллетень ВСНЦ СО РАМН. – 2010. – №6 (76), часть 1. – С. 220-224.
2. Годовалов А.П., Быкова Л.П., Шипилина Е.Д. некоторые особенности лабораторной диагностики дисбиотических состояний полости рта // В мире научных открытий. – 2010. – № 4-14. – С. 7-8.
3. Ковальчук Л.В., Игнатьева Г.А., Ганковская Л.В. Иммунология. Практикум. Изд. ГЭОТАР-Медиа, 2010. – С. 22-23.
4. Колущинский В.Э., Гуляева А.И., Быкова Л.П., Годовалов А.П. Изучение действия инфракрасного лазерного излучения на чувствительность Staphylococcus aureus к антибиотикам // Теоретические и прикладные аспекты современной науки. – 2014. – № 5-2. – С. 46-49.
5. Логинова Н.П., Четвертных В.А., Лебединская О.В., Шилов Ю.И., Годовалов А.П., Шилов Д.Ю., Суханцева И.В. Функциональные особенности т-лимфоцитов у детей с врожденными пороками сердца // Российский иммунологический журнал. – 2015. – Т. 9. № 2 (18). – С. 216-221.
6. Ломакина Г.Ю., Модестова Ю.А., Угарова Н.Н. Биолюминесцентная детекция жизнеспособности клеток // Биохимия. – 2015. – Т. 80, вып. 6. – С. 829-832.
7. Сапко О.А., Михалев А.Н., Утарбаева А.Ш., Жабаева Д.Б, Кунаева Р.М. Спектрофотометрический метод определения жизнеспособности культивируемых клеток суспензии solanum tuberosum // Известия НАН РК, серия биологическая. – 2008. – №5. – С. 34-36.
8. Berridge M.V., Herst P.M., Tan A.S. Tetrazolium dyes as tools in cell biology: new insights into their cellular reduction // Biotechnology Annual Review. – 2005. – Vol. 11. – P. 127-152.
9. Berridge M.V., Tan A.S. Characterisation of the cellular reduction of 3-(4,5-dimethylthiazol-2yl)-2,5-diphenyltetrazolium bromide (MTT): Subcellular localization, substrate dependence, and involvement of mitochondrial electron transport in MTT reduction // Archives Biochem Biophys. – 1993. – Vol. 303. – P. 474-482.
В настоящее время существует множество нерешенных биологических проблем, связанных с микроорганизмами, которые способны, как помогать жизнедеятельности человека, так и наносить вред. Созданы различные средства по борьбе с заболеваниями, которые вызывают микроорганизмы. Однако, прежде чем использовать эти разработки для борьбы с микробами, нужно исследовать их влияние на клетки человека. Это возможно благодаря методам определения жизнеспособности клеток. Данные методы можно применять как к микроорганизмам, так и к клеткам человека.
Цель исследования – провести сравнительную оценку методов определения жизнеспособности клеток.
МТТ-тест. Это колориметрический тест для оценки метаболической активности клеток. НАДФ-H-зависимые клеточные оксидоредуктазные ферменты могут, при определенных условиях, отражать количество жизнеспособных клеток. Эти ферменты способны восстанавливать тетразолиевый краситель 3-(4,5-диметилтиазол-2-ил)-2,5-дифенил-тетразолиум бромид в нерастворимый формазан, который имеет пурпурное окрашивание. ХТТ - (2,3-бис-(2-метокси-4-нитро-5-сульфофенил)-2H-тетразолиум-5-карбоксанилид) был предложен в качестве замены MTT, давая большую чувствительность и более высокий динамический диапазон. Образующийся формазановый краситель растворим в воде, это позволяет избежать последнюю стадию растворения. Растворимые в воде соли тетразолиума – более поздние альтернативы MTT: они были разработаны путём введения позитивного или негативного заряда и гидроксильных групп в бензольное кольцо тетразолиевой соли или, ещё лучше, сульфонатных групп, которые добавляют бензольное кольцо прямо или опосредованно [9]. Восстановление тетразолиевого красителя зависит от НАДФ-H-зависимых оксидоредуктазных ферментов большей частью в цитозоле клетки. Именно поэтому восстановление МТТ и других тетразолиевых красителей зависит от клеточной метаболической активности из-за тока НАДФ-H. Клетки с низким уровнем метаболизма, как, например, тимоциты (клетки вилочковой железы) и селезёночные макрофаги восстанавливают очень мало MTT. Напротив, быстро делящиеся клетки показывают высокую степень восстановления MTT. MTT-тесты обычно выполняются в темноте, так как реагенты MTT чувствительны к свету [2, 8].
Метод суправитальной окраски раствором трипановой сини. Суправитальная окраска – окраска тканей, выделенных из организма и помещенных в условия, обеспечивающих протекание в них основных жизненных процессов. Hа предметное стекло наносят каплю взвеси клеток и 1 каплю 0,1% раствора трипановой сини. Через 30-60 с окрашенную каплю взвеси покрывают покровным стеклом. Избыток суспензии удаляют промакиванием фильтровальной бумагой и под микроскопом подсчитывают число живых (неокрашенных) и погибших (синих) клеток на 100 кариоцитов. Выводят процент гибели клеток. Раствор трипановой сини готовят заранее. Порошок растворяют в бидистиллированной воде из расчета получения 0,2% раствора, который фильтруют. Это маточный раствор. Рабочий раствор приготовляют перед опытом: маточный раствор разбавляют 4,25% раствором хлористого натрия до нужной концентрации (1 капля гипотонического физиологического раствора и 3 капли трипановой сини) [3, 4].
Метод проточной цитометрии. Проточная цитометрия – это уникальный метод определения жизнеспособности клеток, обеспечивающий качественный анализ клеток, который получил широкое применение в таких областях медицины, как иммунология, фармакология, цитология и др. Для изучения физиологического состояния клеток применяется оценка степени апоптоза. Данный метод позволяет проводить количественный подсчет апоптотических клеток. Поскольку не все типы клеток проявляют классические особенности апоптоза для того, чтобы проанализировать и определить механизм гибели, необходимо исследование множественных аспектов. Тем более, мультипараметрическая природа проточной цитометрии предусматривает сложный анализ, который предполагает возможность изучения нескольких апоптотических характеристик путем комбинирования соответствующих красителей в одном образце [1]. Проточная цитометрия осуществляется на специальных аппаратах – сортерах и проточных цитометрах. При проведении проточной цитометрии суспензия, приготовленная из клеток, предварительно помеченных флуоресцирующими моноклональными антителами или флуорохромами, помещается в поток дисперсионной среды, пропускаемый через проточную ячейку. Гидродинамическое фокусирование струи клеточной суспензии в струе дисперсионной среды приводит к тому, что исследуемые клетки или их ядра выстраиваются поодиночке и в таком порядке пересекают пучок сфокусированных световых лучей (обычно лазерных). Под воздействием определенных световых волн происходит одновременное возбуждение молекул разных флуоресцирующих красителей, что делает возможным анализ сразу нескольких параметров клеточных структур. Свет, исходящий из флуорохромов, фокусируют при помощи оптической системы, состоящей из нескольких зеркал и линз, а затем раскладывают на определенные компоненты. Полученные световые сигналы подвергают анализу и преобразованию в электрические импульсы, а затем – в определенные формы, приемлемые для компьютерной обработки и хранения полученной информации [5,7].
Биолюминесцентный метод определения внутриклеточного АТФ. Аденозинтрифосфат (систематическое название 9-β-D-рибофуранозиладенин-5’-трифосфат) – нуклеотид, трифосфорный эфир аденозина, который является производным аденина и рибозы, служит главным носителем химической энергии в клетках всех живых организмов. Содержание внутриклеточного АТФ является основным индикатором жизнеспособности клеток. При гибели клеток, в первую очередь, прекращается синтез АТФ, в то время как гидролиз АТФ может некоторое время продолжаться, поэтому содержание внутриклеточного АТФ быстро падает вплоть до нулевых значений. Существуют различные методы измерения концентрации АТФ: ферментативные со спектрофотометрической детекцией, радиоактивные, хроматографические и др. Однако, наиболее чувствительным, быстрым и специфичным является метод биолюминесцентной АТФ-метрии. Для регистрации биолюминесценции используются специальные приборы – люминометры. В современных приборах используется счетчик фотонов в комбинации с высокопроизводительными фотоумножителями (ФЭУ). Важно отметить, что сигнал, регистрируемый люминометром, пропорционален, но не равен числу фотонов, испускаемых образцом [6]. Следует отметить, что концентрация внутриклеточного АТФ в клетке может варьировать в зависимости от природы и размера клеток, и энергетического состояния. В зависимости от условий содержания культуры концентрация АТФ также может изменяться.
Заключение. Таким образом, среди рассмотренных методов самым простым в использовании является метод суправитальной окраски 0,1% раствором трипановой сини, т.к. он не требует наличия определенного оборудования, специальных навыков и позволяет получить результат в данный момент времени. Однако он не свидетельствует об истинной жизнеспособности клеток, а лишь отражает проницаемость плазматических мембран для этого красителя. Следовательно, метод суправитальной окраски 0,1% раствором трипановой сини нельзя применить ко всем клеткам и ко всем видам исследования. Также при проведении исследования с помощью МТТ-теста важно помнить, что, условия проведения теста могут изменять метаболическую активность клетки и таким образом получать восстановление тетразолиевых красителей без влияния на жизнеспособность клетки. Следует также отметить, что при использовании метода биолюминесцентного определения внутриклеточного АТФ важно помнить, что любые стрессовые факторы, например, температура, будут сильно влиять на количество внутриклеточного АТФ. Для наиболее точного определения жизнеспособности клеток желательно комбинировать различные методы и учитывать специфику каждого из них.
Суправитальная зрачковая реакция

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Одной из ключевых и наиболее актуальных проблем судебной медицины остается диагностика давности наступления смерти. Внимание судебных медиков к этой проблеме не ослабевает, что подтверждается появлением новых научных работ, посвященных установлению давности наступления смерти. Разрабатываются как новые способы диагностики давности наступления смерти в различные сроки постмортального периода, так и модифицируются уже ранее известные методики. Необходимость продолжения исследований, разработки новых способов диагностики, совершенствования старых методик обусловлена, в частности, существованием различных диапазонов посмертных периодов: суправитальных реакций; развития ранних трупных явлений; становления трупных явлений; развития гнилостных изменений и других поздних трупных явлений вплоть до полного скелетирования трупа. Соответственно каждому из указанных периодов разрабатываются принципы и методики диагностики явлений, позволяющих установить давность наступления смерти. Анализ современных научных исследований показывает, что на сегодняшний день лишь максимальная совокупность данных о давности наступления смерти может обеспечить результат, точность которого отвечает потребностям правоохранительных органов.
Наиболее острой остается задача определения давности наступления смерти в раннем постмортальном периоде, на который приходится значительная часть осмотров трупов на месте происшествия. После наступления смерти органы и ткани некоторое время могут соответствующим образом реагировать на различные внешние раздражения. Данное явление получило название «суправитальные реакции». В период суправитальных реакций происходит постепенное, детерминированное по времени физиологическое угасание жизнеспособности отдельных органов и тканей, развиваются необратимые изменения и, наконец, закономерно наступает гибель отдельных клеток (клеточная смерть); данные процессы соответствуют различным временным промежуткам.
Продолжительность суправитальных реакций детерминирована типовой принадлежностью тканей и рядом внешних условий.
Определенные возможности в диагностике давности наступления смерти в период суправитальных реакций дает судебно-медицинской практике оценка зрачковой реакции. Данная реакция заключается в способности гладких мышц радужной оболочки глаза реагировать на внешние раздражители сужением или расширением зрачка. Одним из известных способов выявления данной реакции является влияние на гладкие мышцы радужной оболочки глаза химического раздражителя посредством воздействия фармакологических препаратов атропина или пилокарпина путем введения их в переднюю камеру глаза с помощью шприца с последующей фиксацией времени реакции зрачков - их сужения или расширения. Однако последние работы, посвященные изучению этого суправитального явления, были опубликованы в 70-80-х гг. прошлого века.
Целью нашей работы является изучение особенностей анатомического и гистологического строения радужной оболочки глаза, сфинктера зрачка и дилататора зрачка, их физиологии с точки зрения влияния современных фармакологических препаратов, регулирующих размер зрачка.
Отдельно необходимо остановиться на анатомическом строении глаза, а именно радужной оболочки, и процессах регуляции реакции зрачка у живого человека. Радужная оболочка, являясь передней частью сосудистой оболочки глаза, имеет форму диска с отверстием в центре и фактически представляет собой диафрагму, которая делит пространство между роговой оболочкой и хрусталиком на две камеры - переднюю и заднюю. Объем передней камеры глаза составляет в среднем 220 мкл, средняя глубина - 3,15 мм (2,6-4,4 мм), диаметр передней камеры колеблется от 11,3 до 12,4 мм. Со стороны передней камеры глаза поверхность радужной облочки делится на два пояска: зрачковый, шириной около 1 мм, и ресничный - 3-4 мм. Состоит радужная оболочка из двух слоев: мезодермального (переднего) и эктодермального (заднего). Собственно зрачок представляет собой отверстие в центре радужной оболочки, при прохождении через которое лучи света попадают на сетчатку глаза. В норме зрачки обоих глаз круглые, размер зрачков одинаковый. Диаметр зрачка у живого человека в среднем варьирует от 1,5-2 мм до 8 мм в зависимости от степени освещенности. Изменение диаметра зрачкового отверстия у живого человека происходит рефлекторно в ответ на раздражение сетчатки светом, при аккомодации, при конвергенции и дивергенции зрительных осей, при реакции на другие раздражители. Регулируя поток света, попадающего в глаз, диаметр зрачка становится минимальным при максимально ярком свете и максимальным в темноте. По сути реакция зрачка на изменение освещенности носит адаптивный характер, стабилизируя освещенность сетчатки, осуществляя экранирование глаза от избыточного потока света, рефлекторно дозируя количество света в зависимости от степени освещенности сетчатки («световая диафрагма»). Изменение размеров зрачка обусловлено действием мышцы сфинктера зрачка (m. sphincter pupillae), при сокращении которой зрачок сужается, развивается миоз, и мышцы дилататора зрачка (m. dilatator pupillae), при сокращении которой зрачок расширяется, развивается мидриаз. Мышцы располагаются в радужной оболочке глаза в мезодермальном слое. В зрачковом поясе (зоне) имеются циркулярно идущие мышечные волокна, образующие сфинктер зрачка шириной около 0,75-0,8 мм. Мышца сфинктера зрачка обладает телескопическим типом сокращения, составляющие ее мышечные клетки соответствуют всем критериям гладких мышц (веретеновидной формы) и ориентированы параллельно зрачковому краю. Пучки мышечных клеток плотно упакованы и отделены тонкими прослойками соединительной ткани. Среди пучков коллагеновых волокон распределяются артериолы, капилляры, чувствительные и двигательные нервы. Нервы не проникают вглубь группы мышечных клеток, а прилегают к их поверхности. В связи с указанным взаимоотношением нервов и мышечных клеток ряд исследователей полагает, что группы мышечных клеток образуют функциональные единицы. По-видимому, только одна клетка функциональной единицы иннервирована, а плотные межклеточные контакты позволяют распространяться деполяризации и на другие клетки. Базальная мембрана сфинктера радужки не отличается от базальной мембраны других гладкомышечных клеток. Эта мембрана входит в контакт с коллагеновыми фибриллами, отделяющими мышечные группы, между которыми лежат нервные волокна. На отдельных группах мышечных клеток нервы формируют пучки. Обычно пучок состоит из 2-4 нервных аксонов, окруженных шванновскими клетками. Аксоны без шванновской оболочки оканчиваются непосредственно на мышечной клетке. Иннервация мышцы сфинктера зрачка осуществляется парасимпатическими нервными волокнами (постганглионарные волокна), отходящими от цилиарного ганглия, из окончаний постганглионарных волокон выделяется ацетилхолин, действующий на М-холинорецепторы. Преганглионарные волокна входят в состав глазодвигательного нерва, начинаясь от зрачководвигательных нейронов ядра Якубовича - Эдингера - Вестфаля, являющихся частью глазодвигательного ядра ствола мозга. В глубине ресничной зоны мезодермального слоя имеется тонкий пласт с радиальным направлением волокон - мышца - дилататор зрачка. Клетки мышцы - дилататора зрачка являются клетками пигментного эпителия и обладают способностью формировать в циоплазме миофибриллы, таким образом сочетая в себе характеристики клеток пигментного эпителия и гладких миоцитов. Мышца-дилататор иннервируется симпатическими нервными волокнами, постганглионарные волокна отходят от верхнего шейного ганглия, из их окончаний выделяется норадреналин и небольшое количество адреналина, которые действуют на адренорецепторы (альфа и бета); преганглионарные волокна отходят от цилиоспинального центра, расположенного на уровне восьмого шейного, первого и второго грудных сегментов спинного мозга.
После наступления клинической смерти прежде всего погибает нервная ткань. Время выживаемости, т. е. время, по прошествии которого возобновление кровообращения существенно не отображается на структуре и функции органа, для головного мозга составляет 8-10 мин при температуре 37 С0, однако при остановке кровообращения в организме данный промежуток времени уменьшается до 3-4 мин, что объясняется недостаточной аэрацией головного мозга вследствие слабости сердечных сокращений в первые минуты после возобновления кровобращения. В условиях гипотермии у лиц, тренированных в отношении гипоксии, временной промежуток может увеличиваться. По истечении указанного промежутка какое-либо регулирующее влияние на мышцы зрачка центральная нервная система уже оказывать не может. Таким образом, остаются фиксированными и сохранными прижизненные реакции нервной системы на различного рода раздражения, непосредственно предшествовавшие наступлению смерти, в частности анизокория, т. е. фактически зрачки могут посмертно отображать различные прижизненные поражения нервной системы. А сам глаз, в частности мышцы зрачка, становится автономной саморегулирующейся структурой. После наступления смерти спустя 1-2 ч начинается сужение зрачка (это обусловленно окоченением мягкой мускулатуры радужной оболочки на фоне преобладания сфинктера зрачка). Последующее его расширение не наблюдается, прижизненная разница в величине зрачков сохраняется и на трупе, и при посмертном сужении зрачков.
Фактически субстратом суправитальной реакции зрачков является переживаемость гладких мышц, формирующих сфинктер зрачка и дилататор зрачка, и сохранение ими способности как воспринимать химические раздражители, так и реагировать соответствующим образом, расширяя или сужая зрачок, т. е. выполнять функции, присущие им у живого человека. Данная реакция сродни другим суправитальным реакциям, в частности суправитальным окраскам тканей, основанным на сохранении проницаемости клеточных мембран по отношению к витальным красителям. Примером может служить эозиновая проба, когда отмечается избирательное исключение мембранами «живых» клеток эозина, и свободное проникновение в «мертвые» клетки, т. е. их окрашивание. Маркером переживаемости гладких мышц сфинктера зрачка и дилататора зрачка и является их ответная реакция на химические раздражители - зрачковая реакция.
Влияние оказывают лишь местные раздражители, в частности химические вещества, воздействующие непосредственно на гладкомышечные клетки. К таким химическим веществам относятся фармакологические препараты, применяющиеся в офтальмологической практике.
Для расширения зрачка в офтальмологии используются фармакологические препараты - миотики. К ним относятся два подкласса лекарственных средств - М-холиномиметики и антихолинэстеразные препараты. Антихолинэстеразные препараты обладают выраженными побочными эффектами как местного, так и системного характера, и поэтому практически не используются. Фармакодинамика М-холиномиметиков заключается в стимуляции М-холинорецепторов гладкой мускулатуры радужной оболочки, в результате чего происходит сокращение мышцы-сфинктера и развивается миоз. М-холиномиметиками являются пилокарпин, карбахол и ацеклидин.
Для расширения зрачка и получения мидриаза используются фармакологические препараты - мидриатики. Данная фармакотерапевтическая группа - мидриатические и циклоплегические средства - включает в себя препараты, оказывающие сходное фармакологическое действие, но имеющие разные химическое строение и фармакодинамику, обусловливающую реализацию конечного эффекта. В состав указанной группы входят циклоплегические мидриатики (М-холиноблокаторы) и нециклоплегические мидриатики (симпатомиметики). Фармакодинамика М-холиноблокаторов обусловлена блокадой М-холинорецепторов, которые располагаются в мышце-сфинктере зрачка, в результате наступает пассивное расширение зрачка вследствие преобладания тонуса мышцы-дилататора и расслабление мышцы-сфинктера. Различают М-холиноблокаторы по силе и длительности воздействия: короткого действия - тропикамид; длительного действия - атропин, циклопентолат, скополамин, гоматропин. Фармакодинамика симпатомиметиков, оказывающих мидриатический эффект, обусловлена их агонизмом к альфа-адренорецепторам, стимулирующим и повышающим их функциональную активность, что приводит к повышению тонуса мышцы-дилататора, в результате чего зрачок расширяется (развивается мидриаз). К симпатомиметикам относятся фенилэфрин, мезатон, ирифрин.
Спектр фармакологических препаратов, используемых для оценки суправитальной зрачковой реакции, в работах К. И. Хижняковой и А. П. Белова ограничивался атропином и пилокарпином. Динамика суправитальной реакции была установлена лишь для пилокарпина, учет влияния факторов внешней среды и причин смерти не производился. Представляется перспективным дальнейшее изучение реакции гладкой мускулатуры радужной оболочки глаза на химические раздражители, а именно на современные фармакологические препараты, применяемые в офтальмологической практике.
Д. Б. Гладких . Суправитальная зрачковая реакция// Международный медицинский журнал - №3 - 2012

[1], [2], [3], [4]
