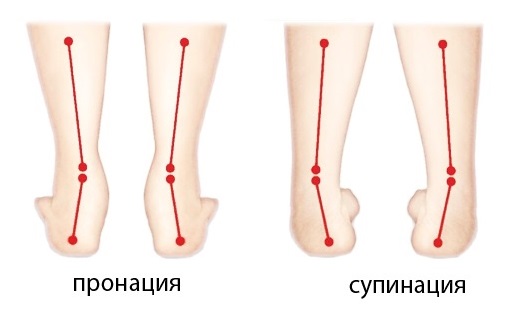
Информативность лучевых методов диагностики при визуализации стопы
Парфенов В.О., Борисов О.В.
Научный руководитель: к.м.н., доцент Илясова Е.Б.
Резюме
патологии в области стопы очень частые заболевания, как со стороны костей, так и стороны мягких тканей, и методы лучевой диагностики являются важными моментами в постановки диагноза.
Ключевые слова
Статья
Актуальность. За всю свою жизнь человек проходит более 100 тыс. км. Стопы наших ног постоянно испытывают нагрузку (степень нагрузки зависит от образа жизни, конечно), что негативно отражается на их состоянии. Боль в стопах беспокоит почти что каждого, будь то дискомфорт после длительной физической нагрузки или же боль, вызванная патологией тканей. Чтобы начать лечение и получить квалифицированную помощь, для начала нужно выяснить причину и выявить очаг заболевания. В этот момент нам и помогают лучевые методы диагностики, а какие из них лучше подходят для разных анатомических областей – это мы и постараемся выяснить в ходе нашего исследования.
Цель данной работы провести сравнительный анализ лучевых методов диагностики при визуализации стопы на основе полученных материалов исследований пациентов с заболеваниями стопы. И выяснить какие методы лучше подходят для диагностики травм разных анатомических структур.
Задачи исследования: 1. Изучить основные этапы клинико-лучевого исследования голеностопного сустава и стопы. 2. Провести сравнительный анализ информативности рентгенографии, ультразвукового метода, рентгеновской компьютерной и магнитно-резонансной томографии в диагностике повреждений голеностопного сустава и стопы. 3. Показать значение комплексного лучевого обследования для рентгенологии, травматологии и медико-социальной реабилитации.
Материалы и методы исследования: в ходе работы исследования проводились на 13 пациентах на цифровом рентген аппарате Brivo DR-F в частной клинике «Альфа – центр здоровья», на УЗИ аппарате «Aloka SSD – 1700» с конвексным датчиком 3.5 МГц и цветным доплеровским картированием (ЦДК) в Клинической больнице имени С. Р. Миротворцева, спиральном 16 – срезовом томографе BRIGHTSPEED и «ASTEION 4» в «Городской клинической больнице №9 и МРТ аппарате Siemens Magnetom Essenza. 1,50 Тесла в ЛДЦ МИБС. Проведен анализ методов лучевой диагностики при исследовании стопы: рентгенографии (РГ) стопы в прямой и боковой проекциях, ультразвукового исследования (УЗИ), компьютерной (КТ) и магнитно-резонансной томографии (МРТ).
Результаты: При рентгенографии стопы использовались 3 основные проекции: ЗАДНЯЯ, ЗАДНЯЯ КОСАЯ ПРОЕКЦИЯ С МЕДИАЛЬНОЙ РОТАЦИЕЙ, БОКОВАЯ — МЕДИОЛАТЕРАЛЬНАЯ ИЛИ ЛАТЕРОМЕДИАЛЬНАЯ ПРОЕКЦИЯ.
В ЗАДНЕЙ ПРОЕКЦИИ(Рис. 1,2) во всех случаях диагностировались переломы и их протяженность, расположение отломков, патология суставов (3 из 5), изменения мягких тканей (2 из 5), определяется местонахождение инородных тел.
Рис 1. Пациент м.,30 лет, рентгенография левого голеностопного сустава в задней прямой, в задней прямой с внутренней ротацией и боковой проекциях. Суставные поверхности, образующие сустав, конгруэнтны, величина и форма суставных поверхностей обычная. Контуры замыкательных пластинок эпифизов ровные, чёткие. Ширина рентгеновской суставной щели не изменена. Отмечается утолщение и понижение прозрачности мягких тканей в области латеральной лодыжки.
Рис 2. Пациенты д.,27 лет. Рентгенография переднего отдела левой стопы в задней прямой проекции. В 1 пястно-фаланговом суставе отмечаются: — выраженное сужение суставной щели (более 50% — до 0,5 мм), — субхондральный склероз, — краевые костные разрастания суставных поверхностей до 3 мм. Заключение: Деформирующий артроз пястно-фалангового сустава 3 стадии (по Н.С. Косинской).
ЗАДНЯЯ КОСАЯ ПРОЕКЦИЯ С МЕДИАЛЬНОЙ РОТАЦИЕЙ (Рис. 3,4). Диагностируются переломы и их протяженность, расположение отломков, патология суставов, изменения мягких тканей, определяется местонахождение инородных тел. В одном случае потребовалась альтернативная латеральная ротация для изучения медиальной части костей предплюсны и основания пятой плюсневой кости. Критерием правильности анатомических соотношений при рентгенографии является равномерная высота рентгеновской суставной щели (горизонтальная ее часть) и расположение на одном уровне латерального края эпифиза большеберцовой кости и латерального края блока таранной кости.
Рис. 3. Пациент д., 32 лет. Рентгенография левой стопы в задней косой проекции (с медиальной ротацией стопы). Определяется перелом основания 5 плюсневой кости, без значительного смещения. Зона перелом соответствует авульсивному перелому метафизарно-диафизарного перехода 5 плюсневой зоны.
Рис. 4. Пациент м., 28 лет. Рентгенография левой стопы в косой проекции (с медиальной ротацией стопы) Суставные поверхности, образующие суставы, конгруэнтны, величина и форма суставных поверхностей обыч-ная. Контуры замыкательных пластинок эпифизов ровные, чёткие. Отмечается добавочная кубовидная кость – os peroneum.
В БОКОВОЙ — МЕДИОЛАТЕРАЛЬНОЙ ИЛИ ЛАТЕРОМЕДИАЛЬНОЙ ПРОЕКЦИЯХ (Рис. 5) диагностируются переломы и их протяженность, расположение отломков, патология суставов, изменения мягких тканей, определяется местонахождение инородных тел.
Рис. 5. Пациент д., 34 лет. Рентгенография правой пяточной кости в аксиальной и боковой проекциях. Отмечается обызвествление подошвенной фасции в месте прикрепления к бугру пяточной кости – лигаментоз (« пяточная шпора»).
В сагиттальной плоскости показателем правильности соотношений считается равномерная высота рентгеновской суставной щели, и расположение на одном уровне центров сочленяющихся суставных поверхностей эпифиза большеберцовой кости и блока таранной. На рентгенограммах стопы после окончания ее формирования при оценке пространственного положения пяточной и таранной костей во фронтальной и сагиттальной плоскостях используется ряд показателей:
⦁ В сагиттальной плоскости положение таранной кости характеризует величина таранно-берцового угла, образующегося при пересечении продольных осей этих костей. Нормативное значение этого угла — 90°. Пространственное положение пяточной кости характеризует величина пяточно-подошвенного угла, образующегося при пересечении двух линий, одна из которых проводится касательно к нижней поверхности пяточной кости, а вторая соединяет нижнюю поверхность пяточного бугра и нижнюю поверхность головки I плюсневой кости. Нормативное значение этого угла 15—20°.
⦁ Во фронтальной плоскости показателем нормы пространственных положений названных костей является пересечение их продольных осей под углом 12—15° (пяточно-таранный угол). Величина продольного свода стопы характеризуется величиной угла, образующегося при пересечении линий, касательных к нижним поверхностям пяточной и I плюсневой костей на рентгенограмме, произведенной в боковой проекции. Показателем нормы считается значение этого угла в диапазоне от 125° до 135°. При анализе снимков стопы могут быть оценены форма, размеры, контуры и структура костей скелета стопы, также анатомические соотношения в суставах предплюсны, плюснефаланговых и межфаланговых суставах. Критерием правильности этих соотношений являются равномерная высота рентгеновских суставных щелей, а для суставов с неровной протяженностью суставных поверхностей (таранно-ладьевидный, плюснефаланговые и межфаланговые суставы) — расположение на одном уровне их центров, для плоских суставов — расположение на одном уровне краев суставных поверхностей. Анализ результатов рентгенографии стопы показал, что из 5 рентгенограмм 5 дало четкую картину костной структуры всех 3 отделов стопы и голеностопного сустава. Благодаря высокой информативности рентгенографии удалось выявить на 5 рентгенограммах нарушения в контурах костей, что в свою очередь свелось к переломам костей плюсны и предплюсны, лигаментозу. Связочный аппарат ни на одном из снимков не был визуализирован. Используя стандартные и не стандартные укладки можно визуализировать все суставы стопы. (100%). Сосуды без контраста не видны.
При ультразвуковом исследовании области голеностопного сустава предметом изучения являются в основном сухожилия, которые условно делят согласно анатомическим регионам. Дополнительная позиция пациента для исследования задних отделов голеностопного сустава и стопы: лежа на животе. Удобно подкладывать под ГСС небольшой валик, чтобы стопы свободно свисали. Большинство структур, окружающих стопу при УЗИ, расположены поверхностно и легко доступны для проведения УЗИ. Многие пациенты жалуются на локальную боль в определенных частях стопы или голеностопного сустава, и в этих случаях УЗИ играет важнейшую роль в проведении дифференциального диагноза. Если боль или отек не локализованы, то УЗИ менее эффективно и в большей степени показана МРТ. Специфическими областями, где возможности УЗИ ограничены, являются блок таранной кости и суставы нижней поверхности таранной кости.
Ультразвуковое исследование голеностопного сустава проводится в положении пациента лежа на спине, с согнутыми в коленных суставах конечностями, с упором на стопу. Сканирование осуществляется в следующих проекциях: передняя продольная проекция, передняя поперечная проекция, задняя продольная проекция, дополнительная задняя продольная проекция Передняя продольная проекция позволяет оценить сухожилия разгибателей. В передней поперечной проекции визуализируется передний отдел голеностопного сустава в поперечной плоскости. В этой проекции хорошо выявлялись внутрисуставные жидкостные образования, синовиит, рассекающий остеохондрит, свободное тело, ганглии и тендинопатии сухожилий переднего связочного комплекса (сухожилия передней большеберцовой мышцы, сухожилия общего разгибателя пальцев, сухожилия длинного разгибателя большого пальца).
Рис. 6, Пациент м., 20 лет. УЗИ (Латеральный косой срез) Латеральный косой срез. Визуализируется передний отдел синдесмоза, малоберцовая кость и большеберцовая. Патологий не выявилось, норма.
Рис. 7, Пациент д., 34 лет. УЗИ (Задняя продольная, задняя поперечная) В задней продольной проекции. Были преимущества в оценке структуры ахиллова сухожилия, патологии не нашлось, норма. В задней поперечной проекции визуализировались структуры ахиллового сухожилия, патологии не выявились.
Ультразвуковая допплерография сосудов — это способ изучения кровотока в крупных и средних венах и артериях человеческого тела. Суть методики связана с эффектом Доплера, который подразумевает, что ультразвуковые волны, отражающиеся от движущихся объектов, будут менять частоту пропорционально скорости движения этих объектов.
Рис 8. Мужчина, 50 лет. УЗИ задней ББ и малоберцовой вен при дистальной компрессии.
Результаты УЗИ по анатомическим структурам:
⦁ Костная структура не визуализируется.
⦁ В различных проекция можно увидеть контуры суставных поверхностей костей, участвующих в создании суставов.
⦁ Связки были видны на всех эхограммах (2/2) – 100% визуализация.
⦁ Суставы визуализировались на 100%.
⦁ Благодаря дуплексному сканированию вен нижних конечностей визуализируются сосуды.
Компьютерная томография использовалась как дополнительный метод (в 2 случаях) —который назначался при несоответствии клинической картины заболевания и данных, полученных традиционными методиками рентгенологического исследования. Посредством КТ стопы получали снимки, на которых отображались все структуры стопы, вплоть до мелких сочленений. На основании итоговых результатов КТ стопы врач устанавливал диагноз с максимальной точностью. Если с помощью рентгенографии можно определить исключительно внутренние повреждения костных тканей, то КТ стоп позволяла отследить все процессы, происходящие в этой области диагностирования. Исследование начиналось с топограммы (обзорной цифровой рентгенограммы) голеностопных суставов и стоп в прямой проекции. Протяженность поля сканирования при ее получении составляет от 128 до 256 мм. Топограмма перед началом поперечного сканирования позволяет сразу локализовать область исследования и осуществить ее разметку для определения уровня первого скана и протяженности зоны исследования. В ходе исследования топограмма помогает контролировать расположение выполненных «срезов». Нередко удается проводить общую оценку состояния изучаемого отдела голеностопного сустава и стопы, сравнивая обе конечности.
Информативность компьютерного томографического исследования области голеностопного сустава и стопы во многом зависит от знания топографо-анатомических особенностей региона. При этом разграничение нормы и патологии являлось первым и наиболее ответственным этапом диагностики, на котором обнаруживается наибольшее число ошибок и разночтений. Кости голеностопного сустава окружают 10 мышц и их сухожилий, взаимоотношение которых с костными структурами необходимо оценивать при переломах. Анализ полученных данных включает построение вторичных реконструированных изображений в различных плоскостях. Наиболее часто используются реконструкции в сагиттальной, фронтальной и косых плоскостях. Кроме того, рекомендуется проводить реконструкцию изображений, затененных по поверхности, с сохранением тканей, денситометрические показатели которых превышают 150 НН. При наличии металлоконструкций порог построения изображений повышается до индивидуального уровня.
Рис. 9. Пациент мужчина, 22 года. Корональные срезы голеностопного сустава (остеохондрит или Болезнь Диаза).
Рис. 10. Пациент мужчина, 39 лет. Аксиальная компьютерная томограмма области голеностопного сустава на уровне дистального межберцового синдесмоза (Хондроматоз).
Магнитно-резонансная томография имела главное преимущество при диагностике ступни за счет большей четкости изображения отдельных структур, чем при других типах диагностики. Детализация изображения повышает возможности врачей при определении диагноза. МРТ позволяет не только оценить картину повреждения костной ткани, но и изучить травмы мягких тканей, провести диагностику нарушений кровотока в этой части тела. Это очень важно при тяжелых травмах, которые имеют комбинированное воздействие на разные ткани тела. Структуры опорно-двигательного аппарата имеют различные МРТ-визуализационные характеристики в зависимости от времени их релаксации. В диапазоне используемых в настоящее время аппаратов с напряженностью магнитного поля от 0,15 до 1,5 Тл релаксационное время мягкотканых структур колеблется между 250 и 1200 мс при исследовании в протонной плотности. На Т2-ВИ время релаксации большинства мягкотканых структур колеблется от 25 до 120 мс. Однако жидкостные и фиброзные ткани контрастно отличаются от остальных структур по своим характеристикам, так же как и жировая ткань. Неизмененная мышца характеризуется очень коротким временем релаксации на Т2-ВИ. Жировая ткань имеет очень короткое время релаксации на Т1-ВИ. Большинство других мягкотканых структур имеют более длинное время релаксации на Т1-ВИ, чем жировая ткань, и более длинное время релаксации на Т2-ВИ по сравнению с мышечными структурами. Протонная плотность компактной кости, сухожилия и плотной фиброзной ткани столь низка, что на всех МР-изображениях они имеют низкую интенсивность сигнала. Интенсивность сигнала суставного (гиалинового) хряща и фиброзного хряща мениска различны вследствие различного содержания в них воды.
Рис. 11. Пациент м., 31 год. МР картина артроза голеностопного сустава 1 степени, синовит. Зона трабекулярного отека костного мозга в пяточной кости (1 стадия асептического некроза).
Рис. 12. Пациент м., 43 года. МР картина кисты пяточной кости. Благодаря высокому уровню визуализации отчетливо заметили кисту пяточной кости, что на рентгенограмме изначально было под подозрением, но точный диагноз поставить не могли.
Рис. 13. Пациент м., 21 год. МР картина заднего среза. Разрыв ахилловова сухожилия.
Высокая информативность МРТ для мягких тканей позволила получить изображение связок, сухожилий в области ахилла, что дало поставить диагноз – полный разрыв аххилова сухожилия.
Результаты МРТ по анатомическим структурам:
⦁ Высокая информативность визуализации костной структуры на 3 из 3 сканов (100%).
⦁ МРТ обладает также высоким уровнем визуализации контуров костей, что доказано также на 3 из 3 сканов (100%).
⦁ Визуализация связочного аппарата на 100%.
⦁ Суставы видны на всех сканах. (100%)
⦁ Сосуды визуализируются и без контраста. (100%) .
Выводы: 1. На первом этапе всем пациентам следует выполнять рентгенографию в стандартных проекциях, в зависимости от области интереса голеностопного сустава и стопы. Возможно применение рентгенографии в нестандартных укладках, в том числе при наличии наружных металлоконструкций.
2. Методика УЗИ предполагает использование высокочастотных датчиков 7,5 МГц и более и включает исследование сухожилий области голеностопного сустава и стопы, сумку ахиллова сухожилия. Оценка всех анатомических структур должна производиться только по данным УЗ-сканирования в двух ортогональных проекциях. Рекомендуется сравнение данных обследования травмированной и контралатеральной конечностей. УЗИ не позволяет в большинстве случаев диагностировать переломы костей, поэтому УЗИ используется, как дешевая замена МРТ для диагностирования нарушений целостности мягких тканей, таких как связки и сухожилия.
3. КТ должна использоваться как дополнительный метод для уточнения дигнозов, так как визуализирует полную картину заболевания в анатомических структурах.
4. Методика MPT голеностопного сустава и стопы должна включать следующие проекции: поперечная, сагиттальная, караниальная. При этом следует использовать гибкие катушки или специализированную катушку для голеностопного сустава. Оценку изменений сухожилий и связок необходимо производить только по данным сканирования в двух ортогональных проекциях. МРТ оказалась высокоинформативным методом в диагностике рентгенонегативных повреждений костей голеностопного сустава и стопы.
5. В независимости от локализации боли в самом начале пациентам следует выполнить рентгенографию в стандартных проекциях, если обследование не выявляет патологический очаг боли, то следует применять лучевые методы диагностики, которые могут выявить нарушение мягких тканей – это УЗИ, МРТ, но из-за высокой цены последнего выиграет ультразвуковой методом исследования.
Литература
⦁ Вовченко А.Я. Суставы. Путеводитель по ультразвуковому исследованию в травматологии и ортопедии.
⦁ Юдин А. Л. Лучевая диагностика повреждений и заболеваний костей и суставов.
⦁ Васильев Л.Ю., Витъко Н.К., Буковская Ю.В. Спиральная компьютерная томография в диагностике повреждений голеностопного сустава и стопы.— М., 2003.— 141 с.
⦁ Волков М.В. Болезни костей у детей.— М., 1985.— 512 с.
⦁ Зубарев А.В. Диагностический ультразвук.— М.: Реальное время, 1999.— С. 40—61, 70— 93, 117-145, 261-265.
⦁ Зубарев А.В., Гажонова В.Е., Долгова И.В. Ультразвуковая диагностика в травматологии: Практическое руководство.— М., 2003.
⦁ Лагунова И.Г. Рентгеноанатомия скелета.— М: Медицина, 1981.— 367 с.
⦁ РУКОВОДСТВО по рентгенографии с рентгеноанатомическим атласом укладок КЕННЕТ Л. БОНТРАГЕР — 2267 иллюстраций (Перевод с английского ИНТЕЛМЕДТЕХНИКА).
Что такое суставные поверхности конгруэнтны
В патогенезе развития артроза первое место занимает фактор нарушения питания хряща. Наступающие в последующем изменения в хряще ведут к снижению его устойчивости даже к обычной нагрузке.
Потеря хрящем эластичности и нарушение конгруэнтности ведут к макро- и микротравме субхондральной пластинки, которая на это реагирует усиленной продукцией костного вещества, проявляющаяся в виде остеосклероза. Избыток костного вещества в этой зоне при продолжающейся нагрузке на суставные поверхности вызывает его распространение в места наименьшего давления и скопление костного вещества, выявляемое рентгенологически в виде остеофитов. Они приводят к механическому раздражению синовиальной оболочки, появлению различных видов ограничения движений в больном суставе. Таким образом в течении деформирующего артроза различают 3 степени:
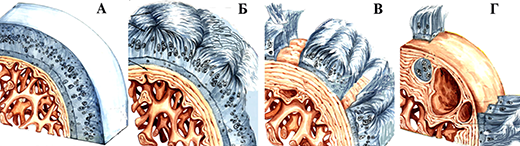
Состояние гиалинового хряща при деформирующем артрозе: А-норма; Б-I степень; В — II степень; Г- III степень.
Кроме степеней артроза выделяют стадии, которые отличаются по характеру течения процесса и клинической картине:
I стадия характеризуется быстрой утомляемостью конечности, «скованностью» мышц. Только некоторые больные отмечают умеренное ограничение движений в суставе из-за скованности. Боли в суставе, как правило, отсутствуют. Только при некоторых артрозо-артритах, которые начинаются с патологического процесса синовиальной оболочки, заболевание может начинаться с болевого и воспалительного синдрома. Рентгенологически в этой стадии развития болезни выявляется сужение суставной щели и субхондральный склероз. Нередко клиническая симптоматика этой стадии заболевания настолько незначительна, что больные даже не обращают на них особого внимания. Поэтому в некоторых литературных источниках можно встретить утверждение, что начало артроза чаще всего бессимптомное.
Посттравматические артрозы нередко начинаются со II стадии, так как при невправленных внутрисуставных переломах имеется первичное нарушение целости суставного гиалинового хряща. К этому добавим, что при наличии смещения внутрисуставных отломков с диастазом между ними более 2 мм, регенерация гиалинового хряща практически невозможна. Имеющийся посттравматический дефект замещается костной мозолью, покрытой рубцовой соединительной тканью, а это уже есть морфологические элементы II стадии развития артроза, который проявляет себя болевым синдромом, особенно при нагрузке на поврежденную конечность.
II стадия характеризуется нарастанием ограничения движений, которые могут сопровождаться крепитацией (похрустыванием). Обычно боли возникают в начале ходьбы и называются «стартовые боли». Они появляются из-за того, что во время первого шага основная нагрузка приходится на самый патологически измененный участок нагружаемой части суставной поверхности. Затем нагрузка при движениях более или менее распределяется равномерно на всю суставную поверхность, и боли могут полностью исчезнуть или заметно уменьшится до такой степени, что не мешают больному преодолевать даже значительные расстояния. Однако, с течением времени, особенно после продолжительной нагрузки, к концу рабочего дня боли усиливаются, но после отдыха могут вовсе исчезнуть. Появляется деформация сустава, гипотрофия мышц, контрактура, хромота. Рентгенологически выявляется значительное сужение суставной щели в 2-3 раза в сравнении с нормой, выражен субхондральный склероз, выявляются остеофиты (шипы) в местах наименьшей нагрузки. К конечному этапу этой стадии развития болезни болевой синдром может иметь волнообразное проявление: периоды усиления болевого синдрома сменяются различными по продолжительности периодами значительного снижения интенсивности болей или полным их исчезновением. Как правило, такое проявление боли связано с вовлечением в процесс синовиальной оболочки, т.е. с развитием хронического рецидивирующего синовита, который является неотъемлемой частью клинических проявлений III стадии развития болезни.
III стадия характеризуется почти полной потерей подвижности в суставе, сохраняются только пассивные качательные движения, выражена сгибательная контрактура. Боли сохраняются в покое, не проходят после отдыха. Возможна нестабильность сустава. При локализации процесса в суставах нижних конечностей к этому времени больные самостоятельно ходить не могут и прибегают к помощи трости или костылей. Рентгенологически – суставная щель почти полностью отсутствует. Суставная поверхность деформирована, выражены краевые разрастания. Основным рентгенологическим различием этой стадии развития болезни и предыдущей является появление множественных кист в субхондральных зонах суставных поверхностей.
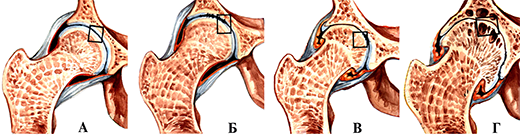
Деформирующий артроз тазобедренного сустава. А-норма; Б-Icт.; В-II ст.; Г- III ст.
Чаще всего поражает коленный и тазобедренный суставы. Методы лечения зависят от стадии заболевания.
Поцелуйко С.В. , к. м. н., врач ортопед-травматолог, главный врач ООО «Клиника ортопедии и травматологии».
Что показывает МРТ коленного сустава

МРТ коленного сустава (МРТ колена) считается одним из самых надежных медицинских исследований, позволяющих оперативно выявить большинство проблем с коленными структурами. Коленный сустав часто подвергается травмам, так как на него приходится большая нагрузка при движении. Хрящевые ткани и мениски постепенно изнашиваются, тем самым увеличивается вероятность развития дегенеративных процессов в тканях, которые приводят к болевому синдрому или частичной или полной неподвижности колена. С внедрением в клиническую практику магнитно-резонансной томографии с высокой напряженностью магнитного поля появилась возможность детального изучения всех анатомических структур коленного сустава и изменений без проникновения в полость сустава. MP-томография является неинвазивным методом и поэтому лишена всяческих осложнений, связанных с проведением исследования, что дает ей значительные преимущества перед артроскопией.
Помимо своей высокой информативности, главное достоинство магнитно-резонансного исследования заключается в его безболезненности и безопасности для пациента. Последнее выгодно отличает МР-томографию от компьютерной томографии, которая проходит на базе более вредоносного рентгена. Магнитный томограф, принцип работы которого построен на колебаниях атомов водорода в магнитном поле, не оказывает никакого излучения на тело обследуемого и показан пациентам любого возраста.
Показания
Основными симптомами и патологиями, при которых целесообразным становится проведение МРТ колена, являются:
- болевые ощущения в коленном суставе, которые усиливаются при ходьбе или при ухудшении погоды;
- различные аномалии развития колена у ребенка;
- наличие воспалительного процесса или отека в области коленного сустава;
- изменение формы колена, кожного покрова;
- ограничение подвижности колена;
- появление хруста в коленях или иных инородных звуков;
- подколенная грыжа, признаки гемартроза;
- травма с повреждением мениска.
МРТ колена часто является частью предоперационной терапии, так как позволяет хирургу выявить поврежденные структуры и принять решение о целесообразности проведения оперативного вмешательства.
МРТ плечевого сплетения (МРТ шейный отдел позвоночника и плечевого сустава)
Что видно на МРТ коленного сустава?
В ходе томографии коленного сустава врач оценивает:
- Взаимоотношения бедренной и б/берцовой костей — нарушены / не нарушены / каким образом смещена большеберцовая кость.
- Конгруэнтность суставных поверхностей коленного сустава.
- Размер и равномерность суставной щели.
- Выпот полости сустава.
- Утолщение синовиальной оболочки.
- Толщину и структуру хряща медиальных мыщелков бедренной и большеберцовой костей.
- Деформацию медиального, латерального менисков.
- Степень дегенеративных изменений в области наружного края тела и заднего рога.
- Деформацию медиальной боковой связки. Структуру и качество латеральной и коллатеральной связок.
- Траекторию, утолщение и разволокнение передней и задней крестообразных связок.
- Утолщение хряща мыщелков бедренной и большеберцовой костей.
- Расположение и качество надколенников.
- Толщину и степень покрытия суставного хряща, покрывающего переднюю поверхность бедренной кости.
- Особенности тканей связки надколенника и удерживателя надколенника.
- Наличие кистообразных образований в медиальных отделах подколенной ямки.
- Качество лимфоузлов, извитые вены.



Подготовка к томографии колена
К проведению магнитно-резонансной томографии колена не нужно специально готовиться, и исследование может быть проведено в любое время по или без назначения врача. Если у вас есть сильные болевые ощущения в колене, перед обследованием имеет смысл принять обезболивающие, чтобы боль не мешала вам сохранять неподвижность.
Перед обследованием необходимо поставить в известность врача о хронических заболеваниях, беременности, об имеющихся имплантах и других предметах из металла, вшитых электронных устройствах, например, кардиостимуляторе, также о клаустрофобии и татуировках на коже. Следует снять с тела все металлические украшения.
Противопоказания
Абсолютные противопоказания к МРТ коленного сустава:
- металл в организме пациента;
- импланты в теле типа кардиостимулятора.
В относительные ограничения выделяют:
- ранние сроки беременности;
- сильную форму клаустрофобии;
- психические заболевания, при которых нахождение в закрытом пространстве томографа может спровоцировать нервный припадок;
- большой вес диагностируемого (более 150 кг).
Как делают МРТ коленного сустава?
Пройти МРТ коленного сустава в Санкт-Петербурге можно в любой клинике, которая предлагает услугу магнитно-резонансной томографии. Процедуру могут делать на открытом или закрытом томографе. Как она проводится:
- необходимо освободить обследуемую область от металла, выложить все электронные устройства (телефоны, планшеты, кредитные карты);
- пациент ложится на стол томографа;
- оператор МРТ фиксирует колено пациента специальной МРТ катушкой;
- стол заезжает внутрь аппарата, в область действия магнитного поля;
- производится диагностика, и на компьютер посылаются изображения;
- важно в ходе обследования лежать неподвижно.
Расшифровка МРТ коленного сустав
Расшифровка томографии колена занимает обычно 30-40 минут. Ее осуществляет врач-рентгенолог после получения всех снимков. В своем заключении он отмечает все патологические отклонения от нормы, делает предположения о первичном диагнозе и дает рекомендации по дальнейшим действиям. С результатами МРТ коленного сустава пациент должен направиться к своему лечащему врачу для окончательной диагностики и начала терапии.
Цель обследования: исключение структурных изменений костей и мышечно-связочного аппарата сустава.
Краткий анамнез и жалобы: Боли, отек в суставе. Боли иррадируют в бедро и голень.
На серии МР томограмм взвешенных по Т1 и Т2 в трех проекциях с жироподавлением визуализируются дистальные отделы бедренной кости, проксимальные отделы большеберцовой, малоберцовой костей и надколенник.
В супрапателлярной сумке отмечается скопление умеренного количества однородного выпота. В полости сустава скопление незначительного количества выпота. Суставная капсула не изменена.
В эпифизах бедренной и большеберцовой костей (в месте прикрепления передней крестообразной связки) определяются участки невыраженного отека трабекулярной костной ткани без четких контуров; незначительный трабекулярный отек в краевых отделах медиальных мыщелков. Кортикальный слой на уровне изменений четкий, ровный.
В остальном костный мозг без существенных патологических изменений. Краевые остеофиты суставных поверхностей и узуративные дефекты достоверно не выявлены.
Суставная щель не сужена, конгруэнтность суставных поверхностей сохранена. Суставные поверхности четкие, ровные. Сигнал хрящевого компонента сустава не снижен; суставной гиалиновый хрящ относительно равномерный, толщиной 0,2-0,4 см.
Структура заднего рога и тела медиального мениска неоднородная без повреждения верхнего и нижнего контуров, высота мениска не снижена.
Передняя крестообразная связка имеет несколько непрямолинейный ход, неоднородную структуру от заднего пучка волокон, МР-сигнал от нее нерезко повышен во всех режимах.
Целостность контуров и структура латерального мениска, задней крестообразной, коллатеральных связок, удерживателей надколенника, собственной связки надколенника сохранены.
Клетчатка Гоффа — без особенностей.
Подколенная ямка не изменена.
Параартикулярные мягкие ткани не отечные.
ЗАКЛЮЧЕНИЕ: МР картина может соответствовать невыраженному интралигаментарному повреждению (или растяжению) передней крестообразной связки. Участки трабекулярного отека эпифизов бедренной и большеберцовой кости (более вероятно, постконтузионного характера). Дистрофические изменения медиального мениска. Супрапателлярный бурсит, синовит.
Полиостеоартроз — лечение суставов и кистей
Остеоартроз является дегенеративно-дистрофическим заболеванием суставов, на начальном этапе которого происходит первичная дегенерация суставного хряща. В дальнейшем болезнь сопровождают изменения суставных поверхностей, начинается развитие краевых остеофитов. При отсутствии должного лечения, заболевание может привести к деформации суставов.
По данным исследований остеоартроз – это наиболее распространённая форма патологии суставов. Ревматологи США и Европы в 2013 году констатировали, что 70% ревматических заболеваний приходятся именно на долю остеоартроза. У некоторого процента были выявлены множественные поражения суставов или полиостеоартроз. Врачебная практика показывает, что случаев заболевания полиостеоартрозом с каждым годом становится всё больше.
Одной из главных причин развития болезни врачи называют чрезмерную механическую нагрузку, которая не соответствует возможности суставной поверхности хряща сопротивляться оказываемому на него воздействию. В конечном итоге, несоответствие механической нагрузки может привести сначала к дегенеративным повреждениям, а затем и к деструкции хряща.
Распространённой причиной развития остеоартроза является также нарушение приемлемой конгруэнтности суставных поверхностей здоровых хрящей. В таком случае, нагрузка распределяется не равномерно по всей площади хряща. Максимальное сближение суставных поверхностей происходит на небольшой площади. Именно в этом месте хрящ начинает дегенерировать.
Случается также, что из-за травм, контузий, нарушения субхондрального кровообращения происходит изменение физико-химических свойств хрящевой ткани. По этой причине, даже при нормальной нагрузке, ткань хряща становится менее устойчивой к механическим воздействиям.
Физико-химические свойства хрящевой ткани могут изменяться также в результате следующих заболеваний:
- Инфекционных и неинфекционных артритов;
- Гемартроза;
- Подагры;
- Гемохроматоза;
- Пирофосфатной артропатии;
- Гемофилии;
- Остеонекроза;
- Акромегалии;
- Диабета и др.
Стоит отметить, что немаловажную роль при определении возможности развития остеоартроза и полиостеоартроза играет наследственный фактор.
Первые симптомы болезни практически не ощущаются. Явным признаком возникновения проблем является появление хруста в суставах при различных движениях. Также после сильной физической нагрузки возможны периодические боли не выраженного характера, которые быстро проходят. Со временем интенсивность и продолжительность болей изменяются в сторону увеличения, причём болевые ощущения начинают появляться даже после слабых нагрузок.
В отличие от воспалительных болей, которые наблюдаются при артритах, присущие артрозам болевые ощущения характеризуются как механические, то есть появляются они именно при физической нагрузке на поражённый сустав. Впоследствии, болевой синдром становится более интенсивным по вечерам и ночью, даже когда сустав находится в состоянии покоя.
Патогенез болей при остеоартрозе определить непросто, так как в зависимости от различных патогенетических механизмов, которые способствуют появлению болевого синдрома, боль может проявляться по-разному. В настоящее время классифицируют первичные и вторичные остеоартрозы.
Первичные остеоартрозы, которые называют также генуинными, представляют собой заболевания, которые развиваются на здоровом суставном хряще, из-за чрезмерной механической нагрузки.
Вторичные остеоартрозы возникают в хрящах, изменённых после травмы, артрита, эндокринных и сосудистых нарушений и др.
Диагностировать остеоартроз возможно на ранних стадиях: рентгенограммы показывают неотчётливое сужение суставной щели, что позволяет предположить развитие начального остеосклероза. Также можно заметить начальные остеофиты – некоторые заострения краёв поверхностей суставов.
Основные клинические проявления заболевания полиостеоартроз:
- Боль в суставах при стоянии и ходьбе в дневное время, усиливающаяся к вечеру;
- Наличие «стартовых болей» — боль в начале движения, уменьшающаяся при «расхаживании»;
- Небольшое ограничение подвижности сустава;
- Симптом блокированного сустава;
- Поражение преимущественно суставов нижних конечностей и дистальных межфаланговых суставов;
Необходимо учитывать, что не во всех случаях наблюдается соответствие между клиническими и рентгенологическими признаками остеоартроза. Частым явлением выступает наличие характерных болевых ощущений механического характера при отсутствии сужения суставной щели на рентгенограмме.
На ранних этапах развития болезни, до получения характерной рентгенограммы, диагностирование остеоартроза бывает трудной задачей, для реализации которой необходимы данные следующих методов исследования:
- Томографии, которая позволяет выявить степень остеофитоза, наличие остеосклероза и кист, поражения мышечно-связочного аппарата сустава;
- Контрастного рентгенологического исследования, демонстрирующего начало изменений хряща;
- Сцинтиграфии суставных поверхностей – метода, наиболее точно определяющего нарушение метаболизма в тканях суставов.
Работа опытных врачей, использование при диагностике полиостеоартроза новейшего оборудования и применение медикаментозных и немедикаментозных методов лечения позволяют предотвратить дальнейшее развитие заболевания.
При лечении полиостеоартроза первоочередной задачей специалисты считают снижение нагрузки на пораженные суставы. Выбор консервативной терапии зависит от причины возникновения болезни. Однако наиболее распространённым методом лечения полиостеоартроза являются физиотерапевтические процедуры. Соблюдение индивидуально подобранного режима питания (диеты) также играет немаловажную роль, так как именно избыточный вес нередко провоцирует возникновение заболевания.
Медикаментозное лечение Полиостеоартроза
Для снижения болей в суставах при отсутствии противопоказаний рекомендуется принимать анальгезирующие средства. Дозировку препаратов определяет врач. Важную роль в лечении полиостеоартроза играют хондропротекторы – препараты, которые улучшают питание хрящевой ткани, замедляют процесс ее дальнейшего разрушения.
Немедикаментозное лечение болезни суставов
Полиостеоартроз является заболеванием, которое поддаётся лечению следующими методами физиотерапии:
- Электромиостимуляция;
- Фонофорез; ; ; ; ; и др.
Использование данных методик способствует снижению болевого синдрома и уменьшению воспалительного процесса в суставах.
При заболевании полиостеоартрозом одной из лечебных рекомендаций являются также физические упражнения. Изучение гимнастического комплекса должно происходить под надзором специалиста. Переходить к самостоятельным тренировкам рекомендуется не ранее, чем через месяц совместных занятий с инструктором. Ежедневно физическим упражнениям рекомендуется уделять не менее получаса.
Для достижения успешного результата лечения полиостеоартроза необходимо установить конкретную причину его возникновения, так как от факторов, спровоцировавших заболевание, зависит выбор схемы терапии.
Для профилактики полиостеоартроза специалисты в первую очередь рекомендуют контролировать массу тела относительно роста. Лицам старше 40 лет, в особенности имеющим наследственную предрасположенность к развитию заболевания, следует соблюдать следующие рекомендации:
- исключить из рациона высококалорийные продукты;
- чередовать нагрузку и разгрузку суставов;
- избегать фиксированных поз;
- заниматься гимнастикой;
- посещать бассейн.
Финские ревматологи обнародовали данные, согласно которым за последние десять лет нетрудоспособность из-за полиостеоартроза увеличилась в 5 раз. Как правило, клинические показатели заболевания проявляются в возрасте 45-50 лет.
Остеофиты коленного сустава

Одним из проявлений гонартроза, обусловленного дегенерацией суставного хряща, являются остеофиты коленного сустава. Костные краевые разрастания, формирующиеся в области апофиза большеберцовой кости, увеличивают площадь, нарушают конгруэнтность суставной поверхности, вызывают стойкий болевой синдром и существенно ограничивают подвижность. И только правильная диагностика и своевременное ортопедическое лечение дают возможность избежать серьезных угроз для здоровья.
Рассказывает специалист ЦМРТ
Дата публикации: 12 Июля 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины формирования остеофитов
Краевые остеофиты коленного сустава – это следствие ряда последовательных патологических процессов. Спровоцировать пролиферативные изменения (разрастание) может:
- дегенерация (старение) и нарушение плотности костной ткани
- механические повреждения
- суставная нестабильность
- остеоартрит (воспаление субхондральной кости)
- нарушение кальциевого обмена (гормональные и метаболические сбои)
- системные патологии
- отягощенная наследственность (генетические мутации)
- внелегочный туберкулез и другие хронические специфические инфекции
В отдельных случаях причиной возникновения остеофитов коленного сустава становятся опухолевые и метастатические процессы.
Симптомы наличия костных разрастаний на суставных поверхностях
Остеофитоз коленного сустава – это не болезнь, а характерный для артроза рентгенологический симптом. На ранних стадиях развития остеофиты представлены в виде небольших шипов, длиной 1-2 мм. По мере прогрессирования патологического процесса они увеличиваются в размерах, приобретают различные формы, приводят к сужению суставной щели, увеличению головки и впадины коленного сустава.
Изменение количества и размеров костных наростов является типичным маркером прогрессирования болезни. А отсутствие развития рентгенологических симптомов остеофитов коленного сустава указывает на успешность лечения. При наличии костных разрастаний пациенты жалуются на трудности со сгибанием и разгибанием колена, болезненность во время движений. В запущенных случаях боль не отступает и в состоянии покоя, наблюдается отечность, суставная деформация. Если остеофиты сдавливают нервные структуры или глубоко вдаются (застревают) в мышцах, течение заболевания усугубляется.
Стадии остеофитоза
В соответствии с клинико-рентгенологической картиной выделяют 4 стадии развития пролиферативных изменений костной ткани:
- I – сомнительная (нормальная ширина полосы просветления между концами сочленяющихся костей, отсутствие патологических очагов окостенения)
- II – минимальные изменения (единичные экзостозы, незначительное сужение суставной щели)
- III – умеренные проявления (множественные остеофиты, среднее сокращение расстояния между элементами сустава)
- IV – выраженные изменения (отсутствие рентгенологической щели, массивные костные наросты)
Как диагностировать остеофиты?
Для оценки состояния суставного хряща используются методы инструментальной диагностики:
- рентген коленного сустава в прямой и боковой проекции
- артроскопия (малоинвазивная хирургическая манипуляция)
- компьютерная томография
- УЗИ
Самой информативной методикой, позволяющей детализировать костно-хрящевые и прилегающие к ним мышечно-связочные, нервные и сосудистые структуры, является магнитно-резонансная томография. Высокочувствительная технология, практически вытеснившая рентгеновскую артрографию, значительно повышает точность диагностики остеоартроза и, в частности, остеофитоза.
К какому врачу обратиться
Лечением дегенеративно-дистрофических патологий коленного сустава, сопровождающихся кальцификацией менисков и разрастанием остеофитов, занимается ортопед-травматолог.
Болезнь Легга-Кальве-Пертеса — диагностика, лечение, причины и стадии развития
Болезнь Легга–Кальве–Пертеса (БЛКП) – часто встречающаяся детская ортопедическая патология тазобедренного сустава, относящаяся к группе остеохондропатий и представляющая собой асептический остеонекроз головки бедра, при тяжелом течении которого в исходе заболевания формируется функционально значимая деформация проксимального отдела бедра. Несмотря на то, что заболевание известно мировой медицине более 100 лет, вопрос выбора тактики хирургического лечения продолжает представлять научный и клинический интерес. В подавляющем большинстве случаев заболевание начинается в возрасте от 4 до 12 лет с максимальной частотой встречаемости в возрасте от 6 до 8 лет. По данным ряда отечественных авторов распространённость заболевания составляет 25-30% среди детской патологии тазобедренного сустава, а также 0,17-1,9% в общей структуре ортопедической патологии. Зарубежные авторы описывают широкую распространённость заболевания в зависимости географической локализации, которая варьирует от 0,4 до 29 на 100000 детей. Заболевание в 4,5 раза чаще поражает мальчиков, чем девочек, однако более тяжело протекает у девочек. Отмечено, что у 8-24% пациентов заболевание носит двусторонний характер. Диагностика и лечение БЛКП является профильным направлением специализированного отделения № 3 (патологии тазобедренного сустава) ФГБУ «НМИЦ детской травматологии и ортопедии им. Г. И. Турнера» Минздрава России. Ортопеды-травматологи разработали эффективные протоколы терапии патологии, которые регулярно пересматриваются и совершенствуются, с учётом последних научных исследований в этом направлении.
Описание заболевания
Болезнь Легга-Кальве-Пертеса – это асептический некроз головки бедренной кости. Если говорить простым языком, то это заболевание, при котором из-за частичного или полного временного отсутствия кровоснабжения головки бедренной кости происходит инфаркт её костной ткани с последующим формированием очага некроза (секвестра), размеры и локализация которого зависят от количества сосудов, по которым временно прекратился кровоток.
Важно! Болезнь Легга-Кальве-Пертеса преимущественно развивается в детском возрасте, в 4-12 лет. Мальчики более подвержены патологии, но у девочек она протекает тяжелее.
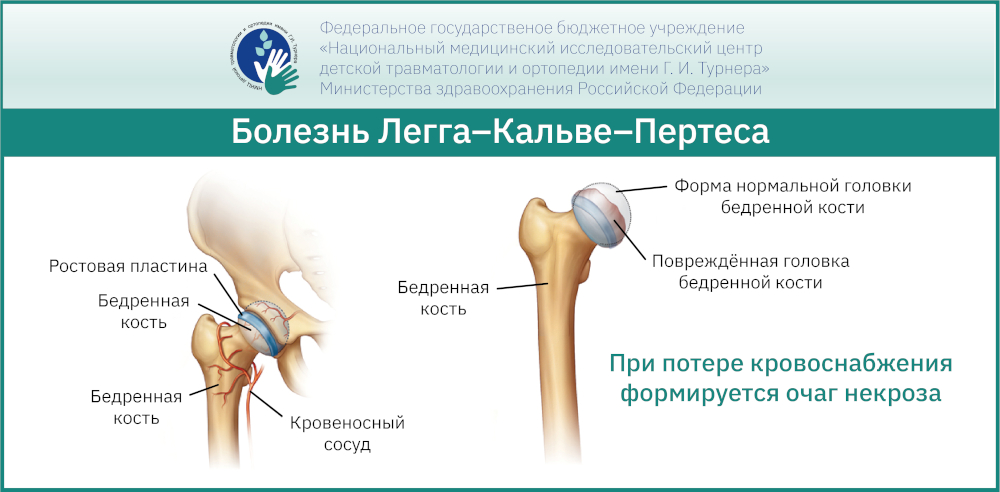
Причины возникновения
Несмотря на огромное количество исследований, направленных на изучение причин, вызывающих нарушение кровоснабжения в головке бедренной кости, до сих пор ни одна из представленных теорий не является решающей. Очевидно, что заболевание является мультифакторным и сопряжено со множеством предрасполагающих к его проявлению причин, протекающих одновременно.
Предрасполагающими факторами могут стать врождённые и приобретённые патологии:
- чрезмерные нагрузки (частые микротравмы);
- мутации генов, ответственных за синтез коллагена II типа, кодирующих фактор V Лейдена, повышение концентрации лептин-гормона, нарушение синтеза инсулиноподобного фактора роста, а также избыточная секреция IL6;
- недоразвитие поясничного отдела спинного мозга (миелодисплазия), из-за чего нарушается нервная регуляция тазобедренного сустава;
- гипоплазия и аплазия артериальных и венозных сосудов, спазм или стеноз эпифизарных сосудов;
- воспалительные процессы вследствие перенесенных инфекций (ангины, гриппа, ОРВИ);
- пассивное курение;
- неблагоприятная экологическая обстановка;
аномалии строения тазобедренного сустава.
По статистике мальчики с весом менее 2 кг. при рождении болеют болезнью Легга-Кальве-Пертеса в 5 раз чаще, нежели малыши с массой тела более 3,5 кг.
Клинические проявления
Признаки заболевания появляются не сразу, поэтому начало болезни, как правило, пропускается. На начальных стадиях ребёнок может вести активный образ жизни, изредка жалуясь на боль в области бедра или колена. Это первый звоночек для родителей, сигнализирующий о том, что нужно немедленно обращаться в больницу.
Примечание! Даже небольшая боль после физических нагрузок у ребёнка, которая самостоятельно проходит, является причиной, по которой требуется профильный осмотр ребёнка специалистом.
По мере прогрессирования появляются такие симптомы:
- нарушение походки в виде хромоты или «приволакивания» ноги (ребёнок начинает щадить больную конечность);
усталость при ходьбе; - усиление боли в бедре, коленном и тазобедренном суставах;
- ограничение движений в поражённом тазобедренном суставе;
- укорочение ноги.
В 5% случаев болезнь затрагивает оба тазобедренных сустава.
Тяжёлым исходом нелеченной болезни Легга-Кальве-Пертеса становится коксартроз, который проявляется выраженными болевыми ощущениями, хромотой, порочным положением всей нижней конечности с резким ограничением привычного образа жизни и социальной дезадаптацией.
Стадии развития
Заболевание имеет 5 стадий:
- I. Это стадия остеонекроза, на которой ярко-выраженная симптоматика отсутствует, поэтому за лечением редко обращаются.
- II. Импрессионный перелом – ходьба, прыжки и другая двигательная активность приводит к формированию участка перелома костной ткани под хрящом.
- III. Фрагментация – происходит разделение деформированной головки бедра на секвестры. При тяжёлом поражении в эту стадию происходит укорочение и расширение шейки бедра, формируется coxa magna – увеличение размеров головки бедренной кости.
- IV. Восстановление. Место поражённых участков занимает новая костная ткань, однако прочность кости остаётся сниженной. Также возобновляется рост головки бедра.
- V. Исход. Полное восстановление структуры губчатого вещества. В случаях отсутствия адекватной терапии возможно формирование грубых многоплоскостных деформаций головки бедра.
Завершение течения заболевания может иметь несколько возможных исходов:
- Благоприятный – восстановление структуры и сферичности головки бедренной кости, конгруэнтность суставных поверхностей вертлужной впадины и головки бедра с нормальной или минимально изменённой функцией сустава и длиной нижней конечности.
- Неблагоприятный – формирование грубых многоплоскостных деформаций головки бедра, подвывиха бедра с выраженным нарушением функции тазобедренного сустава, болевым синдромом и как следствие этого – ранним артрозом тазобедренного сустава.
Исход течения заболевания зависит не только от размеров и локализации очага некроза, но и от характера проводимого лечения. Кроме того, если распознать заболевание на I стадии, то все изменения могут иметь обратимый характер. При правильном лечении можно предотвратить развитие деформаций и развитие коксартроза.
Диагностика
Если ребёнок начал жаловаться на боль в колене или бедре, прихрамывать или щадить больную ногу, необходимо немедленно обратиться к ортопеду. Специалисты ФГБУ «НМИЦ детской травматологии и ортопедии им. Г. И. Турнера» Минздрава России имеют огромный опыт в раннем выявлении болезни Легга-Кальве-Пертеса. Они проводят дифференциальную диагностику заболевания с нейродиспластической коксопатией и инфекционно-аллергическим артритом, которые имеют схожую симптоматику.
Чтобы поставить верный диагноз, потребуется минимум обследований:
- рентгенограмма тазобедренного сустава в проекции Лауэнштейна, в передне-задней проекции;
- КТ или МРТ.
В редких случаях применяется диагностическая артроскопия.
Лечение
Тактика лечение детей с болезнью Легга-Кальве-Пертеса зависит от стадии и возраста ребёнка и включает в себя:
- медикаментозное лечение (противовоспалительные препараты, остео- и хондропротекторы);
- физиотерапевтические процедуры, лечебную физкультуру;
- массаж;
- использование ортопедических приспособлений (например, гипсовых повязок, функциональных шин);
- санаторно-курортное оздоровление.
В ФГБУ «НМИЦ детской травматологии и ортопедии им. Г. И. Турнера» Минздрава России лечение детей с болезнью Легга-Кальве-Пертеса в стадии импрессионного перелома и фрагментации осуществляется строго в соответствии с принципом «Containment therapy», в основе которого лежат некоторые патогенетические особенности данного ортопедического заболевания, в частности:
- Форма и размеры вертлужной впадины при данном заболевании остаются приближенными к нормальным вплоть до его завершения.
- Болезнь протекает в детском возрасте, когда, несмотря на наличие очага некроза в эпифизе, продолжается рост хрящевой модели головки бедренной кости, который может способствовать восстановлению её формы и размеров.
- В стадии восстановления имеют значительную выраженность процессы реваскуляризации очага некроза и новообразования костной ткани.
Компоненты «Containment therapy»:
- Исключение компрессии тазобедренного сустава, обусловленной напряжением окружающих его мышечных групп, а также продолжающейся осевой нагрузкой на конечность;
- Изменение пространственного положения тазового, бедренного или обоих компонентов поражённого сустава при помощи одного из консервативных или хирургических методов для полного погружения головки бедренной кости в вертлужную впадину с созданием степени костного покрытия, равной единице.
Лечение по принципу «Containment therapy» достигается при помощи использования отводящих ортопедических конструкций. Их цель – улучшение формы головки бедренной кости, профилактика подвывиха бедра, достижение конгруэнтности суставных поверхностей компонентов тазобедренного сустава, профилактика раннего коксартроза.
В случаях торпидного течения заболевания с формирующимся или уже существующим подвывихом бедра максимальной эффективностью обладает хирургическое лечение, а наиболее адекватной методикой – тройная остеотомия таза. Цель хирургического лечения:
- соблюсти принцип «Containment therapy», что обеспечит профилактику формирования многоплоскостных деформаций головки бедра и раннее развитие коксартроза;
- воссоздать стабильность сустава с конгруэнтностью суставных поверхностей головки бедренной кости и вертлужной впадины.
С 2021 года в отделении патологии тазобедренного сустава в комплексном лечении детей с тяжёлым поражением эпифиза и подвывихом бедра с целью улучшения процессов ревитализации костной ткани в очаге некроза, улучшения формы головки бедренной кости и сокращения сроков течения заболевания применяется ортопедический электрет – активный диэлектрик, способный после снятия внешнего воздействия сохранять длительное время остаточную поляризацию и генерировать сравнительно сильное квазистатическое электрическое поле, играющее значительную роль в пролиферации, миграции и ремоделировании костных клеток. Полученные ближайшие результаты применения ортопедического электрета внушают осторожный оптимизм и требуют дальнейшего изучения.
Научные исследования, которые проводятся на базе ФГБУ «НМИЦ детской травматологии и ортопедии им. Г. И. Турнера» Минздрава России, очень важны для создания новой эффективной тактики терапии не только болезни Легга-Кальве-Пертеса, но и других детских заболеваний опорно-двигательного аппарата. Выбирайте лучших специалистов, цените здоровье своих детей!
КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ в диагностике повреждений стопы и голеностопного сустава
Какие методы лучевой диагностики используются при травмах стопы и голеностопного сустава? Какие преимущества имеет компьютерная томография по сравнению с рутинной рентгенографией? Возможно ли при помощи компьютерной томографии определить эффективность про
Какие методы лучевой диагностики используются при травмах стопы и голеностопного сустава?
Какие преимущества имеет компьютерная томография по сравнению с рутинной рентгенографией?
Возможно ли при помощи компьютерной томографии определить эффективность проводимого лечения?
Переломы костей стопы и голеностопного сустава являются самыми частыми травматическими повреждениями скелета. Их доля, по свидетельству разных авторов, составляет не менее 10-15%.
Особенностью переломов костей области голеностопного сустава является высокая частота внутрисуставных повреждений. Разрушение суставных хрящей и субхондральных пластин существенно отягощает течение заболевания, ухудшает прогноз лечения и реабилитации таких больных. Неудовлетворительные результаты при лечении внутрисуставных переломов голеностопных суставов составляют до 28%.
Аналогичная тенденция прослеживается при переломах костей стопы. Наибольшее клиническое значение имеют повреждения пяточной и таранной костей. Так, переломы пяточной кости составляют около 60% от переломов костей предплюсны и 2% — от всех переломов. Результаты консервативного лечения чаще неудовлетворительные. Переломы пяточной кости в 75% случаев вовлекают подтаранный сустав, при этом 80% из них сопровождается смещением отломков. Отсюда несоответствие и нарушение конгруэнтности суставных поверхностей, ранние дегенеративные изменения, поздние болевые атаки и инвалидизация.
Учитывая, что большая часть больных с переломами костей стопы и голеностопного сустава — трудоспособные люди, становится ясным необходимость их расширенного и детального лучевого обследования.
При исследовании голеностопного сустава используются стандартные укладки в боковой наружной, задней и задней с внутренней ротацией (на 10-150) проекциях. Методики их проведения описаны во многих руководствах по рентгенологии и не требуют отдельного рассмотрения.
Однако рентгенография не может предоставить всю необходимую для травматолога информацию. Поэтому пациенту с переломом голеностопного сустава показано проведение рентгеновской компьютерной томографии (КТ).
Точность КТ-исследования во многом зависит от толщины «среза» и шага подачи стола. Ширина коллимации более 3 мм многими авторами считается неадекватной для выявления переломов без смещения отломков. Идеальная толщина «среза» при традиционной КТ составляет 2 мм и менее. Шаг подачи стола также не должен превышать 2 мм.
Спиральная компьютерная томография предпочтительна ввиду короткого времени исследования.
Во всех случаях исследование проводится в аксиальной плоскости. При шаговой КТ с толщиной «среза» 3 мм дополнительно может использоваться коронарная проекция. Томография с шириной коллимации 1-2 мм позволяет ограничиться аксиальными исследованиями. Возможность мультипланарных и трехмерных реконструкций улучшает информативность КТ без дополнительного облучения.
Следует отметить достаточно низкую лучевую нагрузку на пациента при компьютерной томографии голеностопного сустава или стопы. Так, при выполнении 60 аксиальных сканов на томографе Somatom plus 4 (Siemens) эффективная поглощенная доза составляет менее 0,1 м3в, что сопоставимо с рентгеновским исследованием.
Главным преимуществом компьютерной томографии является возможность детального изучения горизонтальной суставной поверхности большеберцовой кости. Нередко при КТ выявляются дополнительные линии перелома и отломки. КТ позволяет точно определить общую площадь суставной поверхности отломков, диастаз между ними, угловое и мультипланарное смещение, положение мелких осколков.
| Рисунок 1. Боковая рентгенограмма правого голеностопного сустава. Перелом заднего края больше берцовой кости со смещением отломка вверх и кзади |
Данные томографии определяют тактику лечения. Так, при переломах заднего отростка (третьей лодыжки) уточняется примерная площадь его суставной поверхности (рис. 1, 2). В случаях, когда площадь отломка превышает 1/3 всей горизонтальной суставной поверхности большеберцовой кости и имеется смещение отломка назад и кверху более 2 мм, больному показан остеосинтез.
Разрушение суставной поверхности большеберцовой кости происходит не хаотично, а определяется механизмом травмы и в соответствии с действием сил натяжения связок голеностопного сустава. Выделяют переломы большеберцовой кости с образованием четырех видов отломков: передневнутреннего, задневнутреннего, передненаружного, задненаружного.
Чаще всего выявляются задневнутренние переломы.
| Рисунок 2. Аксиальная компьютерная томограмма голеностопных суставов после наложения гипсовой повязки. Определяются две дополнительные линии перелома большеберцовой кости в косой фронтальной плоскости. Площадь суставной поверхности отломков превышает тр |
КТ позволяет визуализировать переход линий перелома на внутреннюю лодыжку, не определяемых на рентгенограммах.
На серии последовательных сканов с точностью до 1 мм измеряется рентгеновская суставная щель между лодыжками и блоком таранной кости на обеих ногах.
Безусловным преимуществом компьютерной томографии является возможность визуализации повреждения дистального межберцового сочленения. Количественная оценка диастаза рентгеновской щели между берцовыми костями и ротации малоберцовой кости позволяет выявить еще одну возможную причину нестабильности голеностопного сустава и болевого синдрома (рис. 3).
| Рисунок 3. Аксиальная компьютерная томограмма голеностопных суставов. (а) Патологический диастаз между медиальной лодыжкой и блоком таранной кости правой ноги. (б) Диастаз дистального межберцового сочленения. Визуализируется винт в эпифизе большеберцо |
Компьютерная томография — хороший инструмент в оценке эффективности проводимого консервативного или оперативного лечения. Даже несмотря на множественные линейные артефакты от металлических фиксирующих конструкций, практически всегда возможно определить правильность сопоставления отломков, устранение патологического диастаза между отломками или костями (рис. 3).
Топографо-анатомически и функционально стопа неотделима от голеностопного сустава. В большей степени это относится к задней части стопы.
Рентгенография пяточной и таранной кости и суставов, образуемых ими, происходит одновременно с исследованием голеностопного сустава. Дополнительно может проводиться рентгенография пяточной кости в аксиальной проекции. Однако чаще она затруднена из-за выраженного болевого синдрома.
Обязательными в исследовании переднего и среднего отделов стопы являются ее рентгенография в подошвенной, косой и строго боковой проекциях. Однако ввиду сложности анатомического строения стопы и проекционного наложения костей, участвующих в формировании нескольких суставов, рентгенография не может удовлетворить хирургов. Лишь частично эту проблему решает рентгенография с прямым многократным увеличением. Поэтому переломы костей стопы являются показанием для проведения компьютерной томографии.
Методика КТ стопы не отличается от исследования голеностопного сустава. Область сканирования включает всю стопу, начиная от горизонтальной суставной щели голеностопного сустава.
Участие пяточной кости в формировании трех суставов, а также действующая на нее гравитационная нагрузка всего тела определяют повышенное внимание травматологов к этой кости.
| Рисунок 4. Аксиальная компьютерная томограмма пяточных костей после наложения гипсовой повязки. (а) Перелом правой пяточной кости в области подтаранного сустава. Линия перелома проходит через пазуху предплюсны. Перелом правой ладьевидной кости (б) Много |
Перелом пяточной кости обычно происходит вследствие компрессии на подтаранный сустав между таранной костью и землей. Линия перелома проходит косо через заднюю таранную суставную поверхность (рис. 4). При этом образуется два основных внутрисуставных отломка: передневнутренний (сустентакулярный) и задненаружный. Сустентакулярный фрагмент прочно крепится к таранной кости межкостной связкой пазухи предплюсны. Фиксирующая роль передневнутреннего отломка имеет принципиальное значение. Одна из основных задач травматолога сводится к сопоставлению с ним свободного задненаружного фрагмента.
Вне зависимости от способа предполагаемой фиксации отломков — внутрикостного или внекостного — существует ряд клинически актуальных вопросов, на которые компьютерная томография может дать однозначные ответы.
Прежде всего это касается количества внутрисуставных отломков. Прогноз лечения ухудшается, если визуализируются более двух фрагментов.
Второй важный аспект — близость линии перелома к медиальной поверхности пяточной кости. Наихудший прогноз имеют переломы, проходящие через пазуху предплюсны. Фиксация обоих фрагментов к таранной кости может оказаться недостаточной для полноценного функционирования суставов.
В отличие от сустентакулярного отломка задненаружный, как правило, имеет подвывих по отношению к таранной кости, плоскостное и угловое смещение. Точное количественное их измерение при КТ конкретизирует задачу травматологу при фиксации отломков.
| Рисунок 5. (а) Боковая косая рентгенограмма стопы. Перелом пяточной кости в области подтаранного сустава с образованием подтаранного отломка. Смещение задненаружного отломка кверху (б) Аксиальная компьютерная томограмма пяточных костей. Основная л |
При внутрикостном остеосинтезе при боковом доступе важно заранее знать, будет ли задненаружный фрагмент скрыт латеральной стенкой тела пяточной кости. Их взаиморасположение лучше визуализируется в коронарной плоскости (рис. 5).
На аксиальных изображениях оценивается сохранность отростка, поддерживающего таранную кость. Это объясняется тем, что металлические конструкции, фиксирующие отломки, оптимально проводить через sustentaculum.
Для восстановления длины стопы необходима целостность латеральной стенки тела пяточной кости. Аксиальные топограммы предоставляют возможность рентгенологу оценить целостность кортикального слоя латеральной стенки.
Пяточная кость участвует в образовании пяточно-кубовидного и таранно-пяточно-ладьевидного суставов. При этом основная нагрузка со стороны тела человека распределяется на пяточно-кубовидный сустав. Наличие внутрисуставных переломов этих суставов является плохим прогностическим признаком.
Кроме детализации выявленных переломов, важно изучить форму поврежденной пятки для ее нормализации. Количественно измеряется переднезаднее укорочение, верхненижний коллапс и угловая (варусная или вальгусная) ротация пяточной кости.
| Главным преимуществом компьютерной томографии является возможность детального изучения горизонтальной суставной поверхности большеберцовой кости. Нередко при КТ выявляются дополнительные линии перелома и отломки. КТ позволяет точно определить общую площадь суставной поверхности отломков, диастаз между ними, угловое и мультипланарное смещение, положение мелких осколков |
Переломы таранной кости не имеют таких жестких закономерностей, как пяточной. Чаще они бывают многооскольчатыми, осложняются асептическим некрозом (рис. 6).
| Рисунок 6. Аксиальная компьютерная томограмма на уровне подтаранных суставов. Многооскольчатый длительно существующий перелом правой таранной кости. Асептический некроз таранной кости |
Блок таранной кости — наиболее характерное, после коленного сустава, место возникновения отсекающих остеохондритов. Типичные места их обнаружения: задневнутренний и передненаружный сегменты блока. Кроме того, таранная кость — второе по частоте (около 25%) возникновения, вслед за большеберцовой костью, место стресс-переломов. В половине случаев они не выявляются рентгенографически и почти всегда возникают в блоке таранной кости.
Стресс-переломы костей предплюсны выявляются не более чем в 9% случаев. Они носят название «маршевых переломов», хотя встречаются не только у военных, но и у спортсменов и просто тучных людей.
| Рисунок 7. Аксиальная компьютерная томограмма правой стопы на уровне ладьевидной кости. Визуализируется дополнительная наружная большеберцовая кость — вариант развития |
Причиной болей в области стопы может служить повреждение синхондрозов между дополнительными косточками и костями стопы, связок рядом с сессамовидными костями. Наиболее типичными местами такого рода травм являются соединения дополнительной наружной большеберцовой и ладьевидной костей, синхондрозы между задним отростком таранной кости и треугольной костями, а также области сессамовидных костей: второй кубовидной и треугольной костей (рис. 7). Компьютерная томография помогает идентифицировать не только варианты развития, но и наличие травмы.
Таким образом, травматическое повреждение стопы и голеностопного сустава требует расширенного рентгенологического исследования. Компьютерная томография должна стать рутинным методом исследования этой области ввиду высокой ее информативности. Появляющееся в последние годы новое программное обеспечение компьютерных томографов позволяет прогнозировать еще больший интерес к данному методу исследования со стороны травматологов. Так, компьютерная дизартикуляция предоставит полную пространственную информацию о состоянии суставных поверхностей. Режим флюороскопической компьютерной томографии позволит проводить малые инвазивные мероприятия под контролем КТ в реальном режиме времени. Все это обещает рост числа научных исследований по рентгеновской компьютерной томографии больных травматологического профиля в ближайшие годы.