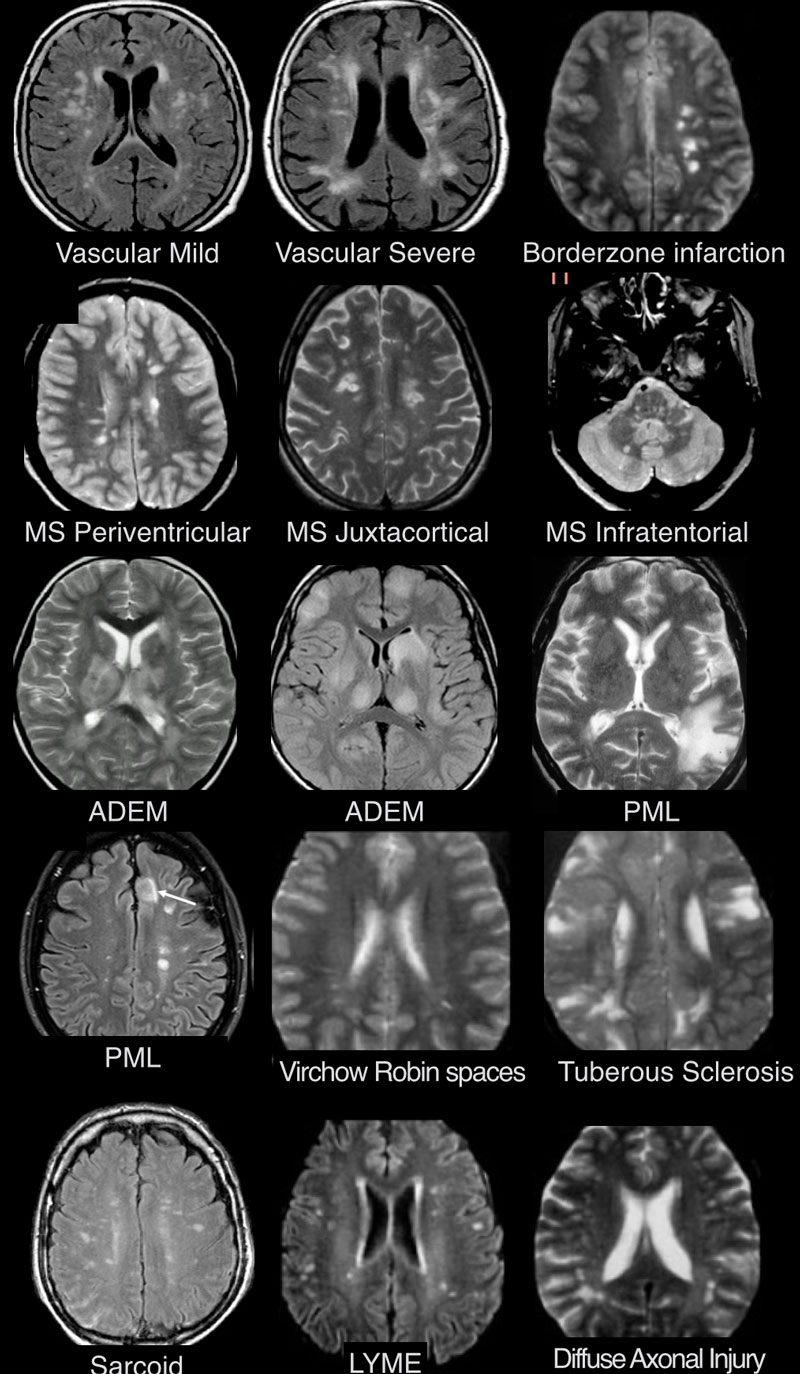
Очаги демиелинизации на МР-томограммах: рассеянный склероз или нет?
Наша клиника занимается диагностикой и лечением демиелинизирующих заболеваний: как чисто аутоиммунных, так и спровоцированных инфекцией. В частности, мы занимаемся диагностикой и лечением рассеянного склероза, нейроборрелиоза, хронического рассеянного энцефаломиелита и др.Очаги демиелинизации в головном мозге или спинном мозге, найденные при МРТ, могут быть:
- Безопасной случайной находкой – следом давно перенесенного заболевания, которое уже не требует лечения;
- Признаком текущего демиелинизирующего заболевания, которое нужно лечить.
Наша задача – в этом разобраться.
Очаги демиелинизации на МРТ: что это может быть
Очаг демиелинизации в веществе головного или спинного мозга – это участок, где когда-то был, или в настоящее время идёт воспалительный процесс с разрушением миелина – оболочки проводящих нервных путей. Подробнее о демиелинизации
Если найдены очаги демиелинизации в головном или спинном мозге – первое, что нужно сделать, это выяснить природу очагов, степень их опасности и наличие/отсутствие потребности в лечении. Для уточнения диагноза мы предложим Вам осмотр неврологом и исследования на предмет нейроинфекций, аутоиммунного процесса (рассеянный склероз, аутоиммунный энцефаломиелит), ревматических заболеваний с вовлечением головного и/или спинного мозга. Результаты этих исследований внесут ясность в ситуацию и помогут правильно построить лечение, если оно потребуется.
Какие находки возможны:
- Перенесенная и давно завершившаяся ранее (даже в детстве) демиелинизация – нейроинфекция или аномальная реакция на прививку, либо какой-то другой оконченный воспалительный процесс. В таком случае очаги демиелинизации могут сохраняться всю жизнь, не представляя опасности. Такая ситуация обычно не требует лечения.
- Текущий демиелинизирующий воспалительный процесс в активной фазе или в стадии временной остановки – ремиссии. Такой воспалительный процесс может быть вызван либо чрезмерной агрессией иммунной системы, когда белки миелина ошибочно распознаются иммунитетом как чужеродные и опасные, либо нейроинфекцией, либо сочетанием обоих процессов. В этом случае мы предложим Вам лечение, причем, по возможности, безотлагательное – речь идет о потере рабочей ткани головного и/или спинного мозга. Подробнее о срочном лечении атаки рассеянного склероза
 |
 |
| Очаги демиелинизации на МРТ до и после лечения. Через 4 месяца от начала лечения видно уменьшение очагов – ремиелинизация (диагноз – рассеянный склероз, протекавший на фоне инфекции вирусом Эпштейн-Барр, микоплазмой и хламиией). Чем раньше начато лечение – тем лучше прогноз на восстановление. |
|
 |
| Очаг демиелинизации в веществе спинного мозга |
Активны очаги демиелинизации или нет? МРТ головного мозга с контрастом, олигоклональный IgG в ликворе и крови
Наличие/отсутствие активности очагов демиелинизации в текущий момент времени может много прояснить в диагнозе и указывает на срочность лечения. Что такое активный очаг демиелинизации: это участок в головном или спинном мозге, где в настоящее время идет активный процесс разрушения миелина (обострение или дебют демиелинизирующего заболевания).
Ответ о происхождении и активности очагов демиелинизации в веществе головного мозга может дать МРТ с гадолиниевым контрастированием. Очаги, в которых демиелинизация идёт прямо сейчас, накапливают контрастное вещество, и это видно при МР-томографии.
Однако, очаги демиелинизации накапливают контраст только в период активного воспаления, и в стадии ремиссии (временной остановки заболевания) возможен ложноотрицательный результат. В этом случае диагноз можно уточнить с путем исследования олигоклонального IgG в ликворе и крови. Олигоклональный IgG дает информацию о наличии/отсутствии повышенной активности иммунной системы в головном и спинном мозге.
С достаточной степенью достоверности результаты исследования олигоклонального IgG и МРТ с контрастом трактуются так:
- Текущего демиелинизирующего заболевания нет – очаги демиелинизации не накапливают контраст при МРТ, олигоклональный IgG в норме. Лечение, скорее всего, не понадобится.
- Текущее демиелинизирующее заболевание есть, но на данный момент времени оно неактивно (ремиссия) – при МРТ в очагах демиелинизации контраст не накапливается, олигоклональный IgG в ликворе повышен. Потребуется плановое лечение.
- Текущее демиелинизирующее заболевание есть, и на данный момент времени оно активно (обострение или дебют) – очаги демиелинизации накапливают контраст при МРТ, олигоклональный IgG в ликворе повышен. В этом случае мы предложим Вам срочное лечение – нужно остановить процесс разрушения ткани мозга. Подробнее о срочном лечении атаки рассеянного склероза
Как будет построено обследование при обнаружении очагов демиелинизации в головном или спинного мозге
- Детальный неврологический осмотр. Для рассеянного склероза и других демиелинизирующих заболеваний характерны вполне определенные симптомы. Эти нарушения рефлексов, чувствительности, координации, гнозиса, праксиса и т.д. по определенной схеме. Неврологический осмотр помогает сузить круг поисков, сократить время обследования и снизить расходы на диагностику.
- Лабораторное обследование. Это анализы на нейроинфекции, аутоиммунные заболевания, иммунологические исследования. Обычно это несколько исследований из приведенных на этой странице.
- Исследование вызванных потенциалов входит в стандарт обследования при демиелинизирующих заболеваниях, в т.ч. при подтверждении диагноза рассеянного склероза. – это набор методов исследования проведения нервного возбуждения по проводящим путям нервной системы (головной мозг – спинной мозг – периферические нервы – мышцы). Часто именно ЭНМГ вносит окончательную ясность в диагноз при обнаружении очагов демиелинизации в головном мозге или спинном мозге.
 |
 |
| Клинический осмотр неврологом при подозрении на рассеянный склероз. Проверка рефлексов, чувствительности, координации и т.д. |
|
Если очаги демиелинизации активны (накапливают контраст), если нарастает неврологическая симптоматика – мы предложим лечение немедленно. В этой ситуации нужно срочно остановить разрушение головного и/или спинного мозга. В процессе лечения будем уточнять диагноз, и как только диагноз будет ясен – предложим Вам плановое лечение, исходя из результатов диагностики. Если на текущий момент активной демиелинизации нет – есть время спокойно разобраться в происходящем. Полученные данные исследований помогают понять причину демиелинизации и ложатся в основу схемы лечения.
Имеет ли практический смысл определять содержание основного белка миелина и антитела к миелину? Обычно не имеет. Почему:
- При инфекционном, ревматическом и даже травматическом поражении нервной системы может разрушаться миелин, потребуется его утилизация, и антитела к его белкам могут повыситься естественным образом. Дифференцировать диагноз в этих случаях достоверно невозможно. может быть направлена не против основного белка миелина, а против других его белков (возможно сразу нескольких), молекулярное строение которых довольно различно. В этом случае высокого уровня антител к основному белку миелина не будет, несмотря на текущую демиелинизацию.
Более информативными исследованиями будут: исследование ликвора на олигоклональный IgG, анализ крови на антинейрональные антитела.
Ревматическое заболевание с вовлечением мозга может имитировать картину рассеянного склероза
Хронические аутоиммунные болезни могут протекать длительно, скрыто, и напоминать МРТ-картину рассеянного склероза. В первую очередь следует иметь в виду васкулит и системную красную волчанку.
Васкулит – это атака иммунной системы против кровеносных сосудов собственного же организма. Сопровождается обескровливанием ткани, питаемой пострадавшим сосудом. При васкулите обнаруживаются характерные изменения в анализах крови (антитела к цитоплазме нейтрофилов), а кроме того, иногда можно обнаружить очаги васкулита на коже при простом осмотре. Системная красная волчанка может протекать с аутоиммунным повреждением мозга и периферических нервов. Лечение ревматических болезней, рассеянного склероза и других демиелинизирующих заболевания строится по-разному, поэтому правильно поставленный диагноз здесь очень важен.
Что такое супратенториальные очаги глиоза при исследовании головного мозга
Диагностика глиоматоза головного мозга по КТ, МРТ
а) Терминология:
1. Сокращения:
• Глиоматоз головного мозга (ГГМ)
2. Синонимы:
• Глиоматоз, диффузный глиоматоз головного мозга
3. Определения:
• Диффузно-инфильтративная, часто двусторонняя глиальная опухоль, вовлекающая как минимум три доли
• Инфильтративный характер распространение опухоли не соответствует гистологическим и клиническим признакам
б) Визуализация:
1. Общие характеристики глиоматоза головного мозга:
• Лучший диагностический критерий:
о Гиперинтенсивное на Т2-ВИ объемное образование, характеризующееся инфильтративным ростом, с увеличением объема вовлеченных структур
• Локализация:
о Обычно поражается белое вещество полушарий (76%), также может вовлекаться кора (19%) о Три доли, диффузное поражение БВ, а также вовлечение:
— Базальных ганглиев, таламуса (75%)
— Ствола мозга (52%)
— Мозолистого тела (50%)
— Мозжечка (29%)
— Спинного мозга (9%)
о Может пересекать мозолистое тело или межталамическое сращение
• Морфология:
о Инфильтрация, увеличение объема нижележащих структур с сохранением, при этом, их архитектоники
2. КТ при глиоматозе головного мозга:
• Бесконтрастная КТ:
о Слабо определяемая асимметричная гиподенсная область (часто трудноуловимая)
о Потеря дифференцировки между серым и белым веществом с увеличением объема пораженных структур и умеренным масс-эффектом
• КТ с контрастированием:
о Обычно не контрастируется
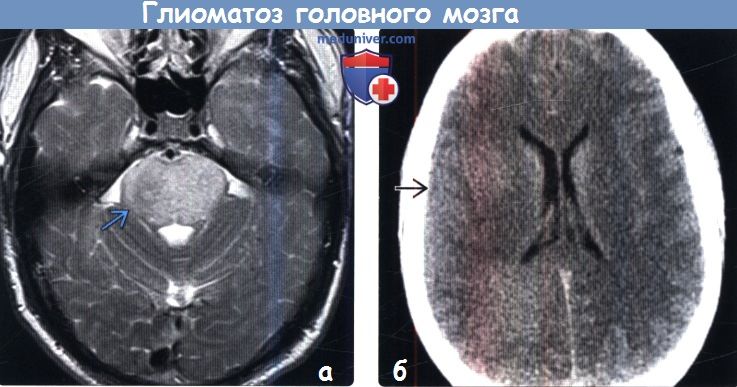
(а) МРТ, Т2-ВИ, аксиальный срез: определяется область аномального повышения сигнала от моста в сочетании с увеличением его объема. Такая визуализационная картина напоминает диффузную глиому моста. При глиоматозе головного мозга часто имеет место двустороннее поражение долей больших полушарий, хотя распространение на ствол мозга обнаруживается приблизительно у 50% пациентов.
(б) Бесконтрастная КТ, аксиальный срез: определяется потеря нормальной дифференци-ровки между белым и серым веществом, а также сглаживание борозд. Диагностика глиоматоза головного мозга с помощью КТ затруднительна, так как по полученным данным изменений может не выявляться.
3. МРТ при глиоматозе головного мозга:
• Т1-ВИ:
о Изоинтенсивное или гипоинтенсивное объемное образование
о Структура обычно гомогенная
• Т2-ВИ:
о Гомогенное гиперинтенсивное объемное образование, инфильтрирующее окружающие структуры
о Масс-эффект с умеренным диффузным сужением борозд и желудочков
о Может вызывать гидроцефалию (редко)
• FLAIR:
о Гомогенное гиперинтенсивное объемное образование, инфильтрирующее окружающие структуры
• ДВИ:
о Ограничение диффузии обычно отсутствует
• Постконтрастное Т1-ВИ:
о Обычно контрастирование выражено минимально или отсутствует
о Редко наблюдается неоднородное фрагментарное контрастирование
о Контрастирование может быть признаком прогрессии малигнизации или участка злокачественной глиомы
• МР-спектроскопия:
о Выраженное повышение пика миоинозитола (мИ)
о Повышение пика холина
о Понижение пика NAA
о ± пики лактата, липидов на 1,33 ppm (коррелирует со сниженной выживаемостью)
• Динамическая перфузионная MPT:
о Низкий rCVB: коррелируетсотсутствием сосудистой гиперплазии
о Высокий rCVB: признак опухоли более высокой степени злокачественности
• Диффузионно-тензорная МРТ:
о При ГГМ по сравнению с другими опухолями наблюдается сохранение нервных волокон
4. Радионуклидная диагностика:
• При ПЭТ с ФДГ отмечается выраженный гиперметаболизм
5. Рекомендации по визуализации:
• Советы по протоколу исследования:
о Мультипланарная МРТ с контрастированием
о МР-спектроскопия и перфузия могут быть полезны для дальнейшей характеристики
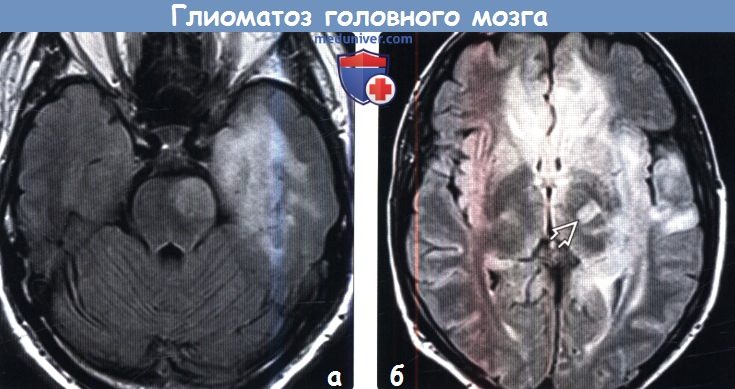
(а) MPT, FLAIR, аксиальный срез: определяется область аномального повышения сигнала от левой части ствола мозга с распространением на височную долю. Отмечается слабо заметное увеличение объема вовлеченных структур в сочетании с относительной сохранностью архитектоники нижележащих структур, что характерно для глиоматоза головного мозга.
(б) MPT, FAIR, аксиальный срез: у того же пациента определяются зоны гиперинтенсивного сигнала в левой височной и теменной долях, а также мозолистом теле, лобных долях и таламусе. Обычно ГГМ имеет III степень злокачественности по классификации ВОЗ (grade III), однако при проведении биопсии у этого пациента была диагностирована grade IV.
в) Дифференциальная диагностика глиоматоза головного мозга:
1. Артериолосклероз:
• Старение головного мозга, болезнь мелких сосудов
• Отсутствие масс-эффекта; отсутствие поражения коры
• Часто сочетается с потерей объема мозговой ткани
• В некоторых случаях может быть неотличим от ГГМ без проведения биопсии
2. Васкулит:
• Часто множественные участки ишемии
• Ограничение диффузии в острой стадии
• Неоднородное фрагментарное, мультифокальное контрастирование
• Может быть неотличим от ГГМ без проведения биопсии
3. Анапластическая астроцитома:
• Внешне может быть отграниченной от окружающих тканей или инфильтрировать их, часто имеет менее диффузный характер
• Вариабельный характер контрастирования
4. Вирусный энцефалит:
• Более острый дебют, при дифференциальной диагностике помогает анамнез
• ± вовлечение мозговых оболочек
• При герпесе вовлекаются височные доли, лимбическая система
5. Демиелинизация:
• Обычно множественные очаги поражения с типичной локализацией
• Выраженный масс-эффект обычно отсутствует
• Часто контрастирование в виде неполного кольца, открытого к коре
• Могут поражаться БВ и глубокие ядра серого вещества
6. Прогрессирующая мультифокальная лейкоэнцефалопатия:
• Асимметричные зоны повышения сигнала на Т2-ВИ от перивентрикулярного, субкортикального БВ
• Обычно контрастирование минимальное или отсутствует
• Часто в теменно-затылочной области, может пересекать мозолистое тело
• Пациенты с иммуносупрессией, обычно при СПИД
7. Лимфома:
• При первичной лимфоме ЦНС наблюдается контрзстируемое объемное образование в перивентрикулярном/глубоком СВ:
о Вовлечение мозолистого тела является классическим признаком
о Изоинтенсивный/гипоинтенсивный сигнал на Т2-ВИ
• Внутрисосудистая лимфома может иметь диффузно-инфильтративный характер
8. Наследственное/приобретенное нарушение метаболизма:
• Метахроматическая лейкодистрофия (МЛД): сливные зоны повышения сигнала на Т2-ВИ от перивентрикулярного БВ
• Болезнь Александера: повышение сигнала от БВ лобной доли него контрастное усиление
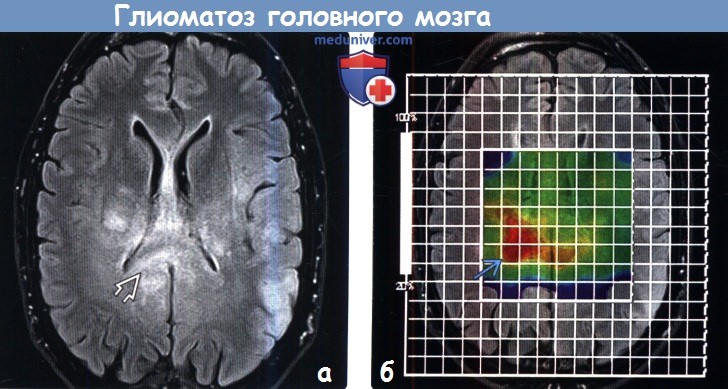
(а) MPT, FAIR, аксиальный срез: у пациента с глиоматозом головного мозга grade III определяются зоны гиперинтенсивного сигнала в левой височной и теменной долях, а также в мозолистом теле и билатерально в области базальных ганглиях.
(б) МР-спектроскопия, аксиальный срез: на представленной цветовой карте распределения пиков холина отмечается повышение пика холина в виде красной области в правом полушарии. При биопсии этой области наиболее вероятно обнаружение более высокой степени злокачественности опухолевой ткани. При МР-спектроскопии могут обнаружиться нормальная картина или увеличение пика холина, снижение пика NAA. Увеличение пика холина и присутствие лактата коррелируют с более низкой выживаемостью.
г) Патология:
1. Общие характеристики глиоматоза головного мозга:
• Этиология:
о Сведения противоречивы, ГГМ классифицируется как новообразование неизвестного гистогенеза
о Некоторые характеристики, но не все, схожи с диффузно-инфильтративной астроцитомой
о Редко отмечается преобладание клеток олигодендроглиомного типа
• Генетика:
о Мутация гена ТР53, что схоже с диффузной астроцитомой, однако частота встречаемости ниже
о При олигодендроглиомном подтипе часто встречаются делеции 1 р и 19q
о Возможно наличие мутации гена ЮН 1
2. Стадирование и классификация глиоматоза головного мозга:
• Обычно степень злокачественности III по классификации ВОЗ (grade III), варьирует в промежутке II—IV
• Диагностика обычно основывается на гистологическом исследовании и диагностической визуализации
3. Макроскопические и хирургические особенности:
• По макроскопическим признакам ГГМ подразделяют на два типа:
о Тип 1: разрастание опухолевой ткани без ее отграничения от окружающих тканей с увеличением объема существующих структур
о Тип 2: диффузное распространение + очаги опухолевой ткани с признаками злокачественности (может развиваться из 1 тип)
• «Стушеванность» границы между белым и серым веществом ± отдельный опухолевый узел
• Архитектоника нижележащих структур мозга сохранена
• Диффузное разрастание опухолевой ткани
4. Микроскопия:
• Протяженная инфильтрация опухолью окружающих тканей, не соответствующая гистологическим признакам:
о Некроз и неоваскуляризация обычно отсутствуют
• Нейроэпителиальная опухоль с диффузной инвазией паренхимы клетками опухоли
• Удлиненные клетки глии с гиперхромией ядер, вариабельными фигурами митоза
• Диффузная инфильтрация вдоль/между миелинизированными нервными волкнками
• Иммуногистохимия: часто GFAP(+), S100(+)
• Ki-67 (индекс пролиферации) = 1-30%
д) Клиническая картина глиоматоза головного мозга:
1. Проявления:
• Наиболее частые признаки/симптомы:
о Изменения сознания, деменция, головные боли, судорожный синдром, летаргия
• Другие признаки/симптомы:
о Симптомы поражения черепных нервов, увеличенное внутричерепное давление, изменения личности
о Редко: гидроцефалия
2. Демография:
• Возраст:
о Пик встречаемости между 40-50 годами
о Встречается в любом возрасте, обнаруживался в возрасте от новорожденности до 83 лет
• Пол:
о Половая предрасположенность отсутствует
• Эпидемиология:
о Редко
о Составляет — 1 % всех астроцитом
3. Течение и прогноз:
• Постоянное прогрессирование
• Неблагоприятный прогноз
о 50% смертность в течение одного года
о 75% смертность в течение трех лет
• Выживаемость варьирует от недель до лет, медиана выживаемости 14 месяцев
• Значение по шкале активности Карновкого > 70 коррелирует с более высокой выживаемостью
• Маркер пролиферации Ki-67 может коррелировать со сроками выживаемости
• Мутация IDH1 коррелирует с более высокой выживаемостью
• Редко осложняется гидроцефалией или грыжевым выпячиванием
• Очень редко ГГМ осложняется кровоизлиянием
4. Лечение глиоматоза головного мозга:
• Стереотаксическая биопсия (контрастирующегося узла при его наличии)
• Неоднозначный ответ на химиотерапию, лучевую терапию:
о Имеются сообщения о некоторых случаях увеличения выживаемости после такой терапии
• Глюкокортикостероидные препараты могут быть полезны в качестве начальной терапии
• В некоторых случаях требуется хирургическая декомпрессия, шунтирование желудочков
е) Диагностическая памятка:
1. Обратите внимание:
• ГГМ = диффузно-инфильтративная глиальная опухоль, которая может быть принята за неопухолевое заболевание БВ
2. Советы по интерпретации изображений:
• Большая протяженность изменений по данным МРТ и опухолевая инфильтрация не соответствуют гистологическим признакам
• При МРТ распространенность заболевания часто недооценивается (по сравнению с данными патологоанатомической экспертизы)
• Глиоматоз головного мозга (ГГМ) характеризуется поражением 3-х или более долей с вовлечением множества зон
Очаги глиоза в головном мозге при МРТ — что это такое, при каких заболеваниях видны образования в белом веществе?
Нервная система – основа полноценной жизни и осуществления рефлекторной деятельности человека. При ее поражении нарушаются все важнейшие функции: питание, дыхание, сердцебиение, ходьба, навыки поддерживания равновесия. Если же в область повреждения включается головной мозг, человек полностью может утратить способность к формированию речи, чтению, письму и осмысленной деятельности. Глиоз мозгового вещества – это не болезнь, но аномальный процесс, который вызывает существенные нарушения жизнедеятельности человека.
Глиоз белого вещества мозга – что это?
Глиоз мозгового вещества – это сложный патологический и морфофизический процесс, формирующийся в тканях мозга под действием некоторых травмирующих этиологических факторов. В основе его лежит массивное разрастание на месте травмы (где погибло определенное количество нейронов) рубца, который называется нейроглией.
Нейроглия – дополнительный тканевый компонент головного мозга человека, составляющий в норме до 30% от веса мозговой ткани. Нейроглия защищает от повреждений вещество мозга, отграничивает его от патогенных микроорганизмов, секретирует полезные вещества и активно участвует в обменных процессах.
Когда происходит травматическое или инфекционное повреждение клеток мозга в каком-либо его участке, увеличение количества нейроглии является адаптационным механизмом к произошедшим изменениям. На месте мертвых нейронов должна сформироваться рубцовая ткань, но нейроглия отграничивает ее, становясь в своем роде биологическим проводником. К сожалению, она не может функционировать подобно нормальной нервной ткани, за счет чего и возникают основные проблемы, которые видно на МРТ.
Проявление клинической картины при недуге:

- Резкие перепады артериального давления. Утром цифры АД находятся ниже нормы, но в течение дня формируется устойчивая артериальная гипертензия второй или третьей степени.
- Мучительные головные боли и головокружения. Иногда встречается картина мигренозной боли с тошнотой, рвотой и светобоязнью.
- Хроническая усталость. Необъяснимые приступы переутомления и потери сил, которые возникают даже после продолжительного отдыха в спокойной среде.
- Нарушения кратковременной и долговременной памяти. Пациент не может вспомнить, что он делал прошлым вечером и как провел предыдущее лето.
- Изменения координации. Частые падения, удары и большое количество синяков свидетельствует о том, что у больного имеются выраженные расстройства мозжечка.
- Судорожные и эпилептические припадки. При наличии достаточно большого очага возможно появление неврологических симптомов.
- Нарушения речи, письма и словообразования. Эта патология связана с формированием в мозге очага в зоне устной и письменной речи.
- Галлюцинации. Слуховые, звуковые и даже обонятельные галлюцинации могут послужить первым признаком наступления болезни.
- Нарушения поведения. Апатия, депрессивность или избыточная агрессия выступают в качестве неопровержимых свидетелей при заболеваниях мозга различного генеза.
Виды заболевания
Некротические клетки начинают постепенно погибать под давлением растущей нейроглии. После этого формируются островки глиоза различной формы, размера и местоположения. Выделяют несколько типов патологического процесса:
- Очаг сосудистого изменения, иначе именуемый периваскулярным участком. Нейроглия формирует островки, видимые на пленках КТ, вокруг атеросклеротических измененных сосудов мозга, вызывая еще большее их сдавление.
- Внутрижелудочковая форма. Очаги изменения возникают на внутренней поверхности желудочков мозга, за счет чего значительно уменьшается их объем и количество спинномозговой жидкости (такое изменение четко видно на МРТ).
- Краевая форма. Единичные простые очаги нейроглии возникают в наружной части мозговой ткани: повреждение считается одним из самых легких, потому что не затрагивает центральный участок.
- Распространенный глиоз представляет собой массивные очаговые поражения тканей. На МРТ такая картина выглядит подобно пятнистому полю.
- Волокнистые изменения. Глиозные очаги обычно заполнены волокнами самых разных размеров и длины.
- Анизоморфные очаги. Характеризуются хаотичным расположением нейроглии, более гиподенсивные.
- Внутриоболочечная форма. Такое поражение является наиболее сложно диагностируемым вариантом по МРТ. Измененные участки расположены под внутренними мозговыми оболочками.
Очаги глиоза
При легких патологических процессах не происходит нарушения функций мозга. Все очаговые изменения на МРТ можно разделить на две группы по их отображению на пленке:
- Гиперинтенсивные. Имеют более четкую и выраженную структуру, хорошо окрашиваются.
- Гиподенсные. Плохо поддаются окрашиванию, не структурированы, встречаются реже, чем гиперинтенсивные.
По количеству патологических участков очаги также можно подразделить на:
- единичные мозговые очаги, которые показывает МРТ картина;
- множественные изменения на КТ.
Единичные образования
Единичные очаги распространены в популяции гораздо больше. Их можно встретить у младенцев как последствия недавней родовой травмы или у пожилых людей как результат возрастной дегенерации мозговой ткани. Такой процесс является вполне естественным и встречается на 60% снимков МРТ белого вещества у людей старше восьмидесяти лет.
Обычно такие поражения становятся случайной находкой во время скрининга, потому что не доставляют пациентам каких-либо выраженных неудобств. Однако, находясь в области левой лобной доли, они могут вызвать некоторые галлюцинации. Это объясняется тем, что в той доле располагаются важнейшие центры глубоких чувств и ощущений. Это поражение не имеет тенденции к разрастанию и не представляет большой угрозы при хронических заболеваниях.
Множественные очаги
Встречаемость множественного поражения гораздо ниже, чем единичного очага глиоза. При многих заболеваниях центральной нервной системы (в особенности белого вещества), кровеносных сосудов и соединительных тканей может возникнуть данная патология. Чаще всего источником поражений такого генеза становятся инсульты, инфаркты или атеросклерозы. Нередко возникает подобная картина при черепно-мозговой травме.

В процессе травматизации мозга происходит формирование некроза в разных местах. Субкортикальные очаги отмирания тканей быстрее всего подвергаются глиозному перерождению.
При легких травмах головы размеры повреждений не превышают нескольких миллиметров, что не может существенно отразиться на мыслительных функциях. На КТ можно увидеть даже самые мелкие участки с измененной структурой.
При каких заболеваниях появляются очаги в белом веществе?
Возникновение подобного состояния обычно считают мультифакторым. Окружающая среда, вредные привычки, отягощенный семейный, генетический и инфекционный анамнез также играют значительную роль в формировании патологии. Предрасполагающие факторы:
- наличие у родственников заболеваний нервной системы;
- работа на химическом или физическом производстве;
- занятие опасными и экстремальными видами спорта;
- злоупотребление алкоголем и никотином;
- прием наркотических веществ в течение длительного времени;
- нарушения питания: избыток жареной, жирной и соленой пищи;
- генетическая предрасположенность к возникновению обменных сбоев.
Причины глиоза тканей:
- трофические нарушения и болезни обмена веществ, связанные с отложением патогенных частиц в мозге;
- менингит и менингоэнцефалит;
- туберкулезное поражение мозга;
- эпилепсия и эпилептический статус;
- патологии сосудистого пучка;
- врожденные аномалии развития;
- инфекционно-токсическое поражение тканей;
- повреждение в процессе рождения (ишемия и гипоксия плода);
- паразитарная инвазия любого генеза;
- черепно-мозговая травма любой давности (ушиб, сотрясение, гематома);
- инсульт и инфаркт головного мозга;
- гипертоническая болезнь или симптоматическая артериальная гипертензия, которая существует более десяти лет.
Очаговые изменения сосудистого происхождения

Обнаружение очага глиоза головного мозга не составляет больших трудностей. Метаболические и сосудистые нарушения всегда связывают с формированием подобной патологии.
Расстройство кровообращения в мозговых сосудах, вазогенные врожденные изменения сосудистой стенки, которые могут привести к развитию атеросклероза, диагностируют еще на первом этапе любого морфологического исследования.
Данная патология имеет свою клиническую симптоматику, описание которой изложено здесь:
- Нарушения ритма пульсовой волны, иначе именуемое аритмией. Пульс становится более интенсивным, нарушается частота сердечных сокращений, формируется более упругая и твердая пульсовая волна, что характерно для начальной стадии болезни.
- Регулярный подъем артериального давления (как систолического, так и диастолического) на 40-50 миллиметров ртутного столба выше установленной в медицинских рекомендациях нормы. Это может вызвать носовые кровотечения.
- Обмороки и синкопальные состояния. Чаще всего их наблюдают в период полного разгара болезни.
- Слабость нижних и верхних конечностей. Руки теряют возможность плотно удерживать предметы, ноги начинают подгибаться в неподходящих ситуациях, что может нанести серьезный ущерб здоровью и жизни.
- Невозможность усвоения привычного количества информации. В результате сосудистой патологии страдает память, концентрация внимания и способность запоминать большие объемы текста.
Что такое супратенториальные очаги глиоза при исследовании головного мозга
На сервисе СпросиВрача доступна консультация невролога по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте Дмитрий !По МРТ головного мозга очаги супратенториальные сосудистого генеза которые образовались из-за нестабильности артериального давления ,на фоне метаболических нарушений ,атеросклероза сосудов Контролировать и вести дневник давления Необходимо сдать кровь на биохимический анализ крови ,общий анализ крови -глюкоза,Липидограмму (липопротеиды низкой плотности и липопротеиды высокой плотности ,триглицериды, холестерин),коагулограмму ( ПТИ, Фибриноген ,АЧТВ ,МНО, Д димер).
МикроКисты шишковидной железы врождённая особенность ничего страшного нет на мрт
Боль в поясничном отделе присутствует
Нонна, понимаю, глупый вопрос, но насколько это опасно и серьезно? Я про глиоз. А то пишут всякое. Кроме того, начал замечать, что мне сложнее формулировать мысли в слова. Правда это у меня недавно, не знаю, связано ли глиозом или нет. Головные боли были, Посчитал это из за смены погоды(дожди, потепление)
В белом веществе лобных и теменных долей, преимущественно субкортикально, определяются многочисленные
(не более 20) очаги глиоза /гиперинтенсивные по Т2, Т2-flair, изоинтенсивные по Т1/ без перифокальной
инфильтрации, размером от 0,2 см до 0,5 см.

Ничего ужасного нет если все контролировать,главное сдать анализы посмотреть, есть ли нарушения в анализах вызывающие данные очаги в голове найти генез очагов и проверить сосуды Узи интракраниальных и брахиоцефальных артерий посмотреть кровоток какой ,контролировать давление ,кисты как правило не растут очень сильно ,ежегодно контролировать на одном и том же аппарате ,так как бывает погрешность в аппарате

Здравствуйте.
По данным МРТ головного мозга выявлены множественные очаги глиоза.
Их еще называют «рубцами» или шрамами.
Т.е. нормальная мозговая ткань замещается на соединительную в результате хронической недостаточности мозгового кровотока.
Вам обязательно надо искать причину.
Из дообследования стоит пройти:
*УЗДГ БЦС
*Холтеровское мониторирование ЭКГ(суточное)
*ЭХО-КГ(УЗИ сердца)
*Сдать общий анализ крови
*Сдать кровь на глюкозу,холестерин,ЛПНП,ЛПВП,Д-димер,коагулограмму
Сейчас начать сосудистое лечение:
*церебролизин по 5,0 мл 1 раз в день,в/м-15 дней
*вазобрал по 1 таб 2 раза в день-2 месяца
После еды.
Лечение проводить вам обязательно и курсами.
Наблюдение у невролога обязательное.
По данным МРТ пояснично-крестцового отдела позвоночника:
*остеохондроз,спондилоатроз(истончение межпозвоночных дисков)
*протрузия(ничего критичного)
*относительный стеноз позвоночного канала
Все вышеперечисленное может провоцировать болевой синдром.
Ирина, насколько на данный момент это заболевание серьезно(глиоз)? Чем грозит и какой(хотя бы примерный) прогноз течения? Понимаю, что нужны исследования и личные наблюдения врача, но исходя из Вашей практики и приложенных мною документов?

Очаги глиоза есть,они обратному развитию не подвергнутся,т.е. не рассосутся.
Наша задача предотвратить появление новых.
Поскольку очаги у вас находятся в лобной и теменных областях,то могут быть нарушена концентрация внимания,сложности при формулировании своих мыслей,может страдать речь.

Здравствуйте. Киста шишковидной железы частая случайная находка, наблюдать за ней ненужно, она ничем не опасна ничем не грозит. Но так же по мрт обнаружено не малое количество очагов глиоза — это мелкие сосудистые очаги, их можно сравнить с мелкими шрамами, возникают они вследствие недостаточности кровообращения, сами по себе они не опасны, они появляются вследствие чего-то, могли образоваться и ранее ( в детстве), могли недавно. То есть нужно искать причины по которым кровоток в мозге не совсем такой каким должен быть.
По поясничному отделу картина остеохондроза с образованием протрузии ( выпячивание диска) 3 мм — не большая, картина поясничного отдела не критичная.
Не повышается ли давление у Вас? Травм не было? Анализы крови никакие не сдавали?
Сосудистый генез головного мозга: что это такое, симптомы и лечение

Стоит оговориться, что сосудистый генезис – это не отдельная, самостоятельная болезнь, а указание на все сосудистые заболевания головного мозга.
Так сосудистый генезис головного мозга подразумевает под собой любую патологию, изменение, связанное с нарушением кровотока в сосудистой и венозной сетке головы.
Что включает в себя генез?
Очаговые или органические поражения вещества головного мозга сосудистого генеза происходят в следующих случаях:

- Транзисторный сбой в кровообращении головного мозга (ТИА) – в этом случае происходит очаговое поражение головного мозга или же страдает весь мозг. В последнем случае пациента беспокоят постоянные головные боли с тошнотой, рвотой, а вот при очаговом поражении – у пациента на некоторое время пропадают двигательные функции, падает чувствительность отдельных участком тела, органов. Данное нарушение – обратимо и прекрасно поддается лечению.
- Закупорка артерий (церебральный атеросклероз) – в случае сужения русла сосудов это ведет к ухудшению питания мозга и это не самым лучшим образом сказывается на всем состоянии пациента. В этом случае заболевание может привести к ишемическим изменениям в головном мозге – лечение предусматривает даже операцию, вмешательство хирургов.
- Аневризма головного мозга, в том случае если она разрывается и идет кровоизлияние в мозг – развивается геморрагическая форма генеза.
- Ишемический инсульт, как самостоятельное явление — органическое заболевание головного мозга сосудистого генеза.
Причины нарушения
В отношении существующих факторов, которые провоцируют развитие сосудистых нарушений в области головного мозга, то сюда можно отнести наличие таких заболеваний как гипертензия и повышенный уровень глюкозы в крови, сбой в липидном обмене, стресс и вредные привычки – алкогольная зависимость и курение, наркозависимость, травмы головы.
Если говорить об этиологических факторах, которые провоцируют сбой в кровотоке головного мозга, то сюда врачи включают:
- гипертензию и гипотензию;
- заболевания, поражающие кровь;
- васкулиты и аневризму сосудистой сетки головного мозга;
- проблемы с сердцем, сопровожденные сбоем в его ритмике;
- пороки сердечной мышцы;
- развитие сахарного диабета;
- вегето-сосудистую дистонию;
- остеохондроз, поражающий шейный отдел в позвоночнике.
Представленный список заболеваний, которые провоцируют развитие сосудистого генезиса головного мозга, не есть исчерпывающий – это самые распространенные, чаще всего встречающиеся в медицинской практике провоцирующие факторы.
Объективные и субъективные ощущения

Симптомы, которые характерные для данной группы заболеваний:
- постоянное либо же периодическое повышение давления – это может спровоцировать патологические изменения в сосудистой сетке не только головного мозга, но и всего организма;
- у пациента безосновательно учащается пульс или же наоборот – снижается;
- приступы головной боли и головокружение, повышение внутричерепного давления;
- быстрая утомляемость, пациент неспособен сконцентрироваться на определенной задаче;
- приступы слабости в руках и ногах, снижение их чувствительности, онемение.
Что нужно для того, чтобы поставить диагноз
Дабы поставить точный диагноз при подозрении на сосудистое заболевание головного мозга врачи назначают пациенту прохождение таких исследований как МРТ и УЗИ, а также комплекс неврологического обследования.
С целью определения симптоматики заболевания врачи назначают проведение исследований электромагнитной активности определенных участков головного мозга – это и проведение допплерографии и применение радионуклидов и спектроскопию.
Но единственное исследование, которое проводится в любом случае – МРТ, которая позволяет показать точную и полную информацию о патологии. Принцип работы МРТ основан на передаче со всех органов и систем эхо – сигналов.

Прекрасным средством получения информации о состоянии сосудов головного мозга при диагностировании сосудистого генезиса есть обследование при помощи магнитно-резонансной ангиографии. Данный метод обследования позволяет диагностировать наличие структурных изменений в сером веществе, подвергнуть анализу все физические и химические процессы, протекающие в головном мозге.
Не менее распространенным методом исследования и постановки точного диагноза есть использование электроэнцефалографии – в этом случае медики снимают и фиксируют колебания электрических потенциалов, которые протекают в головном мозге.
Исследование на компьютерной томографии предусматривает сканирование мозга рентгеном – в этом случае врачи снимают показания, насколько быстро рентгеновские лучи проникают сквозь мозговую ткань. Именно с его помощью удается установить как врожденные, так и приобретенные проблемы с сосудистой сеткой головного мозга.
Общий подход к терапии
После того, как у пациента подтвержден предварительный диагноз сосудистый генез головного мозга, врачами назначается соответствующее лечение.
Сам лечебный курс предусматривает терапевтические мероприятия, которые сводят к минимуму всю негативную симптоматику повышенного внутричерепного давления, атеросклероза, инсульта и других нарушений.
Помимо всего прочего от пациента потребуется нормализовать липидный обмен – это достигается за счет нормализации рациона питания и приема определенных препаратов. Чаще всего врачи назначают медикаментозные препараты, нормализующие кровоток и внутричерепное давление – это может быть Эрготамин, Суматриптан.
В случае диагностирования вегетососудистой дистонии – назначаются препараты ксантиновой группы, при купированной природе головных

Восстановление клеток мозга любой ценой — основная задача
болях – спазмолитические препараты, такие как Папаверин, Но-шпа.
Также курс лечения предусматривает и оперативное вмешательство – речь идет об удалении атеросклеротических бляшек, которые закупоривают сосуды, ухудшая нормальный кровоток. В данном случае врачи проводят удаление части сосуда, закупоренного бляшками.
После оперативного вмешательства пациент проходит реабилитацию – ее комплексными составляющими есть физиотерапевтические процедуры и ЛФК.
В целом же общая схема лечения будет выглядеть следующим образом:
- Корректировка общего режима дня – это и спокойная обстановка, отсутствие стрессов и физических нагрузок, а в случае диагностирования транзисторной ишемической атаки, пациенту показано соблюдение строгого постельного режима до полного устранения приступов рвоты, тошноты и головокружения.
- Пересмотр общей схемы питания, меню – в большинстве своем патологии с сосудами возникают из-за потребления жирного и жареного. Так пациенту назначают питание согласно определенного диетического меню.
- Медикаментозный курс терапии – его врачи назначают с учетом общего характера повреждений сосудов головного мозга и того где расположен очаг поражения. Если у пациента нарушен венозный отток – это будет назначение медикаментов ксантиновой группы, если же артериогипотонический вариант течения патологии – назначают Суматриптан, Эрготамин, с дополнительными назначениями спазмолитиков.
- Оперативное вмешательство хирургов – в этом случае медики проводят удаление атеросклеротических бляшек или же части пораженного сосуда.
Опасность данного состояния
Говоря о последствиях, которые может спровоцировать данное заболевание, то при отсутствии должного и своевременного лечения у пациента могут возникнуть следующие осложнения:
- разрыв в сосуде и как следствие – кровоток в серое вещество головного мозга, в результате может развиваться геморрагический или же ишемический инсульт;
- закупоривание тромбами артерий и аорт, сосудов – это снижает поставку в головной мозг кислорода, питательных веществ, либо приводит к полному прекращению поставки в мозг крови и его гибель;
- изменения в транспортировке крови в головной мозг – это могут быть как очаговое, так и тотальное поражение мозга, приводящее к его полному отмиранию или же отдельных его участков.
Профилактика рецидивов

После того, как пациент проходит курс медикаментозного курса лечения или же после хирургического вмешательства ему стоит соблюдать определенный комплекс реабилитационных и восстановительных мер, которые в совокупности поспособствует скорейшему выздоровлению, нормализации работы сосудистой системы и работы головного мозга.
Так к основным процедурам, которые чаще всего назначает врач для реабилитации пациента, относят физиотерапевтические процедуры, комплекс лечебных упражнений, проводится лечебная гимнастика и физкультура.
Также врач подбирает индивидуально эффективные методы борьбы с избыточным весом и сбоем в обменных процессах, которые провоцируют образование тромбов и бляшек в сосудах, а также назначает препараты для восстановления работы сердца и сосудистой сетки, головного мозга.
Не менее важно для пациента и соблюдение определенного режима дня – минимум стрессов и физической нагрузки, эмоционального перенапряжения, в случае диагностирования транзиторных нарушений – обязателен постельный режим до того, пока не исчезнет негативная симптоматика в виде тошноты, рвоты и головокружения.
Глиозные изменения головного мозга
Глиоз – это такой процесс, который запускается в тканях головного мозга, как ответная реакция на повреждение нейронов, что позволяет расценивать его как защитную, компенсаторную функцию организма. Когда клетки нервной ткани по какой-либо причине (ишемические и атрофические изменения, абсцессы, инфекционные поражения, черепно-мозговые травмы) отмирают, на месте образовавшихся свободных участков из глиальных клеток формируется новая ткань.
Глиальные клетки (астроциты, олигодендроциты, микроглиоциты) тесно взаимодействуют с нейронами, берут на себя некоторые функции последних, защищают нейроны от повреждений. Благодаря глиальным клеткам обменные процессы в тканях мозга продолжаются после перенесенных человеком тяжелых патологий ЦНС. Глиоз мозга не является самостоятельным заболеванием. Это следствие патологических изменений, произошедших в нервной ткани.
Определение патологии
Когда нейроны, составляющие нервную ткань, повреждаются, на их месте образуются клетки глии. Глиозные изменения – это такой процесс, протекающий в головном мозге, который характеризуется увеличением количества клеток глии, что при расширении масштабов замещения приводит к ухудшению функционирования ЦНС. Чем больше глиозных очагов в мозговом веществе, тем хуже головной мозг выполняет свои функции.
Нарушения чаще связаны с ухудшением передачи нервных импульсов, при помощи которых нервная система управляет органами и системами организма. Пролиферация глиальных клеток чаще протекает в виде диффузного распространения астроцитов. В ходе разрастания участков, состоящих из клеток глии, появляются такие признаки патологии, как нарушение двигательной координации, ухудшение памяти, замедленность движений и реакции. Глиозная трансформация головного мозга в зависимости от вида первичной патологии протекает с характерными особенностями.
При сахарном диабете наблюдается масштабная инфильтрация макрофагов и гипертрофия (патологическое увеличение размеров) астроцитов. Глиозные изменения у больных наркоманией сопровождаются увеличением числа олигодендроцитов дренажных форм. При рассеянном склерозе выявляется гипертрофия астроцитов и изменение глиальной формулы (астроциты – 46%, олигодендроциты – 40%, другие клетки – 14%).
В норме глиальная формула выглядит так: астроциты – 8,5%, олигодендроциты – 85%, другие клетки – 7,5%. При эпилепсии наблюдается уменьшение количества олигодендроцитов на 20% и микроглиоцитов на 6%. Глиальные клетки являются самыми многочисленными и активными компонентами мозговой ткани. Они сохраняют способность делиться на протяжении всей жизни. Благодаря высокой активности клетки глии незамедлительно реагируют на любые изменения условий функционирования мозга.
Среднее количество клеток в 1 мм 2 мозговой ткани различается в зависимости от месторасположения участка. К примеру, в теменной доле количество клеток в 2 раза больше, чем в лобном отделе. При диагнозе рассеянный склероз количество клеток глии на участках, не затронутых процессом демиелинизации, может увеличиваться примерно в 3 раза. У больных наркоманией доля глиальных клеток возрастает примерно в 2 раза.
При дисциркуляторной энцефалопатии этот показатель увеличивается незначительно. Очаги глиоза возникают как реакция нейроглии на повреждение нервной ткани или изменение условий функционирования мозга. Митотическая активность глиоцитов повышается в ответ на развитие патологических процессов в тканях ЦНС. Глиозные очаги – следствие процесса восстановления разрушенной мозговой ткани. Однако функции участков восстановленной ткани не всегда адекватны нормальным физиологическим процессам.
Причина неполного соответствия функций кроется в недоразвитости глиальных клеток, которые, не достигнув зрелости и нормального уровня функционирования, подвергаются апоптозу (регулируемый процесс клеточной гибели). Наиболее ярко подобные явления наблюдаются при рассеянном склерозе. Для человека опасен не сам процесс глиальных трансформаций, сколько его масштабы и незавершенность, связанная с прерыванием нормального развития глиоцитов.
Классификация очагов глиоза
Очаги глиоза, возникающие в белом веществе головного мозга – это такие образования, которые свидетельствуют о перенесенных заболеваниях нервной ткани, что предполагает ее предшествующее повреждение с последующим замещением клетками глии. Патологический процесс может носить диффузный (распространенный, охватывающий большую область) и очаговый характер. В общей структуре ткани могут преобладать астроциты или олигодендроциты. В зависимости от характера течения выделяют виды:
- Слабовыраженный (до 1700 клеток в мм 2 ).
- Умеренно-выраженный (до 2000 клеток в мм 2 ).
- Сильно-выраженный (больше 2000 клеток в мм 2 ).
Для периваскулярного глиоза характерно расположение глиальной ткани вокруг суженных сосудов с выраженными склеротическими изменениями. Повреждения мозговых структур сосудистого характера чаще связаны с хронической артериальной гипертензией, атеросклеротическими поражениями, тромбозом сосудов, пролегающих в мозге. В зависимости от локализации процесса выделяют:
- Маргинальную форму. В подоболочечных отделах мозга.
- Субэпендимарную форму. В зоне под эпендимой.
- Паравентрикулярную форму. В области желудочковой системы.
Субкортикальные очаги располагаются в подкорковых отделах. Перивентрикулярный глиоз – это такая форма патологии, которая характеризуется увеличением количества недозрелых олигодендроцитов, что провоцирует уменьшение плотности белого вещества, составляющего головной мозг. Перивентрикулярный глиоз сопровождается дисмиелинизацией и атрофией мозгового вещества, находящегося в зоне желудочков. В зависимости от структурного, морфологического строения новой глиозной ткани выделяют:
- Анизоморфную форму. Хаотичное расположение глиальных волокон.
- Волокнистую форму. Четко выраженные волокна преобладают над отдельными клеточными элементами.
- Изоморфную форму. Правильное, равномерное расположение глиальных волокон.
Единичные супратенториальные участки глиоза сосудистого генеза – это такие очаги глиозной ткани, которые располагаются над наметом мозжечка, что определяет симптоматику (преимущественно двигательные нарушения – расстройство тонкой моторики, невозможность совершать плавные, размеренные произвольные движения).
Термин «перифокальный» указывает на локализацию процесса вокруг очага первичной патологии. Перифокальный глиоз – замещение нормальной ткани вокруг пораженного участка, в зоне по его периферии. Причины разрушения нормальной ткани могут быть связаны с образованием опухоли, процессами ишемии, атрофии, некроза и другими деструктивными, дистрофическими изменениями. Мультифокальный – означает многоочаговый процесс.
Причины глиозных изменений
Наследственная предрасположенность считается одной из главных (25% случаев) причин развития глиоза. Возникновение глиозных изменений связано с такими заболеваниями, затрагивающими ткани головного мозга:
- Рассеянный и туберкулезный склероз.
- Энцефалиты и энцефалопатии разной этиологии.
- Кислородное голодание (гипоксия).
- Эпилептический статус.
- Артериальная гипертензия, протекающая в хронической форме.
- Сахарный диабет и другие нарушения обмена веществ.
- Употребление наркотических средств.
- Нейроинфекции, протекающие в острой и хронической форме.
- Цереброваскулярные патологии.
- Нейродегенеративные процессы.
- Почечная недостаточность, протекающая в хронической форме.
- Факоматозы (наследственные, хронические заболевания, характеризующиеся поражением ЦНС, кожи, органов зрения и других систем организма).
Некоторые врачи проводят аналогию. Если повреждаются кожные покровы человека, на них образуются шрамы. Подобные «рубцы» возникают в нервной ткани после повреждения и частичной гибели нейронов. Процесс не происходит спонтанно, он всегда является следствием первичной патологии. Самая распространенная причина – ухудшение кровотока в кровеносной системе, снабжающей мозг, связанное с повреждением сосудистой стенки, сужением просвета или нарушением нейрогуморальной регуляции.
Глиозные изменения в интракраниальных структурах головы у взрослых обнаруживаются после перенесенных инфарктов мозга, инсультов, после появления очагов внутримозгового кровоизлияния. Подобные трансформации нервной ткани выявляются после нейрохирургического вмешательства и отравления вредными веществами (угарный газ, соли тяжелых металлов, наркотические вещества). Глиозные очаги образуются вокруг опухолевых новообразований.
Симптоматика
Немногочисленные, мелкие очаги могут не проявляться в течение длительного времени. Нередко обнаруживаются случайно во время диагностического исследования, назначенного по другому поводу. Симптомы часто ассоциируются с проявлениями первичного заболевания. Основные общие симптомы:
- Боль в зоне головы, головокружение.
- Нарушение двигательной координации, изменение походки (шаткость, неуверенность, расширение опорной базы).
- Амплитудные скачки показателей артериального давления.
- Ухудшение когнитивных способностей (памяти, внимания, мыслительной деятельности).
- Расстройство сна.
- Повышенная утомляемость, снижение работоспособности.
- Судорожные, эпилептические приступы.
- Зрительная и слуховая дисфункция.
Глиоз с локализацией в лобной доле типичен для пациентов пожилого возраста, что связано с перенесенными заболеваниями и различными деструктивными процессами, протекающими в головном мозге. Единичный очаг глиоза, находящийся в левой или правой лобной доле, обладающий малыми размерами, может не проявляться в течение всей жизни. Очаговые поражения лобных долей часто ассоциируются с такими нарушениями, как невозможность сконцентрировать внимание, ухудшение памяти, развитие слабоумия.
Появление очагов в белом веществе лобных долей может сопровождаться контралатеральными (расположенными на стороне, противоположной очагу) парезами и афазией (нарушением речевой функции). Нейроглиоз при эпилепсии представляет собой рубцово-образовательный процесс вторичного типа, инициируемый в ответ на повреждение и гибель нейронов. Ученые не пришли к единому мнению по поводу, является этот процесс эпилептогенным (влекущим эпилептические приступы) фактором или последствием эпилепсии.
Диагностика
Исследование в формате КТ и МРТ позволяет получить представление о расположении в головном мозге очагов глиоза сосудистого или другого генеза. По результатам нейровизуализации судят о масштабе и характере процесса замещения нейронов. Исследование помогает установить первичное заболевание, которое спровоцировало изменение в структуре ткани.
Клиническая картина, представленная томограммой после исследования в формате МР и отражающая наличие единичных супратенториальных очагов глиоза, часто ассоциируется с диагнозом рассеянный склероз или опухоль мозга. Нейровизуализация в большинстве случаев позволяет определить характер глиозных изменений – посттравматический, сосудистый, послеоперационный, воспалительный, связанный с демиелинизирующими процессами в мозговой ткани.
В ходе исследования МРТ головного мозга, очаги глиоза выявляются как участки с гиперинтенсивным сигналом в режиме Т2 и Flair, на томограмме они ярко подсвечены. Нередко выявленные участки не соответствуют морфологическому строению глиальной ткани, что указывает на необходимость дополнительных диагностических исследований. Показана консультация терапевта, невролога, офтальмолога, нейрохирурга.
Методы лечения
Лечение глиоза направлено на устранение причин патологии – в первую очередь проводится терапия первичного заболевания, поразившего структуры головного мозга. Специфического лечения глиозных изменений не предусмотрено. В зависимости от показаний назначают лекарственные препараты, реже проводят операцию. Питание при глиозе головного мозга должно быть полноценным и сбалансированным.
Множественные очаги глиоза, обнаруженные в ходе исследования структур головного мозга, независимо от размера требуют динамического наблюдения. Периодичность контрольных исследований назначает лечащий врач.

Медикаментозная терапия
Как лечить глиоз головного мозга расскажет лечащий врач, опираясь на результаты диагностического обследования с учетом первичной патологии, возраста пациента и симптоматики. Основные лекарственные средства:
- Ноотропные. Защищают нейроны от повреждений, стимулируют обменные процессы в нервных клетках.
- Регулирующие мозговой кровоток. Препараты, нормализующие деятельность кровеносной системы, питающей мозг.
- Антиоксидантные. Препараты, препятствующие окислительным реакциям в нервной ткани.
- Антигипертензивные. Лекарства, нормализующие показатели артериального давления.
Параллельно в зависимости от вида первичного заболевания и симптомов назначают препараты для устранения неврологической симптоматики. Эта группа включает противосудорожные, противоэпилептические, обезболивающие, противорвотные лекарства.
Хирургическое вмешательство
К оперативному лечению прибегают, когда невозможно поддерживать хорошее самочувствие пациента медикаментозными средствами. Хирургическое лечение глиоза показано при определенных условиях:
- Единичные, крупные очаги.
- Наличие выраженной неврологической симптоматики – судорожный синдром, эпилептические припадки, серьезные нарушения двигательной активности и умственной деятельности.
- Возраст пациента не старше 60 лет.
- Масс-эффект (негативное влияние образования на окружающие здоровые структуры мозга).
В ходе операции удаляют участки кистозно-глиозной ткани, которые провоцируют симптомы и расстройства. Лечение должно проводиться комплексно и быть своевременным.
Профилактика
Профилактические мероприятия включают организацию правильного питания и поддержание здорового образа жизни. Пациенту следует отказаться от вредных привычек, проявлять физическую активность, заниматься спортом, создать здоровый психологический микроклимат дома и на работе.

Прогноз жизни
Прогноз жизни при глиозе, выявленном в головном мозге, зависит от вида первичного заболевания, общего состояния здоровья и возраста пациента. Если глиозные изменения спровоцированы опухолевыми процессами, продолжительность жизни зависит от успешности лечения (хирургического удаления) новообразования. У больных рассеянным склерозом решающее значение имеет характер течения основного заболевания и реакция организма на терапию.
Если глиозные трансформации нервной ткани вызваны незначительными нарушениями мозгового кровотока, жить с глиозом можно длительное время без появления неприятных симптомов. Если речь идет о закупорке мелкого сосуда, рядом с которым образовался очаг периваскулярного глиоза, негативных последствий для здоровья может не быть. Особенно если сформировавшийся очаг находится в нейтральной зоне вдали от функционально важных участков мозга.
В некоторых случаях даже незначительные участки, состоящие из клеток заместительной нейроглии, расположенные в височной доле, могут провоцировать эпилептические приступы. Находясь на пути передачи нервных импульсов, поступающих от головного мозга к спинному мозгу, очаг небольшого размера может стать причиной пареза или паралича конечности. В каждом случае ответ на вопрос, сколько живут взрослые пациенты с диагнозом глиоз головного мозга, индивидуален. Ответить на него сможет лечащий врач после диагностического обследования.
Глиозные очаги в мозговом веществе появляются как следствие повреждения и гибели клеток нервной ткани – нейронов. Процессы глиозной трансформации могут протекать бессимптомно или провоцировать выраженную неврологическую симптоматику. Методы лечения зависят от вида первичного заболевания. Прогноз жизни индивидуален для каждого пациента и зависит от множества факторов – возраст больного, характер течения первичной болезни, локализация и размеры очага.
Покажет ли МРТ головного мозга опухоль

Коротко отвечая на вопрос, покажет ли опухоль МРТ головного мозга, можно сказать уверенное ДА. Магнитно-резонансная томография является приоритетным методом дифференциальной диагностики различных объемных образований в головном мозге, оболочке головного мозга, гипофизе, нервных жилах, сосудах. Данная методика активно используется при онкопоиске, поскольку позволяет визуализировать не только первичный очаг образования, но и метастатические поражения вещества головного мозга.
Когда нужно сделать МРТ головного мозга при опухоли
Ранняя диагностика опухолей головного мозга – это трудная задача по двум основным причинам:
- Многие опухоли мозга на ранних этапах не дают никакой клинической симптоматики, поэтому пациенту заподозрить что-то неладное по изменению в своем самочувствии очень сложно;
- Неврологические симптомы опухоли носят разнообразный характер и сильно зависят от локализации новообразования.
Свидетельствовать о возможной патологии могут:
- головные боли непонятного происхождения;
- частые головокружения;
- резкие перепады давления и сопутствующие им тошнота, рвота;
- повторяющиеся боли в шее;
- нарушение зрения и слуха;
- обморочные состояния;
- спутанность сознания, ухудшение памяти;
- мигренеподобные приступы;
- нарушения сознания, эпилепсия и другие припадки.
При клиническом осмотре больного невролог или онколог не сможет диагностировать объемное образование. Для этого потребуется аппаратная диагностика, например, МРТ или КТ головного мозга.
Покажет ли МРТ опухоль головного мозга
В большинстве случаев приоритетным методом выявление опухолевых образований будет магнитно-резонансная томография, поскольку белое и серое вещество очень хорошо визуализируется на снимках МРТ. Физика получения изображений при магнитно-резонансной томографии основывается на эффекте ядерного магнитного резонанса. Когда тело пациента помещается внутрь сканера, на мозговые структуры оказывает влияние сильное магнитное поле и радиочастотные импульсы. Под их воздействием атомы водорода в клетках начинают совершать колебательные движения. Этот резонанс фиксирует компьютер томографа, оцифровывает и переводит в трёхмерные изображения обследуемой области. Поскольку структуры головы на 80% состоят из воды, аппарат поможет сделать снимки очень высокой контрастности и четкости. Это позволяет врачам оценить:
- местоположение опухоли;
- ее размеры и форму;
- степень инвазии в соседние структуры;
- тканевой состав.
Для того, чтобы лучше всего разглядеть очаги при подозрении на объемное образование, МРТ головного мозга проводится с контрастированием. В ходе этой процедуры пациенту через вену на локтевом сгибе вводят специальный контрастный препарат на базе солей редкоземельного металла гадолиния. Контрастный состав максимально увеличивает тканевую контрастность, а по типу накопления и сбрасывания контрастного препарата врачи могут провести виртуальную гистологию опухоли и сказать, носит ли образование доброкачественный или злокачественный характер.
Особенно хорошо МРТ головы с контрастом способно показать:
- опухоли мозжечка
- глиобластому
- эпендимому
- глиальные опухоли
- метастазы
- невриномы
- менингеальные опухоли
- новообразования ствола головного мозга.
Как выглядит опухоль головного мозга на МРТ- фото
| МРТ здорового головного мозга | Глиома | Глиобластома |
Признаки опухоли на МРТ снимках
- наличие зоны измененного МР-сигнала от тканей мозга;
- гиперинтенсивный МР сигнал, гипоинтенсивный МР сигнал, гетерогенно изменений МР сигнал, изоинтенсивный МР сигнал;
- ориентировочные размеры, форма, контуры объемного образования;
- смещение, давление или изменение величины и деформации желудочков;
- аксиальная дислокация;
- блокада ликворных путей с развитом окклюзионной гидроцефалии;
- наличие перифокального отека;
- латеральная дислокация срединных структур или сосудистого сплетения “масс-эффекта”.
Пример МРТ расшифровки опухоль головного мозга
На серии МР-томограмм, взвешенных по Т1 и Т2-ВИ, tirm, получены суб- и супратенториальные структуры, определяются округлое объёмное патологическое образование, располагающееся по конвекситальной поверхности левой лобной доли, размером до 20х17х19 мм. Образование имеет достаточно чёткие округлые контуры, прилежит широким основанием к твердой мозговой оболочке, структура его несколько неоднородная. Вокруг образования имеется небольшой ликворный ободок и умеренно выраженный перифокальный отек головного мозга. Менингеальная оболочка на этом уровне утолщена с признаками симптома «хвоста», что наиболее характерно для менингиомы.
Срединные структуры не смещены.
Субкортикально, паравентрикулярно в белом веществе головного мозга определяются единичные очаги глиоза, имеющие четкие контуры, характеризующиеся гиперинтенсивным сигналом на Т2 ВИ и Tirm ИП, гипо- изоинтенсивным на Т1 ВИ, размерами до 3-4 мм в диаметре.
Боковые желудочки обычной конфигурации, существенно не расширены, минимально асимметричны (D>S).
Вокруг боковых желудочков имеются небольшие глиозные изменения.
III-й, IV-й желудочки, базальные цистерны не деформирован.
Стволовые структуры мозга не деформированы, имеют не измененный МР-сигнал.
Субарахноидальное пространство вне зоны патологических изменений выражено неравномерно, умеренно расширено по конвекситальной поверхности лобных, теменных долей.
Супраселлярная не деформирована. Гипофиз обычного расположения и размеров. Топография перекреста зрительных нервов не изменена.
Мосто-мозжечковые цистерны не деформированы.
Миндалины мозжечка расположены обычно.
Определяется пристеночный отёк слизистой в клетках решетчатого лабиринта и левой верхнечелюстной пазухе, имеющий повышенный сигнала на Т2 ВИ.
МР-картина объемного образования левой лобной доли с небольшим перифокальным отеком головного мозга (менингиома?).
МР-картина немногочисленных очагов глиоза вещества головного мозга сосудистого характера.
Качественная МРТ диагностика опухолей головного мозга
Для качественной томографии и безошибочной диагностики при подозрении на опухоль рекомендуется:
- проводить МРТ головного мозга на аппарате мощностью не менее 1,5 Тесла;
- шаг сканирования должен быть не менее 3 мм;
- рекомендовано применение контрастного усиления.
Мощное магнитное поле томографа при обследовании головного мозга обуславливает ряд противопоказаний. Особенность поля МРТ аппарата взаимодействовать с объектами, содержащими металл, сдвигать их с места и нарушать работу электронных систем, ограничивает проведение МРТ процедуры для пациентов, в теле которых установлены любые металлические имплантаты. Поэтому к томографическому исследованию не допускаются пациенты, которые имеют:
- протезы из металла, пластины, хирургические скобки, шунты и штифты, сосудистые катетеры из ферромагнитных материалов, а также любые металлические предметы как пули, осколки, застрявшие в теле
- искусственные сердечный клапаны, стимуляторы сердечной деятельности и дефибрилляторы
- ушной кохлеарный имплант
- вшитые медицинские помпы для дозированной подачи медикаментов
- зажимы и клипсы на сосудах.
Обращаем Ваше внимание на то, что наличие зубных протезов в общем и целом не является противопоказанием для проведения МР-сканирование головного мозга. Исключением может стать лишь очень узкая группа протезов, которые вызывают искажение изображения во время диагностики.
Если у Вас есть сомнения в отношении возможности проведения томографического исследования, позвоните нам, и мы поможем найти приемлемое решение для Вашего индивидуального случая.
Вопросы




Покажет ли МРТ опухоль головного мозга без контраста
Крупные опухоли видны на нативных бесконтрастных снимках. Мелкие метастазные поражения на базовом обследовании могут плохо визуализироваться. Признаки опухоли почти всегда видны на нативном МРТ снимке, однако не достаточно четко, чтобы провести качественную дифференциальную диагностику. Поэтому врач-рентгенолог, обнаружив в ходе бесконтрастного обследования признаки объемного образования, предлагает пациенту дополнить исследование контрастной процедурой.
| Вид исследования | Минимальная Цена | Цена на 3 Тесла |
|---|---|---|
| МРТ головного мозга | от 2800 руб. | от 5200 руб. |
| МРТ сосудов головного мозга | от 2800 руб. | от 8200 руб. |
| МРТ гипофиза | от 2800 руб. | от 5200 руб. |
| МРТ пазух носа | от 2800 руб. | от 5200 руб. |
| МРТ орбит и зрительных нервов | от 3200 руб. | от 5200 руб. |
| МРТ уха и слуховых нервов | от 3200 руб. | от 5200 руб. |
| МРТ черепно-мозговых нервов | от 3200 руб. | от 5200 руб. |
| Стоимость введения контрастного вещества | от 3500 руб. | от 3500 руб. |
Как МРТ определяет злокачественную опухоль
Злокачественные опухоли составляют до 50% всех опухолей головного мозга. Эти опухоли врач определяет по:
- нечеткости и неровности контуров и формы опухоли;
- большому перифокальному отеку;
- наличию “масс-эффекта”;
- неоднородному накоплению контрастного усиления;
- типу накопления контраста.
Как часто нужно делать МРТ после удаления опухоли
Периодичность МРТ головного мозга после удаления опухоли обычно определяет лечащий врач. Чаще всего после оперативного вмешательства первое обследование проводят через один месяц. Далее контрольные сканирования осуществляют раз в полгода в течение 3 лет после хирургического вмешательства.