Почему надо оперировать заболевания желчного пузыря?
Желчный пузырь — один из важнейших органов пищеварительной системы, находящийся под печенью, роль которого заключается в концентрации и накоплении желчи, которую производит печень. Желчь играет важнейшую роль в процессе пищеварения, она из печени проникает в желчный пузырь по желчным протокам.
Когда человек принимает пищу, то из накопленной в желчном пузыре желчь по протокам выделяется в двенадцатиперстную кишку, где она расщепляет жиры, активизирует ферменты. При развитии различных заболеваний желчного пузыря, камнеобразовании во многих случаях рекомендовано удаление желчного пузыря различными методами, среди которых наиболее щадящими является лапароскопия желчного пузыря.
Заболевания желчного пузыря
Болезни желчного пузыря достаточно разнообразны по своей структуре, причинам возникновения и проявлениям. По частоте занимают 2-е место среди заболеваний печени и желчевыводящих путей и 3-е место среди всех болезней желудочно-кишечного тракта.
Наиболее распространенные заболевания:
- острый и хронический холецистит
- желчнокаменная болезнь
- дискинезия желчевыводящих путей
- холестероз
- полипы
- рак.

Что такое холецистит?
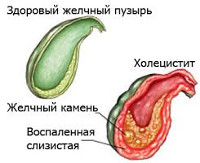
Это воспаление желчного пузыря, оно бывает острым и хроническим. Среди заболеваний внутренних органов холецистит является одним из самых опасных, поскольку вызывает не только сильные болевые ощущения, но и воспалительные процессы, образование конкрементов (камней), при движении которых человек нуждается в экстренной хирургической помощи. Без своевременного хирургического вмешательства может наступить летальный исход.
Виды холецистита
Наиболее опасной считается острая форма холецистита, которая сопровождается образованием камней, как в самом пузыре, так и в его протоках. Это заболевание носит название калькулезный холецистит. Сначала скопление билирубина, холестерина, солей кальция на стенках желчного пузыря образуют кальцинаты, но далее при продолжительном их накоплении размеры отложений увеличиваются и могут представлять серьезные осложнения в виде воспалений желчного пузыря. Это может приводить к тяжелым осложнениям, вплоть до перитонита, если вовремя не оказать больному медицинскую помощь.
Причины возникновения холецистита:
- бактериальные инфекции
- заболевания органов желудочно-кишечного тракта (гастрит, панкреатит)
- врожденные аномалии развития желчного пузыря, беременность, опущение органов брюшной полости
- дискинезия желчевыводящих путей
- алкоголизм, ожирение, обилие жирной, острой пищи в рационе, нерегулярное питание и переедание
- нарушение иммунитета, малоподвижный образ жизни
- желчнокаменная болезнь.
Симптомы острого холецистита:
- острые приступообразные боли в верхней части живота, в правом подреберье, отдающие в правую лопатку, реже боль может отдавать в левое подреберье.
- повышенная утомляемость.
- повышение температуры тела.
- появляется интенсивный привкус горечи во рту.
- рвота без облегчения, постоянная тошнота, иногда рвота с желчью.
- пустая отрыжка.
- появление желтоватого оттенка кожи — желтухи.
Делать или не делать операцию?
Желчнокаменная болезнь опасна для жизни своими осложнениями, которые могут развиться очень быстро — в считанные часы. Эти осложнения могут оказаться крайне тяжелыми и неизлечимыми. Надежных медикаментозных методов лечения ЖКБ и предотвращения ее осложнений нет.
В большинстве случаев при ЖКБ операция необходима.
Необходима она даже в том случае, если боли никогда не беспокоили пациента. Первый же приступ холецистита может привести к тяжелым осложнениям.
Современные виды оперативных вмешательств
В настоящее время чаще всего используют специальные манипуляторы, лапароскоп и другие аппараты через небольшие сантиметровые проколы на брюшной стенке. Метод лапароскопического удаления желчного пузыря основан на использовании уникальной современной медицинской техники, которая позволяет значительно уменьшить травматизацию тканей пациента, облегчает его состояние в послеоперационном периоде.
Необходимо отметить, что при выполнении лапароскопической операции суть операции не меняется, т. е. желчный пузырь полностью удаляется, но маленькие разрезы позволяют свести к минимуму боль в послеоперационном периоде. И что не мало важно данный способ выполнения операций обладает выраженным косметическим эффектом (следы от проколов через месяц уже практически не видны). Пациенты самостоятельно встают уже на первый день после операции. Быстрее восстанавливается функция кишечника. На вторые сутки разрешается питание.
В клинике «СОВА» созданы все условия для выполнения операций, в том числе лапароскопических. Кроме хирургов, выполняющих саму операцию, в клинике работают опытные гастроэнтерологи, которые ведут наблюдение за пациентами данного профиля в послеоперационный период.
Записаться на консультацию и задать вопросы вы можете по телефону +7 (8452) 911-112.
Материалы, размещенные на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остается исключительной прерогативой вашего лечащего врача!
Заболевания желчного пузыря: признаки, симптомы, лечение
Почему возникают проблемы с желчным пузырем и желчевыводящими путями, какие симптомы у заболеваний, где при этом болит и чем лечить такие состояния?
Заболевания желчевыводящей системы все чаще встречаются у мужчин и женщин молодого возраста. Эти болезни обычно протекают хронически, периодически обостряясь, и сопровождаются разными симптомами, самый яркий из которых — боль 1 .
Что такое желчный пузырь и в чем его функция?
Желчный пузырь — орган конической или грушевидной формы, расположенный на нижней стенке печени. Помимо пузыря в желчевыводящую систему входят печеночные протоки, пузырный проток и общий желчный проток. Основная функция желчного пузыря — хранение желчи. Это зеленовато-желтая густая жидкость, состоящая из воды, желчных кислот, электролитов, холестерина, лецитина и других компонентов 1 .
Большая ее часть запасается в желчном пузыре. Оттуда через желчный проток она попадает в тонкую кишку, где участвует в пищеварении. Объем пузыря в норме составляет около 70-100 мл, однако при нарушениях, например закупорке общего желчного протока камнем, объем органа может увеличиваться в несколько раз и достигать больших размеров 1 . Нарушение процесса желчеотделения приводит к развитию заболеваний желчевыводящих путей 1 .
Желчь вырабатывается печенью — 500-600 мл в течение суток 2 .
Симптомы заболеваний желчного пузыря 1
Боль в правом подреберье
Нарушения пищеварения — вздутие, метеоризм, тошнота, рвота, запор, диарея
Слабость, повышенная утомляемость
Снижение или потеря аппетита
Желтизна кожи и видимых слизистых оболочек
Главный признак заболевания — боль в правом подреберье. Есть три основные причины того, почему может болеть желчный пузырь 1, 3 :
- При растяжении его стенок возникает раздражение нервных окончаний. Боль сопровождается тяжестью в верхней части живота, ощущением присутствия инородного тела, иногда — чувством жжения 1 .
- Режущие, тянущие, схватывающие боли возникают при спазме гладких мышц пузыря. Больной при этом не находит себе места, пытаясь принять комфортное положение 1 .
- Боль может возникать в результате непосредственного раздражения рецепторных окончаний при воспалении, ишемии, деструкции ткани органа 1 .
Заболевания желчевыводящей системы
Желчнокаменная болезнь (далее — ЖКБ) — хроническое заболевание желчного пузыря, которое может протекать бессимптомно, обостряясь только при развитии воспаления и закупорке камнями желчных протоков. ЖКБ уже встречается у 10 % населения Земли 3 .
Желчный камень состоит из плохо растворимых в желчи веществ, в большинстве случаев — из холестерина. Выделяют различные причины образования камней: генетические, демографические, диетические, а также обусловленные различными сопутствующими заболеваниями или приемом определенных лекарственных средств. Структура однажды образованного камня постоянно изменяется, внутри него накапливается безводный холестерин 4 .
- Факторы риска — возраст (40-69 лет) 3 , наследственность, предрасположенность, женский пол.
- Развитие этого заболевания у женщин связано с гормональными изменениями во время беременности и родов, способствующими образованию камней 5 .
В период менопаузы из-за снижения половых гормонов ослабевает сократимость желчного пузыря 5 .
Доказана связь ЖКБ с характером питания. Избыточному насыщению желчи холестерином способствует пища с высоким содержанием животных жиров (жирное мясо, молоко, сливки, сало), простых углеводов (фастфуд, сладости, сдоба). Провоцирует камнеобразование частое употребление острых приправ, дефицит в питании витаминов (особенно витамина Е) 5 .
Склонность к камнеобразованию возникает при повышенном обратном всасывании желчных кислот. Это происходит в условиях медленного продвижения пищи по кишечнику, чему способствует нехватка в рационе пищевых волокон (овощей, фруктов) 5 . Один из основных факторов развития ЖКБ — ожирение. Причем риск образования камней прямо пропорционален избытку веса. Если при индексе массы тела (ИМТ) от 25 до 30 риск ЖКБ увеличивается в 2 раза, то при показателях ИМТ свыше 35 — уже в 20 раз 6 .
Негативное влияние на камнеобразование оказывает и резкое похудение. При резко ограниченном несбалансированном питании нарушается циркуляция желчных кислот, что приводит к образованию камней 5 .
Есть сведения о связи недостатка физической активности с процессом камнеобразования. Так, у лиц, проводящих за просмотром телевизора 40 часов в неделю, ЖКБ выявлялась в 2 раза чаще. Болезнь встречается гораздо реже у людей, занятых физическим трудом 5 .
Некоторые пациенты задаются вопросом: как понять, что болит желчный пузырь, есть ли характерные признаки?
Симптомы зависят от места расположения камней, их размеров, состава и количества. Типичное проявление болезни — желчная колика, с сильной болью и ощущением давления в правом подреберье 2, 5 .
- Приступ боли зачастую сопровождается тошнотой и повторной рвотой, рефлекторным вздутием живота, задержкой стула и мочи. Может наблюдаться повышение температуры из-за присоединения холецистита. Приступ боли может продолжаться от нескольких минут до нескольких часов, заканчивается обычно внезапно с улучшением состояния больного. Частота приступов варьирует: как от многократных за день, так и до единичного в несколько лет 5 . При возникновении боли в животе, в том числе и в правом подреберье, важно вовремя посетить врача. Если болевой синдром усиливается и сопровождается лихорадкой, рвотой, тошнотой, то стоит немедленно обратиться за медицинской помощью 7 .
- Острый холецистит развивается чаще всего после закупорки камнем узкого пузырного протока 3 . Боль, как и при желчной колике, может распространяться в правое плечо, лопатку, межлопаточную область. К симптомам быстро присоединяется желтуха и повышение температуры тела 2 .
В список заболеваний желчного пузыря входят и менее распространенные патологии:
- Врожденные аномалии желчных путей — изменение размеров, формы желчных путей, размеров желчного пузыря. Болевой синдром в этих случаях может возникать при перекруте или завороте пузыря 2 .
- Врожденные аномалии желчных протоков — атрезия (врожденное отсутствие), недоразвитие (гипоплазия). Эти аномалии, как правило, проявляются в раннем детском возрасте 2 .
- Кисты желчного протока. Они развиваются очень медленно, поэтому примерно в половине случаев симптомы появляются спустя десятилетия 2 .
- Холедохолитиаз — образование камней в общем желчном протоке, обычно возникающее в пожилом возрасте. Может никак не проявлять себя на протяжении нескольких лет 2 .
Как диагностируют патологии?
При появлении симптомов заболеваний желчного пузыря и желчевыводящих путей нужно обратиться к гастроэнтерологу или терапевту. Врачу нужно подробно рассказать, когда началось заболевание, где болит, сообщить о сопутствующих симптомах. Врач проведет осмотр, выявит типичные факторы риска заболевания (возраст, пол и т. д.) и расскажет, чем его лечить 3 .
Для постановки окончательного диагноза врач назначает ультразвуковое исследование органов брюшной полости. В отдельных случаях назначается обзорная рентгенография брюшной полости, холангиография (рентгенологическое исследование желчных протоков с использованием контрастного вещества), КТ или МРТ 3 .
Какие методы лечения существуют?
Терапия заболеваний может быть хирургической (оперативное вмешательство) и консервативной. К операции прибегают при ЖКБ, которая сопровождается тяжелой коликой, а также в случае образования крупных камней (более 2 см в диаметре) 2 .
Консервативное лечение ЖКБ основано на назначении лекарственных средств, способствующих растворению камней. Однако они эффективны всего примерно у 10% пациентов с ЖКБ 3 . Препараты применяют при нечастых приступах боли и небольших камнях 3 .
Важный этап лечения симптоматической ЖКБ — купирование желчной колики 3 . При спазмах гладкой мускулатуры при заболеваниях желчевыводящих путей назначают спазмолитические препараты, такие как Но-шпа ® форте . Этот препарат способствует расслаблению гладкой мускулатуры в желчевыводящих путях и желчном пузыре, поэтому его применение помогает уменьшению спазма и облегчению боли 8 . Кроме того, Но-шпа ® форте способствует расширению сосудов и за счет этого улучшению кровоснабжения тканей, что также может положительно влиять на облегчение болевого синдрома 8 .
В период обострения болезней рекомендована щадящая диета с ограничением жирных, жареных, копченых блюд и кисломолочных продуктов 1 . Пищу лучше принимать малыми порциями — 5-6 раз в день с перерывами не более 4-5 часов (кроме ночи). Рацион должен быть насыщен продуктами, богатыми пищевыми волокнами, — свежими фруктами, овощами, злаками. Нельзя забывать о важности регулярной физической активности, помогающей предотвратить повышение массы тела 3 .
Но-шпа® форте воздействует избирательно на спазм гладкой мускулатуры как на основную причину боли в животе 9 , бережно расслабляя напряженные мышцы 8

Подробнее
Холецистит
Холецистит – это различные по этиологии, течению и клиническим проявлениям формы воспалительного поражения желчного пузыря. Сопровождаются болью в правом подреберье, отдающей в правую руку и ключицу, тошнотой, рвотой, диареей, метеоризмом. Симптомы возникают на фоне эмоционального стресса, погрешностей в питании, злоупотребления алкоголем. Диагностика основывается на данных физикального осмотра, ультразвукового исследования желчного пузыря, холецистохолангиографии, дуоденального зондирования, биохимического и общего анализа крови. Лечение включает диетотерапию, физиотерапию, назначение анальгетиков, спазмолитиков, желчегонных средств. По показаниям выполняют холецистэктомию.
МКБ-10

Общие сведения
Холецистит — воспалительное заболевание желчного пузыря, которое сочетается с моторно-тонической дисфункцией желчевыводящей системы. У 60-95% пациентов болезнь сопряжена с наличием желчных конкрементов. Холецистит является наиболее распространенной патологией органов брюшной полости, составляет 10-12% от общего количества заболеваний этой группы.
Воспаление органа выявляется у людей всех возрастов, чаще страдают пациенты среднего возраста (40-60 лет). Болезнь в 3-5 раз чаще поражает лиц женского пола. Для детей и подростков характерна бескаменная форма патологии, тогда как среди взрослого населения преобладает калькулезный холецистит. Особенно часто заболевание диагностируется в цивилизованных странах, что обусловлено особенностями пищевого поведения и образа жизни.

Причины холецистита
Основное значение в развитии патологии имеет застой желчи и инфекция в желчном пузыре. Болезнетворные микроорганизмы могут проникать в орган гематогенно и лимфогенно из других очагов хронической инфекции (пародонтоз, отит и др.) или контактным путем из кишечника. Патогенная микрофлора чаще представлена бактериями (стафилококками, кишечной палочкой, стрептококками), реже вирусами (гепатотропными вирусами С, В), простейшими (лямблиями), паразитами (аскаридами). Нарушение утилизации желчи из желчного пузыря возникает при следующих состояниях:
- Желчнокаменная болезнь. Холецистит на фоне ЖКБ встречается в 85-90% случаев. Конкременты в желчном пузыре становятся причиной стаза желчи. Они закупоривают просвет выходного отверстия, травмируют слизистую оболочку, вызывают изъязвления и спайки, поддерживая процесс воспаления.
- Дискинезия желчевыводящих путей. Развитию патологии способствует функциональное нарушение моторики и тонуса билиарной системы. Моторно-тоническая дисфункция приводит к недостаточному опорожнению органа, камнеобразованию, возникновению воспаления в желчном пузыре и протоках, провоцирует холестаз.
- Врожденные аномалии. Риск холецистита повышается при врожденных искривлениях, рубцах и перетяжках органа, удвоении либо сужении пузыря и протоков. Вышеперечисленные состояния провоцируют нарушение дренажной функции желчного пузыря, застой желчи.
- Другие заболевания желчевыводящей системы. На возникновение холецистита оказывают влияние опухоли, кисты желчного пузыря и желчных протоков, дисфункция клапанной системы билиарного тракта (сфинктеров Одди, Люткенса), синдром Мириззи. Данные состояния могут вызывать деформацию пузыря, сдавление протоков и формирование стаза желчи.
Факторы риска
Помимо основных этиологических факторов существует ряд состояний, наличие которых увеличивает вероятность появления симптомов холецистита, влияя как на утилизацию желчи, так и на изменение ее качественного состава. К таким состояниям можно отнести:
- дисхолию (нарушение нормального состава и консистенции пузырной желчи);
- гормональную перестройку в период беременности, менопаузы;
- регулярный заброс ферментов поджелудочной железы в полость пузыря (панкреатобилиарный рефлюкс);
- неправильное питание;
- злоупотребление алкоголем, табакокурение;
- адинамию, сидячую работу;
- наследственную дислипидемию.
Патогенез
Основным патогенетическим звеном холецистита принято считать стаз пузырной желчи. Вследствие дискинезии билиарных путей, обтурации желчевыводящего протока снижается барьерная функция эпителия слизистой пузыря, устойчивость его стенки к воздействию патогенной флоры. Застойная желчь становится благоприятной средой для размножения микробов, которые образуют токсины и способствуют миграции в очаг воспаления гистаминоподобных веществ. При катаральном холецистите в слизистом слое возникает отек, утолщение стенки органа за счет инфильтрации ее макрофагами и лейкоцитами.
Прогрессирование патологического процесса приводит к распространению воспаления на подслизистый и мышечный слои. Снижается сократительная способность органа вплоть до пареза, еще больше ухудшается его дренажная функция. В инфицированной желчи появляется примесь гноя, фибрина, слизи.
Переход воспалительного процесса на соседние ткани способствует формированию перивезикального абсцесса, а образование гнойного экссудата приводит к развитию флегмонозного холецистита. Вследствие нарушения кровообращения возникают очаги кровоизлияния в стенке органа, появляются участки ишемии, а затем и некроза. Данные изменения свойственны гангренозному холециститу.
Классификация
В клинической гастроэнтерологии существует несколько классификаций заболевания, каждая из которых имеет большое значение, дает специалистам возможность отнести те или иные клинические проявления к определенному типу болезни и выбрать рациональную тактику лечения. С учетом этиологии различают два вида холецистита:
- Калькулезный. В полости органа обнаруживаются конкременты. На долю калькулезного холецистита приходится до 90% всех случаев болезни. Может сопровождаться интенсивной симптоматикой с приступами желчной колики или продолжительное время протекать бессимптомно.
- Некалькулезный (бескаменный). Составляет 10% от всех холециститов. Характеризуется отсутствием конкрементов в просвете органа, благоприятным течением и редкими обострениями, обычно связанными с алиментарными погрешностями.
В зависимости от выраженности симптомов и типа воспалительно-деструктивных изменений холецистит может быть:
- Острым. Сопровождается выраженными признаками воспаления с бурным началом, яркой симптоматикой и явлениями интоксикации. Боль, как правило, интенсивная, носит волнообразный характер.
- Хронический. Проявляется постепенным медленным течением без выраженных симптомов. Болевой синдром может отсутствовать или иметь ноющий, слабоинтенсивный характер.
По степени тяжести клинических проявлений выделяют следующие формы болезни:
- Легкая. Характеризуется слабоинтенсивным болевым синдромом продолжительностью 10-20 мин, который купируется самостоятельно. Нарушения пищеварения выявляются редко. Обострение возникает 1-2 раза в год, продолжается не более 2 недель. Функция других органов (печени, поджелудочной железы) не изменена.
- Средней тяжести. Болезненные ощущения стойкие с выраженными диспепсическими нарушениями. Обострения развиваются чаще 3 раз в год, длятся более 3-4 недель. Отмечаются изменения в работе печени (повышение АЛТ, АСТ, билирубина).
- Тяжелая. Сопровождается резко выраженным болевым и диспепсическим синдромами. Обострения частые (чаще 1 раза в месяц), продолжительные (более 4 недель). Консервативное лечение не обеспечивает существенного улучшения самочувствия. Функция соседних органов нарушена (гепатит, панкреатит).
По характеру течения воспалительно-деструктивного процесса различают:
- Рецидивирующее течение. Проявляется периодами обострения и полной ремиссией, во время которой проявления холецистита отсутствуют.
- Монотонное течение. Типичным признаком является отсутствие ремиссий. Пациенты жалуются на постоянные болезненные ощущения, дискомфорт в правых отделах живота, расстройство стула, тошноту.
- Перемежающееся течение. На фоне постоянных слабовыраженных проявлений холецистита периодически возникают обострения разной степени тяжести с явлениями интоксикации и желчной коликой.
Симптомы холецистита
Хронический холецистит
Клинические проявления зависят от характера воспаления, наличия или отсутствия конкрементов. Хронический холецистит встречается чаще острого и обычно имеет волнообразное течение. В период обострения при бескаменной и калькулезной форме появляется приступообразная боль разной интенсивности в правой части живота, иррадиирущая в правое плечо, лопатку, ключицу. Болезненные ощущения возникают в результате неправильного питания, тяжелых физических нагрузок, сильного стресса.
Болевой синдром часто сопровождается вегето-сосудистыми нарушениями: слабостью, потливостью, бессонницей, неврозоподобными состояниями. Помимо болей наблюдается тошнота, рвота с примесью желчи, нарушения стула, вздутие живота. Больные отмечают повышение температуры тела до фебрильных значений, озноб, чувство горечи во рту или отрыжку горьким. В тяжелых случаях обнаруживаются симптомы интоксикации: тахикардия, одышка, гипотония.
При калькулезной форме на фоне стойкого холестаза наблюдается желтушность кожи и склер, кожный зуд. В фазе ремиссии симптомы отсутствуют, иногда отмечается дискомфорт и тяжесть в районе правого подреберья, расстройства стула и тошнота. Периодически может возникать холецистокардиальный синдром, характеризующийся болями за грудиной, тахикардией, нарушением ритма.
Острый холецистит
Острый бескаменный холецистит диагностируется достаточно редко, проявляется эпизодическими тянущими болями в подреберье справа после переедания, употребления алкогольных напитков. Данная форма болезни чаще протекает без нарушения пищеварения и осложнений. При острой калькулезной форме преобладают симптомы холестаза (боль, кожный зуд, желтушность, горьковатый привкус во рту).
Осложнения
При продолжительном течении может наблюдаться переход воспаления на близлежащие органы и ткани с развитием холангита, плеврита, панкреатита, пневмонии. Отсутствие лечения или поздняя диагностика при флегмонозной форме болезни приводят к эмпиеме желчного пузыря. Переход гнойно-воспалительного процесса на близлежащие ткани сопровождается формированием околопузырного абсцесса. При перфорации стенки органа конкрементом или гнойном расплавлении тканей происходит излитие желчи в брюшную полость с развитием разлитого перитонита, который при отсутствии экстренных мероприятий может закончиться летальным исходом. При попадании бактерий в кровоток возникает сепсис.
Диагностика
Основной трудностью верификации диагноза принято считать определение типа и характера заболевания. Первым этапом диагностики является консультация гастроэнтеролога. Специалист на основании жалоб, изучения анамнеза болезни, проведения физикального обследования может установить предварительный диагноз. При осмотре выявляются положительные симптомы Мерфи, Кера, Мюсси, Ортнера-Грекова. Для определения вида и степени тяжести болезни проводятся следующие обследования:
- УЗИ желчного пузыря. Является основным диагностическим методом, позволяет установить размер и форму органа, толщину его стенки, сократительную функцию, наличие конкрементов. У пациентов с хроническим холециститом визуализируются утолщенные склерозированные стенки деформированного желчного пузыря.
- Фракционное дуоденальное зондирование. В ходе процедуры производят забор трех порций желчи (А,В,С) для микроскопического исследования. С помощью данного метода можно оценить моторику, цвет и консистенцию желчи. С целью обнаружения возбудителя, вызвавшего бактериальное воспаление, определяют чувствительность флоры к антибиотикам.
- Холецистохолангиография. Позволяет получить информацию о работе желчного пузыря, билиарного тракта в динамике. При помощи рентгеноконтрастного метода обнаруживают нарушение двигательной функции желчевыводящей системы, конкременты и деформацию органа.
- Лабораторное исследование крови. В острый период в ОАК выявляется нейтрофильный лейкоцитоз, ускорение СОЭ. В биохимическом анализе крови отмечается повышение уровня АЛТ, АСТ, холестеринемия, билирубинемия и др.
В сомнительных случаях для изучения работы билиарного тракта дополнительно выполняют гепатобилисцинтиграфию, ФГДС, МСКТ желчного пузыря, диагностическую лапароскопию. Дифференциальную диагностику холецистита проводят с острыми заболеваниями, сопровождающимися болевым синдромом (острым панкреатитом, аппендицитом, перфоративной язвой желудка и 12-перстной кишки). Клинику холецистита следует отличать от приступа почечной колики, острого пиелонефрита, правосторонней пневмонии.

КТ органов брюшной полости. Острый эмфизематозный холецистит – скопление газа по периферии в виде «ободка».
Лечение холецистита
Консервативное лечение
Основу лечения острого и хронического некалькулезного холецистита составляет комплексная медикаментозная и диетотерапия. При часто рецидивирующей калькулезной форме болезни или при угрозе развития осложнений прибегают к оперативному вмешательству на желчном пузыре. Основными направлениями в лечении холецистита признаны:
- Диетотерапия. Диета показана на всех стадиях болезни. Рекомендовано дробное питание 5-6 раз в день в вареном, тушеном и запечённом виде. Следует избегать больших перерывов между приемами пищи (более 4-6 часов). Пациентам рекомендуется исключить алкоголь, бобовые, грибы, жирное мясо, майонез, торты.
- Медикаментозная терапия. При остром холецистите назначают обезболивающие, спазмолитические препараты. При выявлении патогенных бактерий в желчи применяют антибактериальные средства, исходя из вида возбудителя. Во время ремиссии используют желчегонные препараты, стимулирующие желчеобразование (холеретики) и улучшающие отток желчи из органа (холекинетики).
- Физиотерапия. Рекомендована на всех этапах болезни с целью обезболивания, уменьшения признаков воспаления, восстановления тонуса желчного пузыря. При холецистите назначают индуктотермию, УВЧ, электрофорез.
Хирургическое лечение
Удаление желчного пузыря осуществляют при запущенных холециститах, неэффективности консервативных методов лечения, калькулезной форме заболевания. Широкое применение нашли две техники удаления органа: открытая и лапароскопическая холецистэктомия. Открытую операцию выполняют при осложненных формах, наличии механической желтухи и ожирении. Видеолапароскопическая холецистэктомия является современной малотравматичной методикой, использование которой позволяет снизить риск послеоперационных осложнений, сократить реабилитационный период. При наличии конкрементов возможно нехирургическое дробление камней с помощью экстракорпоральной ударно-волновой литотрипсии.
Прогноз и профилактика
Прогноз заболевания зависит от степени тяжести холецистита, своевременной диагностики и грамотного лечения. При регулярном приеме лекарственных препаратов, соблюдении режима питания и контроле обострений прогноз благоприятный. Развитие осложнений (флегмона, холангит) значительно ухудшает прогноз болезни, может вызывать серьезные последствия (перитонит, сепсис).
Для профилактики обострений следует придерживаться основ рационального питания, исключить алкогольные напитки, вести активный образ жизни, осуществлять санацию очагов воспаления (гайморит, тонзиллит). Больным хроническим холециститом рекомендовано ежегодно проходить УЗИ гепатобилиарной системы.
Заболевания желчного пузыря и его протоков
Желчный пузырь служит резервуаром для желчи, вырабатываемой печенью. Ее работа связана с ферментативными реакциями: участие в эмульгировании жиров, ослабление действия пепсина. Желчь стимулирует секреторную деятельность и моторику тонкого кишечника, активизирует выработку слизи.
Желчный пузырь вместе с протоками образуют билиарную систему. К нарушению функций билиарной системы приводят малоактивный образ жизни, избыточный вес, обилие жареной и жирной пищи в рационе, наследственный фактор, специфика анатомии (загибы, спайки желчного пузыря).
Симптомы

При проявлении данных симптомов необходимо обратиться к врачу гастроэнтерологу-гепатологу!
Чаще всего желчный пузырь активизирует работу в течение 15-20 минут после еды, в это время начинают возникать симптомы заболевания.
- Определяющий критерий при заболевании желчного пузыря и протоков – резкие, сильные боли в правом подреберье. Иногда боли могут отдавать в правое плечо, правый отдел грудной клетки.
- Диспепсический синдром: тошнота, рвота, горечь во рту, метеоризм.
- С переходом заболевания в хроническое, наблюдаются проблемы с транспортом (всасыванием и распределением) витаминов, представленных в виде жирорастворимых соединений. Это приводит к развитию патогенной микрофлоры, гнилостным процессам внутри ЖКТ. Клинически это проявляется в расстройстве работы кишечника: вздутие, запоры, диарея. Больные жалуются на плохую переносимость молока и жирных продуктов.
- При механической желтухе появляется иктеричность (желтый цвет) кожных покровов, склер. Лабораторные исследования показывают повышение уровня прямого билирубина в крови.
- Потемнение мочи и светлый кал.
- Потеря массы тела, быстрая утомляемость, учащение или урежение пульса.
- Повышенная температура тела как результат сопутствующей инфекции провоцируемой микроорганизмами.
Классификация
Наиболее частые случаи в диагностике заболеваний желчного пузыря – острый и хронический холецистит, дискинезия желчевыводящих протоков, желчнокаменная болезнь.
Холецистит
По характеру выраженности симптомов и течения болезни выделяют острую и хроническую форму холецистита.
Хронический
после перенесенного острого
правое подреберье, отдает в правое плечо, в спину в точке проекции желчного пузыря
область правого подреберья, отдает в правое плечо, в область спины справа
тошнота, рвота, расстройство стула. Появляются признаки интоксикации: увеличение температуры, слабость
диспепсические явления: тошнота, ощущение горечи во рту
Дискинезия
«Нарушение движения». Функциональное расстройство моторной функции желчного пузыря и протоков. Это не связано с образованием камней. Нарушение моторики диагностируется в 70% всех расстройств, относящихся к заболеваниям билиарной системы.
Клинические проявления: периодические не интенсивные боли в правом подреберье, тошнота, рвота (иногда с небольшим количеством желчи), снижение аппетита.
Причиной развития считается застой желчи. Она сгущается, провоцирует образование камней. Происходит сбой обмена веществ, начинаются проблемы с пищеварением, запоры и диарея. Причины – избыток жирной пищи и вредных продуктов в рационе, паразитарные заболевания, патологические реакции на продукты питания.
Гипотонический (гипокинетический)
Гипертонический (гиперкинетический)
- замедление и вялость оттока желчи. Тонус сфинктера понижен;
- ощущение тяжести в правом подреберье, длительная тупая ноющая боль;
- горечь во рту, отрыжка, тошнота, запоры/поносы;
- по УЗИ орган опущен, растянут, увеличен в размерах.
- активация оттока и резкий выброс желчи. Тонус сфинктера повышен;
- боли независимо от приема пищи, возникают при беге, физической активности;
- боли появляются на фоне благополучия, длятся несколько минут;
- при УЗИ желчный пузырь четкий, размеры не изменены.
Желчнокаменная болезнь
Патологический процесс, сопровождающийся образованием конкрементов (камней) в билиарной системе.
К образованию камней приводят три базисные причины:
- Повышение уровня холестерина. Желчь содержит холестерин и билирубин, которые находятся в растворе желчи под влиянием кислот. При увеличении концентрации холестерин образует осадок и приводит к формированию камней.
- Инфицирование желчи (воспаление, спровоцированное бактериями, попавшими с кровью, лимфой или из просвета кишечника)
- Застой желчи, который затрудняют механические факторы:
- избыточное механическое сдавливание брюшных органов при беременности;
- опущение внутренних органов;
- анатомические изменения (перегибы, спайки);
- воспалительные процессы.
Диагностика
Основные методы обследования желчного пузыря и желчных протоков:
- ультразвуковое исследование (УЗИ);
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ);
- рентген с контрастным веществом. Показывает проводящую и сократительную способность каналов, наличие камней, структур, образований;
- эндоскопическое зондирование;
- лабораторные методы исследования.
Базисным способом диагностирования является УЗИ. Метод информативен и доступен, дает до 95% достоверной информации. При помощи УЗИ устанавливаются особенности строения желчного пузыря, наличие или отсутствие камней от 0,3 см.
Компьютерная томограмма – дополнительный диагностический метод, устанавливающий необходимость операции. Рентген с контрастным веществом позволяет установить проводящую и сократительную способность каналов, наличие камней, структур и образований.
Лечение

Лечение назначается врачом-гастроэнтерологом индивидуально для каждого пациента!
Лечение подбирается исходя из степени тяжести, характера течения заболевания желчного пузыря и общего состояния больного:
- консервативное лечение медикаментами;
- хирургические вмешательства;
- диетотерапия;
- физиотерапия;
- лечебная гимнастика;
- санаторное лечение.
Внимание!
Подбор лекарственной терапии должен производиться индивидуально с учетом тяжести течения заболевания, наличия сопутствующих заболеваний, возраста пациента и риска возможных побочных эффектов.
Просим Вас не заниматься самолечением на основании данных сети Интернет!
При лекарственной терапии назначаются средства, направленные на купирование болевых ощущений, снятие спазмов, интенсификацию отделения желчи или расслабление желчевыводящих протоков.
Стандарт хирургического лечения – холецистэктомия по показаниям (удаление желчного пузыря). Операция проводится с помощью эндоскопического оборудования через проколы в животе. В результате удается избежать грубых рубцов, пациент проходит этап восстановления в короткие сроки.
ЛФК, физиопроцедуры и санаторно-курортное лечение относятся к вспомогательным методам лечения.
Цены на услуги отделения гастроэнтерологии
- Консультации
- УЗИ
- Процедуры
Комплексное исследование 24 # органов брюшной полости( печень, желчный пузырь, желчевыводящие протоки, поджелудочная железа, селезенка)
Мы перезвоним вам в течение нескольких минут, подберем удобное время приёма и подробно ответим на все вопросы.
Наши видео


Врачи отделения гастроэнтерологии-гепатологии
Информационный блок для пациентов
Всем больным с признаками заболеваний билиарного тракта показана диета №5. Позитивную тенденцию дает лечебная гимнастика, которую можно выполнять самостоятельно.
Диета №5 устанавливает ограничение на прием жирной и жареной пищи. Питание дробное, частое: каждые 2,5 часа небольшими порциями. Рекомендуется не допускать переедания и голодания. Предпочтительны отварные блюда или приготовление на пару. Из продуктов лучше выбирать нежирные сорта мяса и рыбы, молочные продукты с низким содержанием жира.
Лечебная гимнастика выполняется в щадящем режиме, без резких движений. Упор делается на мышцы брюшного пресса для стимуляции корректной работы брюшных органов.
Для поддержания здоровья желчного пузыря достаточно придерживаться сбалансированного питания, принимать пищу часто и понемногу. Рекомендуется двигаться в среднем темпе, не пропускать выполнение ежедневного комплекса упражнений.
Контроль за состоянием внутренних органов с помощью УЗИ позволит вовремя выяснить первые признаки заболеваний желчного пузыря и протоков.
Отзывы о посещении
До этого две недели кошмара по клиникам Москвы, я курила 32 года, бросила и начался Кашель, кашель такой, что спать перестала, сухой надрывный! Муж, уже перепугался, что я умираю))))), объехали три клиники, отделения пульмонологии, наверное нельзя писать какие, но очень хочется, в одной в районе м Зябликово, уважаемые пульмонологи сделав мне КТ, Рентген трахеи, дыхательные тесты, сказали, у Вас психосоматика идите к психиатору это у вас от стрессов кашель))))), ладно, поехали еще в одну платную клинику сеть по всей Москве, там Пульмонолог сказала, вылечим, вылечим и вкатила на 16 0000 анализов! Далее отправили в Сеченовку в институт паразитологии, дабы исключить паразитов в легких от этого оказывается бывает мучительный кашель! А, потом решили еще развести меня на бронхоскопию под наркозом, я согласилась, но поехала в третью клинику узнать мнение третьего Пульмонолога, который замахал руками и сказал, нет нельзя, вы будете кашлять еще больше! Проверили на предмет Язвы и Гастрита, по деньгам, даже говорить страшно, сколько истрачено на все исследования и какие то таблетки, которые выписывал каждый пульмонолог, а я все кашляла и кашляла! Жить уже не хотелось! Кашель длился уже 4 месяца! В очередной день бродя по инету, куда еще можно съездить на Консультацию или думала, тупо вызвать скорую и уже уехать в любую больницу, увидела рекламу, пульмонология в ИАКИ, записалась к Матько Л Ю, посмотрела КТ, все мои анализы, рекомендации, поставила диагноз, назначила лечение. Через месяц рекомендовала показаться, диагноз ХОБЛ. Через четыре дня кашель начал утихать, дышала и дышу ингаляторами и чере неуболайзр. Сейчас уже вторая неделя редкий кашель и я сплю! ))))) Вот, у меня и у мужа, встал вопрос, что в Москве нет пульмонологов. Где они учились и работали. Две недели с утра и до вечера, мы ездили по клиникам и сдавала анализы, каждый врач назначал лечение и говорил, если не пройдет кашель приходите через неделю, а что через неделю? И так четыре месяца! Дур дом! Лариса Юрьевна, низкий Вам поклон! Да, пару лет назад была там же в соседнем здании у Аллерголога Стась не помню имени, классный доктор, гоняли меня Лоры, что забит нос от Аллергии, идите мол к Аллергологу, я пришла к ней, сдала анализы, она написала для ЛОРов справку, что я обсолютно здорова и что бы лечить начали. Тут пишут, дорогой прием, обследование, а где не дорого. Я объехала всю Москву, есть Консультации пульмонологов за 5000 рублей и это не элитная клиника, а обычная городская больница с платным отделением, жуть! Всем здоровья! Не болейте!
Дорогой доктор! Вы лечите не только лекарствами, но и словом, Вашим отношением. Валентина Ивановна! Спасибо за Ваше внимание, понимание, Лечение!
Болезни желчного пузыря: симптомы, диагностика, лечение
Желчный пузырь является органом маленького размера, который подразумевает собой емкость в виде груши объемом до 80 мл. Локация органа — внизу на правой части печени, с которой этот орган соединен желчевыводящими проходами. Главная работа желчного пузыря — сбор вырабатываемой печеночными клетками желчи и отправление ее в кишечник для переваривания поступаемой еды.

Через оболочки органа выполняется всасывающийся процесс перемещения микроэлементов, сам орган воспроизводит вязкое вещество и гормон антихолецистокинин. Какие имеет желчный пузырь симптомы заболевания — об этом мы узнаем ниже.
Разные болезни и сбои, аномалии, которые развиваются в органе, могут отрицательно сказаться не только на всей пищеварительной работе, но и на состоянии всего организма. Отдельный перечень болезней и аномалий органа без срочного и эффективного лечения оканчивается смертью. Какие болезни желчного пузыря и желчевыводящих путей существуют?

Главные болезни и аномалии желчного пузыря
Среди дисфункций желчевыводящей системы многое связано со сбоем работы органа из-за несбалансированного приема пищи или редкого приема пищи.
Холелитиаз
Холелитиаз или камни в пузыре дополняются появлением сростков в грушевидном органе или протоков. Среди главных следствий появления ЖКБ называют лишний холестерин в содержании желчи, дискинезии органа, которая приводит к застою, желчную гипертензию из-за сбоя в оттоке желчи и инфекции.
Дискинезия желчных путей
Дискинезия или сбой в сокращении органа или протоков наблюдается из-за несбалансированного питания с долгими передышками между употреблением еды, а также при высоких нагрузках на ЦНС и психику, стрессах.
Холецистит
У 90% больных холециститом заболевание образуется одновременно с холелитиазом, при котором камни начинают беспокоить стенки грушевидного органа, увеличивают давление внутри органа, способствуют попаданию вредных микроорганизм внутрь, что провоцирует воспалительный процесс и некрозы.
Холангит
Острая и хроническая формы этого заболевания обусловлены воспалением желчных каналов. Обычно холангит появляется в качестве осложнения главной патологии, когда инфекция или травма при перемещении камней, операции провоцируют сужение, появление рубцов, замещение главной ткани путей фиброзной. При гнойной и бактериальной разновидности боль формируется в течение нескольких дней и при отсутствии должной терапии человек умирает.
Раковые опухоли в желчном пузыре
Рак этого органа в 86% случае появляется в качестве последствия хронических воспалений, которые поражают слизистую пузыря и его пути. Болезнь обусловлена ранним и скорым распространением метастаз ближние ткани и органы.

Симптомы главных болезней
Клиническая картина и признаки болезней немного различаются. Если это схваткообразные приступы болезней органа, то появляется боль в правом боку с отдачей в спину правее, потом переходит в плечо и под лопатку. Диспепсические расстройства заключаются в рвоте, тошноте. Мышцы живота очень твердые, напряжены. Но существуют схожие симптомы заболевания желчного пузыря:
- пожелтение слизистых оболочек глаз и кожи,
- острая или нарастающая боль с правой стороны; при вздохе боль схваткообразная,
- температура тела +38 градусов,
- вздутие брюшины,
- понос,
- боль при желании сходить «по большому»,
- судороги, озноб.
Диагностика
Первым делом при первоначальной диагностике болезней желчного пузыря и желчевыводящих путей гастроэнтеролог собирает анамнез, прощупывает область живота, назначает анализы крови, мочи, кала, УЗИ. При необходимости используют лапароскопический способ диагностики: если вдруг есть подозрение на холецистит или раковые образования.

Лечение
Вообще при таких болезнях нужно соблюдать диету до конца жизни, иначе может возникнуть повторное воспаление, которое приведет сложным последствиям. Стандартные методы лечения болезней гепатобилиарной системы базированы на соблюдении правил питания. Если не следовать им, то лекарственная терапия не поможет полноценно вылечиться. Чем питаться при наличии болезни желчного пузыря и желчных путей?
- Первым делом нужно убрать из меню все острые и жирные блюда.
- Нельзя пить газировку, алкоголь.
- Принимать еду нужно по часам и дробным методом, примерно 6 раз в день, с обязательным добавлением в рацион теплой еды.
- Важно кушать овсянку, гречку, перловку, овощные супы и пюре, нежирные сорта мяса и рыбы, молочка и кисломолочные продукты с минимальным процентом жира.
- Сократить прием концентрированного черного чая, кофе, какао.
- Выбирать нужно морсы, нектары, чаи на основе трав.
- Нужно добавить в еду растительные масла первого холодного отжима: оливковое, кунжутное, льняное.
Лечение на базе таблеток составляется на основе общих клинических и персональных особенностей организма. Врач может назначить препараты с ферментами, обезболивающие, спазмолитические лекарства, медикаменты для ресорбции конкрементов и с противомикробным эффектом. Выбор препарата выполняется лечащим доктором.
Теперь вы знаете симптомы и заболевания желчного пузыря и желчевыводящих путей. Не болейте!
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Основные клинические признаки болезней желчного пузыря
Когда пациент впервые обращается к специалисту по поводу желчных колик, это не означает, что в организме уже идет острый патологический процесс. Чаще всего результаты обследования определяют хронический холецистит, лечение которого занимает довольно долгое время.
Симптомы холецистита развиваются постепенно, поэтому нередко приступ желчной колики — это обострение хронической формы латентно протекающего заболевания желчного пузыря.
В большинстве случаев хронический холецистит проявляется:
болью в правом подреберье;
тошнотой, реже — утренней рвотой желчью.
При обострениях заболевания наблюдаются приступы режущей боли в подложечной области или в правом подреберье.
Боль может отдавать вверх и вправо — в область правой лопатки, правого плеча, правой половины шеи. В ряде случаев болевые ощущения распространяются по всему животу, усиливаясь при лежании на левом боку и глубоких вдохах.
Дополнительные признаки заболевания
Помимо боли возникает чувство тошноты, может появиться рвота с примесью желчи, не приносящая облегчения пациенту. Кожа становится желтушной или бледной. На языке появляется буро-желтый налет, пациент жалуется на сухость во рту.
В верхней правой части брюшной стенки наблюдается ограничение подвижности, при пальпации она болезненна, кожная чувствительность повышена.
Важно понимать, что локализация болей в правой лопатке и правой половине груди характерна не только для заболеваний желчного пузыря, но и для ряда других патологических состояний организма. Именно поэтому крайне важно выяснить причину возникновения болевого приступа. При холецистите боли чаще всего появляются после употребления жирной пищи и других тяжелых для пищеварения продуктов. Рецидив приступа чаще всего связан с психической травмой, нервным перенапряжением или стрессом.
У пациентов с желчнокаменной болезнью приступ нередко возникает по причине физического перенапряжения и переутомления, например, после езды на велосипеде или спортзала.
Если после приступа развивается преходящая желтуха, это может быть симптомом как гипермоторной дискинезии, так и желчнокаменной болезни. В ряде случаев, при нарушении оттока желчи, у больных в течение нескольких дней наблюдается обесцвеченный кал серо-белого цвета.
Болевой приступ при неосложненной желчнокаменной болезни начинается внезапно и также внезапно заканчивается. Уже на следующий день пациент чувствует себя удовлетворительно.
Неспецифические симптомы
Часто проявляются при хронических заболеваниях желчевыводящих путей в виде:
ощущения дискомфорта или боли в области сердца.
В результате пациент в течение долгого времени может посещать разных врачей, которые могут неверно диагностировать болезнь и определять ревматизм, невралгию, тиреотоксикоз, гастрит или язвенную болезнь. Однако причина подобной клинической картины заключается в скрыто протекающем холецистите, желчнокаменной болезни или дискинезии желчевыводящих путей.
У пожилых людей холецистит может быть бессимптомным, в связи с возрастным снижением болевого порога. Обратная ситуация у пациентов с хроническими заболеваниями желчевыводящих путей — здесь в патологический процесс может вовлекаться и желудок. При этом появляются такие симптомы, как ощущение горечи во рту, отрыжка, изжога, тошнота, запоры, диарея.
При атонической дискинезии обычно наблюдаются тупые слабые боли, ощущение тяжести в правом подреберье. При приеме пищи у пациента возникает тошнота, во рту появляется неприятный привкус, запахи пищи вызывают рвотный рефлекс.
Все это отражается на психологическом состоянии пациента. Он становится рассеянным, раздражительным, нервным и плохо спит.
Если у вас наблюдаются подобные симптомы заболеваний желчного пузыря, то необходимо как можно скорее записаться на прием к специалисту. Своевременное обращение к врачу позволит быстро поставить правильный диагноз и начать лечение заболеваний желчного пузыря, а это существенно ускорит процесс выздоровления и улучшит прогноз.
Записаться на прием вы можете прямо сейчас, позвонив нам по номеру: +7(4912) 77-67-51.
Заболевания желчного пузыря

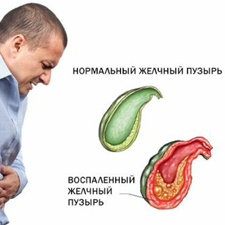
Первое обращение больного к врачу по поводу желчных колик еще не означает, что у него имеется острый процесс. Почти всегда при тщательном обследовании выявляется наличие признаков хронического страдания этого органа. Другими словами, холецистит развивается постепенно и поэтому острый приступ холецистита представляет собой обострение хронического, латентно протекающего, заболевания желчного пузыря.
При хроническом холецистите наиболее частыми симптомами являются указания на болевые ощущения в правом подреберье, горечь во рту, плохой аппетит, тошноту, иногда по утрам рвоту желчью.
Обострение болезни сопровождается приступами невыносимой боли режущего характера в правом подреберье или в подложечной области. Боль имеет типичную иррадиацию (направление) - вверх, вправо и сзади - в область правой лопатки, в правое плечо, в правую половину шеи, иногда распространяется по всему животу, усиливается при глубоком вдохе, в положении на левом боку. Болевой синдром может сопровождаться тошнотой и повторной рвотой с примесью желчи, не приносящей облегчения. Отмечаются бледность и желтушность кожных покровов. Язык обложен желто-бурым налетом, суховат. Подвижность брюшной стенки в верхней части справа ограничена. Здесь же определяется зона повышенной кожной чувствительности, болезненность при пальпации (надавливании), иногда симптом мышечной защиты.
Необходимо подчеркнуть, что локализация болей в правой половине грудной клетки, правой лопатке в такой же степени характерна для заболеваний желчного пузыря, как для ишемической болезни сердца характерны боли за грудиной и в левой руке. Важно выяснить непосредственную, провоцирующую причину возникновения болевого синдрома. Приступ холецистита чаще всего связывают со злоупотреблением жирной пищей и другими погрешностями в еде. Рецидив приступа обусловлен чаще всего стрессовой ситуацией, нервным напряжением, психической травмой. У лиц же, страдающих желчнокаменной болезнью, перихолециститом, приступ чаще возникает в связи с физическим напряжением, верховой ездой, ездой на велосипеде, на машине по ухабистым дорогам.
Преходящая желтуха, развивающаяся после приступа, характерна для желчнокаменной болезни, но может быть и при гипермоторной дискинезии. В ряде случаев при нарушении оттока желчи больные отмечают появление обесцвеченного кала (бело-серого цвета) в течение 1-2 дней.
При неосложненной желчнокаменной болезни приступ боли начинается внезапно и так же внезапно прекращается, больной уже на следующий день чувствует себя вполне удовлетворительно.
Чаще хронические заболевания желчевыводящих путей протекают с так называемыми малыми симптомами - общим недомоганием, субфебрилитетом, невыраженными диспептическими явлениями, болями или неприятными ощущениями со стороны сердца. Такие больные длительно, но безуспешно посещают врачей различных специальностей, которые иногда ошибочно диагностируют ревматизм, тиреотоксикоз, нейроциркуляторную дистонию, язвенную болезнь, гастрит, невралгии и т.д., в то время как причина всех этих симптомов заключена в латентно протекающем холецистите, дискинезии или холелитиазе. Может быть и наоборот, больной лечится от разных заболеваний желчного пузыря, на самом деле истинной причиной является язвенная болезнь двенадцатиперстной кишки.
У лиц пожилого и старческого возраста встречается безболевое течение холецистита, которое связано с изменением порога болевой чувствительности, ареактивности организма в старческом возрасте.
У больных с хроническими заболеваниями желчевыводящих путей в процесс может вовлекаться желудок, при этом часто отмечается отрыжка, горький вкус во рту, изжога, тошнота, анацидность. Возможны нарушения стула (поносы, запоры). Все эти нарушения отражаются на состоянии ЦНС, больные становятся нервными, раздражительными, страдают бессонницей. И, наоборот, у лиц, страдающих хроническими заболеваниями внутренних органов, могут развиваться дискинезии желчного пузыря.
Гипотоническая (атоническая) дискинезия обычно характеризуется слабыми, тупыми болями (чувство тяжести) в правом подреберье. Боли, как правило, сопровождаются тошнотой при приеме пищи, неприятным привкусом во рту, плохой переносимостью запахов пищи.
