Cиновит
Синовиты - воспалительный процесс в синовиальной оболочке, сопровождающийся скоплением жидкости в полости сустава или в оболочке сухожилия. Чаще страдает коленный сустав, реже голеностопный, локтевой, лучезапястный. Из сухожилий чаще страдает оболочка длинной головки бицепса плеча и сгибатель пальцев стопы. Как правило, локализация процесса односторонняя, одновременное поражение нескольких суставов и сухожилий наблюдается редко.
По характеру течения синовиты делятся на:
Острый синовит - характеризуется отеком и утолщением синовиальной оболочки, выпот – прозрачная или полупрозрачная жидкость;
Хронический синовит - проявляется разрастанием ворсинок оболочки, утолщением и уплотнением её, отложением фибрина, появлением свободных «рисовых телец», перемещающихся в суставной жидкости.
Классификация по причине возникновения:
- Асептический синовит. В полости сустава микроорганизмы отсутствуют, воспаление носит реактивный характер. Причиной может быть травма (внутрисуставные переломы, повреждения менисков, связок, хондромные тела), нарушение обмена веществ, гемофилия.
- Инфекционный синовит. В полости сустава находятся патогенные микроорганизмы (прямое попадание при ранении сустава, лимфогенное- при рядом расположенных гнойных ранах, гематогенное- при выраженном гнойном процессе в организме.
- Специфический инфекционный синовит. Вызывается возбудителями специфических инфекций (туберкулезная палочка- при туберкулезе, бледная трепонема- при сифилисе, хламидия- при синдроме Рейтера).
- Специфический неинфекционный синовит. Чаще бывает при подагре или ревматоидном артрите.
Клинически синовит проявляется жалобами на чувство распирания, болями в суставе, местно - увеличением сустава в объёме, ограничением движений, умеренной болезненностью движений.
Гнойный синовит сопровождается общими признаками (повышением температуры, ознобами, выраженным болевым синдромом. Местно добавляется большой отек, краснота, контрактура сустава, увеличением рядом расположенных лимфатических узлов.
Длительно существующий асептический синовит приводит к разболтанности сустава. Если не лечится инфекционный синовит, процесс распространяется на весь сустав и мягкие ткани.
Диагноз синовита основывается на клинике, диагностической пункции и других исследованиях.
Особую роль играет УЗИ сустава, которое помогает понять конфигурацию скопления жидкости, характер жидкости, её количество. В ряде случаев пункция проводится под контролем УЗИ.
МРТ сустава позволяет изучить анатомию сустава, возможные механические повреждения (причина синовита), увидеть скопление жидкости.
Клинический анализ крови меняется при инфекционном синовите (увеличение СОЭ, повышенное количество лейкоцитов). Биохимический анализ крови важен при таких причинах синовита, как подагра (повышенный уровень мочевой кислоты) и ревматоидном артрите (появление и рост СРБ, РФ, АСЛО).
Информативной диагностикой является исследование жидкости. При остром асептическом синовите в пунктате большое количество белка, уменьшается вязкость. При гнойном синовите при пункции эвакуируется гной, который исследуется на наличие патогенных микроорганизмов и чувствительность их к антибактермальным средствам. Это даёт возможность подобрать эффективные антибиотики для лечения.
Лечение синовита.
Острый синовит неясной этиологии и синовит с большим скоплением выпота подлежит стационарному лечению. Травматический синовит лечится в травматологическом отделении, гнойный- в хирургическом отделении, остальные- в профильном отделении по основному заболеванию (гематологическом, ревматологическом, эндокринологическом).
Основной метод лечения- лечебная пункция (она и диагностическая). После неё - тугое бинтование сустава или применение ортеза. Назначается также курс НПВС (ибупрофен, диклофенак, нимулид, мовалис, аркоксиа и др.). Физиолечение включает магнитотерапию, УВЧ, фонофорез с гидрокортизоном. При гнойном синовите упор делается на антибиотикотерапию с учетом чувствительности высеенного микроорганизма, как общую, так и местную пункционную.
При стойком хроническом синовите с гипертрофией синовии производится хирургическое лечение - синовэктомия (возможна открыта и артроскопическая).
Данное лечение не будет полным, если не будет устранена основная причина синовита. Механические проблемы решаются путем лечебной артроскопии. При подагре необходима диета с ограничением белка, применение препаратов для уменьшения уровня мочевой кислоты. Базовая терапия ревматоидного артрита включает методжект, арава. Синдром Рейтера требует длительного лечения урологом.
«ПАТЕРО КЛИНИК» располагает эффективной диагностической базой при данной патологии: УЗИ-аппаратура экспертного класса, МРТ-диагностика с высокой степенью разрешения, собственной лабораторной диагностикой. При необходимости пункция коллектора жидкости проводится под УЗИ-контролем. По основному заболеванию, вызвавшему синовит, пациент будет консультирован профильным специалистом «ПАТЕРОКЛИНИК», при его отсутствии или необходимости оперативного лечения будут даны контакты Федеральных Центров.
Синовиальная жидкость: состав, источник, значение
Синовиальной называют густую прозрачную, чуть желтоватую жидкость, наполняющую полость сустава. По составу она похожа на плазму, но содержит гликан и белки, образующие с ним устойчивые комплексы. Благодаря этим «компонентам», вязкости и эластичности синовия отлично справляется с ролью внутрисуставной смазки.
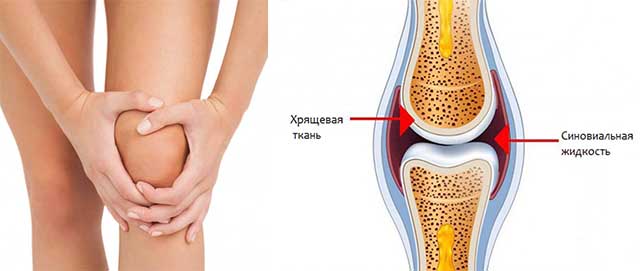
Особенности синовиальной жидкости
Для синовиальной жидкости характерен высокий уровень pH – 7,74. Она очень чувствительна к любым изменениям, приводящим к колебаниям кислотно-щелочного баланса, и его сдвигам в кислую сторону. Поступающие с пищей вещества вызывают изменение состава не только синовии, но также слюны и крови с уровнем pH 7,0- 7,5 и 7,35-7,45 соответственно.
Основные компоненты синовиальной жидкости:
- Плазма – она представляет собой жидкостную основу синовии.
- Гиалурон – этот полисахарид вырабатывается самой синовиальной оболочкой и обеспечивает нужную вязкость суставной смазки; образованная из него гиалуроновая кислота «удерживает» синовию в пределах суставной сумки - выполняет барьерную функцию.
- Холестерин – протеин, обеспечивающий тягучесть смазки и отвечающий за отсутствие трения. Он образует защитную пленку, препятствующую истиранию суставов.
За оптимальный кислотно-щелочной баланс «отвечают» соли натрия, магния, калия, лития. При его сдвиге эти щелочные металлы нейтрализуют повышенную кислотность, но для этого они должны регулярно поступать в организм с пищей. Их переизбыток исключен. Во-первых, их содержание в пище не высоко. Во-вторых, в организме они превращаются в нейтральные соли, избыток которых выводится почками и выходит с потом.
Обеспечить достаточное содержание солей вышеперечисленных минералов в пище очень сложно. Современные агротехнологии предусматривают обязательное окисление почв сельхозназначения за счет применения высокоинтенсивных удобрений. Выросшие на обедненных почвах фрукты, овощи, злаки не обладают эталонным минеральным составом.
Например, традиционно богатая калием фасоль, чечевица, горчица, картофель не содержит уже того количества минерала, к которому мы привыкли. Восполнить его недостаток позволяет только включение в рацион специальных витаминно-минеральных комплексов. Их прием наряду с рациональным питанием обеспечивает нормальный кислотно-щелочной баланс всех жидких сред организма.
Как «работает» синовиальная жидкость?
При малейшей нагрузке на сустав его полость наполняется смазкой, поступающей из глубоких слоев хрящевой ткани. При ее достаточном количестве и высоком качестве движение происходит легко и без неприятных симптомов. Как только движение прекращается (нагрузка устраняется), синовиальная жидкость всасывается назад в хрящевую ткань. То есть, сустав не пребывает постоянно в смазке – она выделяется только в активный период.
Основные функции синовиальной жидкости:
- Устранение трения – подвижные части суставов не травмируются;
- Обеспечение легкости движения – каждый элемент движется «как по маслу»;
- Обменная функция. Она заключается в насыщении тканей питательными веществами и выводе из них мертвых клеток.
С возрастом эффективность каждой функции снижается. Свою роль играют хронические и инфекционные заболевания. Их возбудители и принимаемые для их нейтрализации лекарственные препараты существенно меняют состав жидких сред организма, в том числе синовиальной жидкости.
Как влияет изменение pH на синовию?
Как только уровень кислотности повышается, качество суставной смазки ухудшатся. Недостаточно «смазанные» суставы испытывают излишнее трение, что приводит к травмам, а при постоянном недостатке смазки или ее низком качестве даже к деформации. Причем значение имеет не столько количество синовии, сколько ее качество. При том же объеме, но повышенной кислотности качество смазки снижается ровно также, как при ее недостаточной выработке.
Снижение качества проявляется следующими признаками:
- Щелчки при сгибании и разгибании суставов;
- Характерный скрип при движении;
- Болевые ощущения;
- Напряжение в суставной области;
- Скованность и ограничение подвижности.
На работе суставов отражается, как количество, так и качество смазки. Особенно отчетливо это заметно в функционировании коленных, локтевых и голеностопных суставов, на долю которых приходится максимальная нагрузка.
Как восстановить качество синовии?
Избыток смазки не менее вреден, чем недостаток. При определении причины проблем с суставами врач обязательно назначает обследование, позволяющее определить объем выработки и состав синовиальной жидкости.
Причины недостаточного или чрезмерного количества
Излишки синовиальной жидкости обычно накапливается в коленном суставе, но не редки случаи ее отложения в голеностопе и локте, что доставляет массу неудобств и болезненных ощущений.
- Обезвоживание или наоборот задержка жидкости в организме;
- Нарушение водно-солевого и кислотно-щелочного баланса;
- Снижение иммунитета;
- Регулярные и чрезмерные физические нагрузки.
Правильное определение причины и ее устранение позволяет быстро восстановить нормальную выработку суставной смазки.
Стабилизация качества
Низкое качество синовиальной жидкости в суставах определяют по результатам исследования, для которого берут образец посредством пункции. При дисбалансе гиалурона, холестерина, протеинов и белков единственным способом восстановить качество смазки – это восполнить нехватку или устранить избыток одного из компонентов. Для этого увеличивают потребление продуктов, способствующих правильной выработке гиалурона и холестерина. Но, одного изменения рациона мало.
Роль хондопроекторов в восстановлении качества синовии
Для восстановления качества и количества синовиальной жидкости в суставах назначают препараты с хондопротекторным действием. Оно направлено на нормализацию выработки синовиальной жидкости в коленном, голеностопном и других суставах. Выраженную эффективность уверенно демонстрирует препарат Артракам. Его основу составляет глюкозамин, усиливающий выработку собственного гиалурона и коллагена, а также стабилизирующий секрецию холестерина. Результатом его применения становится нормализация объема синовии, ее качества и, как следствие снятие отеков и болей.
Синовиальная жидкость: как увеличить выработку
Синовия – эластичная неньютоновская жидкость, которой принадлежит важная роль в поддержании множественных функций организма. Синовиальная жидкость (СЖ) выполняет амортизацию, защищая суставные хрящи от излишних нагрузок. Благодаря ей суставы подвергаются наименьшему коэффициенту трения. Замена патологической СЖ ее аналогами искусственного происхождения в современной ортопедии относится к базовым подходам терапевтической коррекции болезней суставов.

Трудности исследования синовиальной жидкости
Возможно, суставная жидкость в настоящее время была бы более тщательно изучена, но образцы этого материала сложно добывать. Поскольку материал для исследования берут вследствие пункции, ученые утверждают, что получить СЖ путем прокола здоровых коленных суставов сложно. Во-первых, жидкости мало, во-вторых, сложность добавляет особенность ее консистенции – она вязкая.
Недостаточная изученность состава и свойств СЖ объясняется повышенной болезненностью процедуры, из-за которой многие люди отказываются проходить этот вид исследования.
Манипуляция проводится без предварительного обезболивания. Целесообразность такого решения объясняется тем, что атомы новокаина (именно он чаще всего применяется для местной анестезии) разрушают хроматин клеточных ядер.
Несмотря на отсутствие обезболивания, пункция проводится строго в условиях асептики.
Также СЖ берут в патологоанатомическом отделении. Однако в первые минуты после смерти человека содержимое его суставов подлежит стремительному обезвоживанию. Результаты исследования СЖ, взятой различными методиками, отличаются.
На основании изучения состава синовии удается выявить заболевания, однако уже на 2 стадии (чаще). Поскольку на 1 стадии явных жалоб на недостаточную двигательную способность суставов у пациента не возникает. Метаболические сдвиги минерального обмена указывают не только на наличие, но и на активное прогрессирование дегенеративно-воспалительных процессов внутри суставов. Остеохондроз развивается на фоне образования кристаллов в синовии.
Сразу после пункции, визуализируя состояние полученной жидкости, можно предварительно оценить, какой процесс проходит внутри суставов. Имеет значение цвет, наличие примесей и степень прозрачности СЖ. Среда бывает мутная, желтоватого цвета, что напрямую свидетельствует о воспалительном процессе.

Во внутрисуставной жидкости содержится 25% гиалуроновой кислоты. 8 из 10 проведенных лабораторных исследований образцов синовии указали на то, что процессы деструктивного характера становятся причиной нарастания активности протеолитических ферментов и гликозаминогликангидролазы. Одновременно с этим сокращается уровень полимерности, а объем гиалуроновой кислоты снижается.
Указанные патологические явления говорят о реакции СЖ на полученное повреждение сустава и начавшееся воспаление. При воспалительном процессе повышается концентрация белков не только в крови, но и в синовии. Именно увеличение количества белых телец говорит об указанных выше изменениях. Пункция и последующий забор СЖ для исследования поможет своевременно выявить в суставе воспаление.
Проведенные учеными многократные исследования позволили понять, что для клинической практики самым информативным является установление данных по содержанию в синовии общего белка и уроновых кислот.
Взаимосвязь состава синовии и внутрисуставной патологии
Важная роль отводится изучению СЖ для выявления и дифференциации патологий строения и состояния суставов. Эта биологическая среда является органо-специфичным компонентом каждого сустава. Она передает изменения, охватившие сустав, все внутрисуставные реакции.
Качественный состав этой биологической среды изменяется в зависимости от:
- вида внутрисуставной патологии;
- стадии ее развития;
- уровня привычной двигательной активности человека;
- характера и объема принимаемых лекарственных препаратов.
Главные показатели синовии, изменения которых происходят в зависимости от перечисленных факторов, отражены в таблице.
Сравнительная характеристика состава синовиальной жидкости при разных суставных патологиях
В исследовании приняли участие 16 человек.
| Критерий оценки | Синовиальная жидкость больных с пателлофеморальным артрозом средней стадии | Синовиальная жидкость пациентов, страдающих двухсторонним гонартрозом начальной стадии |
| Количество общих липидов | При норме 0,70 ± 0,08 г/л составляет 2,73 ± 0,45 г/л | Составляет 1,66 ± 0,21 г/л |
| Концентрация общего белка | При норме 18,21 ± 4,03 г/л составляет 34,96 ± 1,56 г/л | Составляет 27,51 ± 0,53 г/л |
| Холестерин | При норме 0,46 ± 0,12 ммоль/л составляет 4,37 ± 2,50 ммоль/л | Составляет 1,30 ± 0,07 ммоль/л |
| Триглицериды | При норме 0,87 ± 0,20 ммоль/л составляет 0,31 ± 0,06 ммоль/л | Составляет 0,21 ± 0,03 ммоль/л |

Результаты проведенного исследования отражают характер изменений липидного и белкового спектров, показатели пероксидации и уроновых кислот у лиц, страдающих пателлофеморальным артрозом и гонартрозом. Изменения обусловлены различием клинических стадий развития патологии.
Проведенный эксперимент указывает на значительный дисбаланс прооксидантных и антиоксидантных процессов в суставной жидкости, развитие окислительного стресса. Его интенсивность предопределяется степенью тяжести дегенеративно-воспалительного процесса, но не зависит от его первопричины. Концентрация липидов синовиальной жидкости влияет на приобретение ею различных консистенций под действием температур. Доказано, что липиды и триглицериды суставной жидкости влияют на ее физико-химические свойства.
Установлено, что составляющие внутрисуставную жидкость вещества влияют на микрорельеф хряща, предопределяют направление скольжения суставных поверхностей, снижая коэффициент трения в суставе.
Функции синовиальной жидкости и ее изменение при воспалении сустава
"Врачи скрывают правду!"
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Синовия выполняет несколько физиологических функций: метаболическую (обменную), барьерную (защитную) и протекторную (биомеханическую). Нарушение хотя бы одной из них приводит к изменению состояния хряща. Он становится более уязвимым, а обеспечение некорректной нагрузки на эту анатомическую структуру может привести к повреждению или деформации.

Состояние и количество синовиальной жидкости позволяет визуализировать воспаление сустава на разных этапах его развития. Остеоартроз предполагает деструктивное изменение хряща. В результате патологии хрящевой матрикс теряет триаду окисленных мукополисахаридов. Они представлены гиалуроновой кислотой, хондроитинсульфатом, кератансульфатом. Спустя 3-4 месяца сустав частично теряет амортизационные свойства, эластичность и упругость.
По мере развития заболевания нефизиологическим образом перераспределяется физическая нагрузка. Из-за деструктивного поражения хряща давление возрастает на костную ткань, а в ее структуре могут возникнуть трабекулярные микротрещины или микропереломы.

Полость сустава.
Если ранее вы перенесли повреждения суставов или лечили воспаления этих структур, нужно сообщить об этом врачу на консультации.
Сосудистая сеть по физиологическим принципам питает кость, поэтому ее повреждение становится причиной внутрикостной гипертензии, на фоне которой нарастает очаговая гипоксия и ишемия кости. Частично теряя биомеханические способности хряща и одновременно испытывая резкий перепад нагрузки на субхондральную кость, в организме происходит уплотнение, склеротические изменения с последующим формированием остеофитов.
Патогенетическим механизмом считаются следующие аспекты:
- факт смещения динамического равновесия биосинтетической активности хондроцитов;
- развитие процесса деградации составляющих хрящ веществ;
- воздействие вредоносных факторов экзогенного и эндогенного типа.
Все большее значение придается медиаторам воспаления, обнаруживаемым при изучении состояния хряща, синовиальной оболочки и состава синовиальной жидкости.
Влияние препаратов на состояние синовиальной жидкости
Препарат Хондроитина Сульфат назначают для нормализации состояния хрящевой ткани.
Лекарственному средству присущи следующие особенности:
- характеризуется высокими адсорбционными свойствами при приеме внутрь;
- отличается высокой клинической эффективностью;
- практически не оказывает побочных эффектов;
- на 70% выводится печенью и на 25% выделяется с желчью;
- не оказывает пагубного воздействия на состояние печеночной паренхимы;
- лекарственное средство безопасно для состояния и функциональной деятельности сердечного миокарда.
Препарат обеспечивает высокое анальгезирующее, противовоспалительное воздействие, нормализует двигательную способность суставов. Участвует в структуризации главного компонента хрящевой и костной тканей.
Синовиальная жидкость в здоровом суставе человека содержит моноциты, лимфоциты, нейтрофилы, синовиальные клетки, макрофаги синовиального происхождения. Доказано существование прямой взаимосвязи между количеством составляющих компонентов синовии, степенью ее вязкости, содержанием в ней фагоцитов. Клеточный состав внутрисуставной среды, количество расхода клетками кислорода – определенные критерии функциональной способности сустава, как органа.
Хондроитина сульфат структурирует измененную синовиальную жидкость, стабилизируя и нормализуя в ней метаболические процессы. Одновременно с этим происходит и опосредованное подавление уровня активности гиалуронидазы. На это указывает выявленное спонтанное сокращение активности лизосомальных гидролаз во внутрисуставной жидкости пациентов на фоне их лечения Хондроитин сульфатом. Именно целенаправленное воздействие этого препарата на рассматриваемую биологическую среду служит причиной назначения данного лекарственного средства в терапии пациентов с артритом.
Как увеличить количество внутрисуставной жидкости?
Пациенты, не зная, как увеличить количество синовиальной жидкости, стремятся реализовать методы народной медицины. Они полагают, что компенсировать недостающую часть СЖ помогут отвары и фиточай. Но лекарственные растения не восстанавливают объем, не улучшают качество синовии. Они всего лишь создают благоприятные условия для ускорения ее выработки синовиальной оболочкой, задерживают воспалительный процесс, улучшают подпитку хрящей.
В этом плане помогут лопух и сабельник. Они обладают такими качествами:
- Оказывают противовоспалительное действие.
- Обеспечивают анальгезирующий эффект.
- Участвуют в эвакуации чрезмерного количества соли.
- Помогают формированию хрящевой ткани.
Но даже перечисленные положительные качества растений не должны послужить основанием для самолечения. Планируя реализовать метод народной медицины, нужно получить одобрение лечащего врача.
Существуют методики, одобренные официальной медициной:
- Одним из вариантов, как увеличить выработку синовиальной жидкости, является коррекция питания. Рекомендуется пересмотреть свой рацион в пользу натурального меда и соков (домашнего изготовления). Это хорошие источники органических сахаров, а потому дефицита СЖ не возникнет.
- Применение Хондроитина сульфата обязательно для тех, кто планирует восстановление суставной жидкости по количеству и качеству. Компонент участвует в тканеобразовании хряща, активно стимулирует выработку гиалуроновой кислоты. Преимущество средства — в способности сохранять губчатый микрорельеф хряща, дополнительно обеспечивая его упругость, гибкость.
- Применение «кармолитской воды» (Кармолис Жидкость). Средство изготовлено монахами для лечения суставов, дефицита СЖ. В составе раствора присутствуют эфирные масла. Эффективность препарата доказана еще 5 столетий назад. Кармолис способствует активной стимуляции выработки гликозаминогликанов, восстанавливает ткани, охваченные воспалительным процессом.
- Медвежий жир. Добыть этот продукт сложно. Но его качество и свойства полностью оправдают затраченное время, усилия и средства. Употребление продукта увеличивает концентрацию хондроитина в СЖ, улучшает ее качество, предупреждает повышение вязкости этой биологической среды.
Перечислены основные варианты повышения выработки суставного экссудата. Если реализовывать указанные способы по системе, утвержденной специалистом, проблем с суставами удастся избежать. Важно полностью пройти лечебный курс, не прерывая его при появлении первых признаков улучшения здоровья.
Заключение
Артроцентез относится к инвазивным процедурам, его травматичность для суставной среды неоспорима. Однако если избежать манипуляции невозможно, необходимо исследовать полученную синовию для диагностических целей исключительно с использованием информативных методик. Синовиальная жидкость — важная биологическая среда и неотъемлемый компонент суставов, без которого полноценная двигательная активность была бы невозможна.
Если инвазивность исследования синовии менее приоритетна, чем необходимость быстро выявить внутрисуставную патологию, прогноз относительно выздоровления благоприятный, поскольку анализ содержимого синовии позволяет понять действительную клиническую картину, назначить и начать лечение.
Что такое суставная жидкость у человека

Синовит — это воспаление синовиальной оболочки, выстилающей изнутри полость сустава. Она вырабатывает липкую прозрачную жидкость, значение которой трудно переоценить. Во-первых, эта жидкость питает хрящевую ткань входящих в сустав костей, а во-вторых — выполняет роль смазки, позволяя трущимся хрящевым поверхностям костей скользить при выполнении движения. В случае воспаления в синовиальной оболочке увеличивается выработка жидкости, что затрудняет функцию сустава. В зависимости от причины болезни жидкость может иметь также гнойный или геморрагический (с примесью крови) характер. Наряду с накоплением ее в суставной полости появляется боль и развивается отек.
Среди причин, приводящих к развитию синовита, следует в первую очередь отметить травмы — ушибы, растяжения, разрывы капсулы (соединительной оболочки сустава) и связок, внутрисуставные переломы, а также наследственность. Кроме того, воспаление синовиальной оболочки может быть вызвано инфекцией. Так, болезнетворные микроорганизмы попадают в сустав с током крови из острых и хронических очагов воспаления в организме, особенно у людей с ослабленной иммунной системой. Кстати, среди факторов риска различные заболевания, например туберкулез, кишечные инфекции. К списку причин следует добавить такое хроническое заболевание суставов, как деформирующий артроз, и, конечно, ревматизм, поскольку синовит — обязательный компонент ревматического поражения организма.
Синовит — довольно распространенный недуг, который встречается у взрослых и детей в разных возрастных группах. Согласно статистике, при этом заболевании примерно в 65-70% случаев страдают коленный сустав и значительно реже плечевой, голеностопный, тазобедренный.
Симптомы воспаления синовиальной оболочки:
боль, усиливающаяся при движении;
отек, при котором сустав может опухать, как шар, и быть горячим на ощупь;
наличие избыточного количества неполноценной внутрисуставной жидкости;
повышение температуры тела;
ограничение подвижности пораженного сустава.
Различают острый и хронический синовит.
Первый из них наиболее распространенный, возникает он нередко внезапно и при своевременном лечении проходит примерно через три недели.
Хронический процесс — результат затяжного течения острого и протекает с частыми обострениями. При осложнении острого воспаления в результате попадания в синовиальную оболочку инфекции развивается гнойный синовит, который проявляется ухудшением общего состояния и усугублением местных симптомов.
Диагностика заболевания — рентгеновское и ультразвуковое исследования, компьютерная и магнитно-резонансная томография. При необходимости пациенту делают пункцию с целью извлечения и последующего исследования синовиальной жидкости.
Следует подчеркнуть, что самолечение, к которому прибегают некоторые больные, может лишь усугубить болезнь и привести в дальнейшем к серьезным осложнениям. К ним, в частности, относятся снижение подвижности сустава, возникновение в нем гнойного процесса, который может распространиться в организме и вызвать сепсис (заражение крови). Чтобы предупредить развитие осложнений, необходимо при появлении первых же симптомов заболевания обратиться к врачу-травматологу.
Основываясь на результатах диагностических исследований, он поставит точный диагноз и назначит соответствующее лечение.
Обычно оно консервативное и заключается в применении противовоспалительных препаратов, а при необходимости и гормональных лекарств. На пораженный сустав на одну-две недели накладывается гипсовый лонгет для ограничения подвижности. Когда воспалительный процесс стихает, пациенту показаны физиотерапевтические процедуры и лечебная физкультура. Продолжительность лечения при остром синовите и обострении хронического процесса составляет три-четыре недели. А полноценное восстановление пораженного сустава происходит не раньше, чем через два-три месяца. Но в тяжелых случаях прибегают к хирургическому вмешательству.
Профилактика синовита — это прежде всего здоровый образ жизни, рациональное питание и занятия физкультурой и спортом, но без чрезмерных нагрузок на суставы. Кроме того, необходимо контролировать вес тела, так как его превышение негативно сказывается на состоянии опорно-двигательного аппарата, а это чревато различными недугами. Наконец, очень важно своевременно лечить инфекционные заболевания и выполнять рекомендации врача по укреплению иммунитета
Синовит — воспаление оболочки суставной ткани. Характеризуется отсутствием боли на первых этапах развития, что приводит к поздней диагностике болезни. Подразумевает накопление жидкости в синовиальной оболочке, пораженный сустав увеличивается. Заболевание требует консультации терапевта.

Симптоматика зависит от области поражения:
- воспалительный процесс в локтевом суставе чаще возникает на фоне травмы. Сопровождается постоянным дискомфортом, который усиливается при физических нагрузках. Возможен спазм близлежащих мышечных тканей;
- синовит плеча характеризуется отёчностью и ограниченностью движений, у больного повышается местная температура тела;
- поражение кисти или запястья верхней конечности характеризуется отсутствием болезненных ощущений, по утрам возможна скованность движений. При отсутствии лечения суставная ткань блокируется;
- синовит тазобедренных суставов подразумевает болезненные ощущения при ходьбе, возникновение отёков, ограниченность движений. Дискомфорт развивается в колене, отдает в область бедра. Возможна хромота;
- поражение голеностопа сопровождается отёчностью, покраснением кожных покровов. Болезненные ощущения прогрессируют при ходьбе. У пациента врачи отмечают быструю утомляемость;
- синовит коленного сустава сопровождается повышением общей температуры, хронической усталостью, ознобом. Коленная чашка проваливается при надавливании. При развитии хронической формы пораженная область становится плотнее, отекает;
- воспалительный процесс стопы, подразумевает поражение плюснефалангового сустава на большом пальце нижней конечности. Характеризуется отёчностью, покраснением кожи, болью при ходьбе.
Врачи выделяют несколько факторов, провоцирующих воспаление синовиальной оболочки:
- физические повреждения, чаще посттравматический характер воспаления диагностируют у спортсменов. Опасность заключается в схожести симптомов с простым ушибом, из-за чего врачи поздно начинают лечить синовит;
- инфекционное поражение, при попадании возбудителя в суставную полость начинается воспаление. Оболочка — барьер, защищающий сустав от болезнетворных микроорганизмов. При нарушении её целостности прогрессирует воспаление. Возбудителем может выступать туберкулёзная палочка, стафилококки и стрептококки;
- другое заболевание, например синовит прогрессирует при подагрическом артрите. Также воспаление развивается при нарушении свертываемости крови, например при гемофилии;
- аллергия, воспаление развивается при реакции организма на раздражитель. Спровоцировать возникновение заболевания может пыль, продукты питания и другие аллергены;
- нестабильность суставной ткани, чаще развивается после физического повреждения;
- избыточная масса тела, объясняется интенсивной нагрузкой на костные ткани, что приводит к повреждению сухожилий и связок;
- частые стрессовые ситуации;
- злоупотребление алкоголем, курение;
- употребление наркотических препаратов;
- недостаточная концентрация витаминов в организме.
Врачи выделяют 4 этапа прогрессирования воспаления:
- Утолщение синовиальной оболочки, ворсинчатая ткань не разрастается;
- Вторая стадия характеризуется формированием ворсин, их разрастанием. Синовия становится толще;
- Третий этап подразумевает застилание ворсинами боковых участков суставной ткани.
- На заключительном этапе ворсинчатая ткань покрывает сустав полностью.
Врачи выделяют следующие виды синовита:
Признаки воспаления развиваются в течение 3 часов, характеризуется скоплением большого количества выпота в синовиальной оболочке. Дискомфорт возникает во время прощупывания пораженной области. Подразумевает увеличение местной температуры, хроническую усталость.
Характеризуется скованностью движений. При отсутствии лечения развивается артроз суставных тканей.
Для постановки диагноза врач собирает анамнез, изучает симптоматику. Больному назначают рентгенографию пораженной области для определения количества синовиальной жидкости в суставной ткани. Ультразвуковое исследование применяют для определения причины развития воспаления и стадии болезни. Пункция суставов используется для обнаружения гнойного синовита, болезнетворных микроорганизмов. В сети клиник ЦМРТ используют следующие методы диагностики:
При появлении симптомов синовита обратитесь к ортопеду. После обследования и сбора симптомов врач может выдать направление к гематологу, эндокринологу или другому специалисту.
Курс лечения определяется врачом в зависимости от стадии и формы заболевания. Пациенту назначают пункцию сустава, подразумевает удаление лишней жидкости и гноя из сустава. Лекарства помогают избавиться от боли, скованности движений и другой симптоматики. В комплексе с препаратами применяют физиотерапевтические процедуры, массаж. Вылечить заболевание помогают народные рецепты. В сети клиник ЦМРТ используют следующие методы терапии:
При отсутствии своевременной помощи увеличивается вероятность прогрессирования следующих осложнений:
- артрит гнойного характера, развивается при поражении фиброзной капсулы сустава;
- артроз деформирующего характера, подразумевает воспаление гиалинового хряща;
- панартрит, прогрессирует при распространении гнойного воспалительного процесса на связки и кости;
- полное обездвиживание суставной ткани, инвалидность;
- периартрит — распространение воспалительного процесса на окружающие ткани;
- водянка, подразумевает накопление большого объёма жидкости в суставной ткани;
- ослабление связочного аппарата, частые вывихи;
- сепсис, подразумевает распространение инфекционного возбудителя в кровеносную систему;
- потеря пораженной верхней или нижней конечности;
- киста Бейкера.
Избежать осложнений и предотвратить возникновение синовита удастся, соблюдая следующие рекомендации:
- избегать физических повреждений;
- своевременно заниматься лечением инфекций;
- отказаться от употребления алкогольных напитков;
- раз в 6 месяцев пропивать витаминный курс;
- избегать стрессовых ситуаций;
- раз в год проходить профилактический осмотр;
- при обнаружении признаков воспалительного процесса синовиальной оболочки обратиться к врачу.
Специалисты ЦМРТ более 15 лет специализируются на диагностике и лечении заболеваний суставов. Читайте подробнее на странице Лечение суставов.

Коленный сустав окружен плотной соединительнотканной капсулой (сумкой), которая, не ограничивая движения, обеспечивает целостность сочленения. Сумка с внутренней стороны покрыта синовиальной оболочкой, вырабатывающей жидкость, которая служит для уменьшения трения и улучшает амортизацию при движении. Синовит коленного сустава — это воспаление синовиальной оболочки, характеризующееся накоплением экссудата в суставной сумке.
Синовит коленного сустава не является самостоятельным заболеванием — это последствие других патологических процессов (болезней, травматических повреждений), протекающих в организме.
Причины развития синовита делят на две группы: инфекционные и неинфекционные (асептические).
- Реактивный синовит коленного сустава — это следствие незначительных, но постоянно повторяющихся закрытых травм колена, что чаще всего наблюдается у профессиональных спортсменов.
- Патологии эндокринной системы (диабет), болезни крови (гемофилия), обменные расстройства (подагра), аутоиммунные (псориаз).
- Аллергический синовит — результат воздействия неинфекционных аллергенов.
- Нейрогенные синовиты формируются на фоне неврологических болезней или сильных стрессов.
- Посттравматическое инфицирование суставной полости: кожные повреждения в области колена, нагноение гематомы.
- При проникновении патогенных микробов в сустав через кровь и лимфу из хронических очагов инфекции в организме: кариозные зубы, гнойные воспаление кожи (фурункулы, абсцессы), заболевания носоглотки.
- Специфические инфекционные синовиты: туберкулезный (возбудитель микобактерия туберкулеза), сифилитический (возбудитель бледная трепонема).
Клиническая картина синовита колена зависит от формы воспаления.
К общим симптомам синовита коленного сустава относятся:
- Увеличение размера пораженного колена
- Затрудненное движение.
- Боль в суставе слабой или средней интенсивности, усиливающаяся при движении.
- Отечность мягких тканей колена.
Неинфекционная форма синовита развивается медленно. Первый признак — это дискомфортные ощущения в области пораженного колена, которые обусловлены повышенным давлением жидкости на структуры сочленения. Постепенно присоединяются остальные симптомы.
Инфекционный синовит начинается остро с симптомами интоксикации: подъем температуры до высоких цифр, головная боль, озноб, слабость, тошнота, рвота. Местно в области колена кожа гиперемирована, горячая на ощупь, пальпация вызывает резкую боль.
Выделяют 4 стадии прогрессирования синовита:
- I — утолщение синовиальной оболочки
- II — разрастание ворсинчатой ткани.
- III — ворсины покрывают боковые поверхности капсулы.
- IV — ворсинчатая ткань полностью укрывает суставные поверхности.
Диагноз ставится на основании жалоб, данных анамнеза пациента, результатах клинического осмотра. Для уточнения диагноза с целью выбора тактики лечения применяют следующие лабораторные и аппаратные методы обследования:
- Общий и биохимический анализ крови
- Пункция суставной полости с забором синовиальной жидкости для микробиологического и цитологического анализа
- УЗИ колена. Синовит коленного сустава на УЗИ проявляется утолщением синовиальной мембраны и присутствием в полости избыточной жидкости
- МРТ коленного сустава позволяет оценить состояние тканей в полости сустава, количество скопившегося экссудата
- Артроскопия — эндоскопическая процедура, с помощью которой просматриваются все структуры сустава, что дает возможность врачу четко дифференцировать характер поражения.
- Рентгенография показана лишь после травмы колена, потому что этот метод выявляет в основном изменения костной ткани, а при синовите коленного сустава рентген признаки не выражены, а потому малоинформативны.
Если развитию заболевания предшествовала травма или имеются признаки гнойного воспаления сустава, то обращаться за медицинской помощью необходимо к врачу-травматологу. В остальных случаях при асептических воспалениях в суставе болезнью занимается ревматолог.
Тактика лечения синовита коленного сустава определяется характером заболевания.
После пункции сустава с откачиванием излишней жидкости пораженной ноге необходимо обеспечить неподвижность. С этой целью на больное колено в зависимости от вида синовита накладываются: давящая или гипсовая повязка, кинезиотейп или мягкий наколенник.
Медикаментозный курс включает антибиотики, нестероидные противовоспалительные препараты, витамины группы В.
При хронических рецидивирующих синовитах — внутрисуставные инъекции глюкокортикоидов, а также используют ингибиторы протеолитических ферментов.
Хронический синовит коленного сустава при неэффективности консервативного лечения с частыми обострениями — показание для операции по иссечению синовиальной оболочки.
После стихания острых симптомов для восстановления функции колена и профилактики развития контрактур назначается комплекс физиопроцедур:
- Электро- или фонофорез с лекарственными препаратами
- Магнитотерапия
- Ультразвуковая терапия
- Лечебная физкультура, в том числе кинезиотерапия
- Массаж
Самолечение или отсутствие адекватной терапии при синовите коленного сустава могут привести к тяжелым необратимым последствиям:
Переход острой формы заболевания в хроническую с периодическими рецидивами.
Быстрое прогрессирование деформирующего артроза с разрушением суставных хрящей может потребовать замены пораженного сустава на искусственный.
При гнойных синовитах возрастает риск развития флегмон бедра, голени или заражения крови (сепсиса).
Своевременное выявление и лечение хронических очагов инфекций в организме, которые могут спровоцировать развитие воспалительных процессов в полости коленного сустава.
Частой причиной развития синовита коленного сустава служит травмирование колена, поэтому в быту, на производстве, при занятиях спортом человеку необходимо соблюдать меры предосторожности, чтобы не допустить несчастных случаев.
В клиниках ЦМРТ безоперационное лечение патологий коленного сустава проводят, используя методики, доказавшие свою эффективность.
Комплексный подход к лечению с использованием медикаментозных и немедикаментозных методов позволяет облегчить состояние пациента уже после первых процедур.
Пункция синовиальной сумки сустава
Под термином «пункция синовии» рассматривается вариант оперативного вмешательства, в ходе которого производится прокалывание сустава пункционной иглой с целью забора суставной жидкости на исследование, устранения выпота, крови из сустава, введения в полость сустава медикаментозных инъекций (антибактериальных средств, нестероидных противовоспалительных препаратов, лекарств для возобновления хрящевой ткани).

Данный диагностический метод используется в диагностике при выявлении и лечении ревматологических, ортопедических патологий. Эта неоперативная манипуляция позволяет выяснить характер синовии в суставной полости либо установить инфекционный очаг.
Кроме того, при помощи данной манипуляции упрощается процедура лечебно-диагностических мероприятий одного или всех суставов, включая как мелкие фаланговые, так и большие коленные, плечевые и тазобедренные.
Пункция сустава также выполняется в качестве терапевтического мероприятия в случае сильных выпотов. Цель такой диагностики – купирование боли и снятие воспаления в области пораженного сустава. Не менее важна пункция сустава и при ушибах, когда необходимо предотвратить повреждение хряща и устранить воспалительный процесс.
Что такое синовиальная жидкость?
Синовия представляет собой эластичную густую консистенцию прозрачного или бледно-жёлтого оттенка, заполняющую суставную полость. Внешне представляет собой субстрат из плазмы крови, содержащий 1-2 % гиалуроновых кислот (слизистых веществ), а также капли жира, экранированные клетки суставных поверхностей и свободные фагоциты в большом количестве. При воспалении она часто накапливается в верхней части сустава, образуя так называемый выпот.
Анализируя синовиальную жидкость, можно диагностировать воспалительные заболевания суставов, а также дифференцировать различные хронические патологии. По характеру, клеточному составу, физико-химическим свойствам синовиальной жидкости, которая является защитной «смазкой» связок и хрящей, можно интерпретировать патологические изменения в суставе. Так, известно, что синовия суставов на фоне остеоартрита является более эластичной и вязкой, нежели синовия неповреждённых суставов.
Одним из признаков такой болезни как подагра является наличие в синовиальной жидкости уратов (солей мочевой кислоты). Выявление в синовии мочевой кислоты является значимым прогностическим фактором, нежели стандартный анализ крови, поскольку титр мочевой кислоты в крови при острой форме приступа может не изменяться, долго находясь в пределах нормы, а ураты в синовии легко могут быть обнаружены и в периоды между приступами. Чтобы тщательно изучить синовиальную жидкость, её отбирают на анализ методом пункции.
Как выполняется процедура?
Пункция сустава может проводиться с помощью диагностического и терапевтического проколов.

Диагностическая пункция предназначена для определения причины отёчности сустава или выпота. Она даёт информацию о том, было ли кровотечение в суставе (показатель травмы), есть ли воспаление, инфекция или отложение уратов. С помощью анализа синовиальной жидкости устанавливается характер и степень воспаления сустава.
Непосредственно перед процедурой проводится тщательное обеззараживание области кожного покрова пораженного сустава. Конкретный способ взятия пунктата определяется врачом с учётом того, какой из суставов подлежит пункцированию.
Чтобы легко и свободно можно было выполнить прокол, важно снять напряжение с сустава. Для этого используются местные инфильтрационные анестетики. Затем в пораженный сустав вставляется канюля (полая игла). Диаметр пункционной иглы подбирается в зависимости от цели – тонкие иглы предназначены для введения медикаментов, толстые – для извлечения содержимого. К верхней части канюли крепится накладной шприц, который предназначен для отсасывания скопившейся жидкости из сустава.
В некоторых случаях через полую иглу, используемую для прокола, может отсасываться жидкость, осуществляться забор тканевого материала для исследования на злокачественность, вводиться контрастное вещество или лекарство.
Для безопасного и целенаправленного перемещения пункционной иглы в нужную область большинство проколов выполняется под контролем ультразвука или компьютерной томографии. Подтверждением того, что игла для прокола точно перемещается к нужной области служат снимки, выводимые на монитор в режиме реального времени.
Пунктат, взятый подобным образом, тщательно изучается в лаборатории на предмет содержания в нём белка, злокачественных клеток, кристаллов подагры.
По окончании процедуры место прокола заклеивается стерильным пластырем либо закрывается небольшой стерильной повязкой.

Принцип проведения терапевтической пункции аналогичен диагностической, но проводится данный тип исследования в основном при сильных суставных выпотах или ушибах с целью снятия болезненности в суставе. Кровоподтёки вызывают сильную воспалительную реакцию в суставе, потому так важно своевременно выявлять их и удалять. При сильном воспалении эффект постоянного отсасывания крови из полости сустава путём повторяющихся пункций малоэффективный. Если при анализе синовии было обнаружено воспалительный процесс, врач может назначить введение кортизона непосредственно в сустав. Правильно подобранная доза лекарственного препарата способствует быстрому снижению воспаления и исчезновению боли.
Также прямое введение кортизона в сустав позволяет избежать накопления средства в организме. Важно отметить, что кортизон можно вводить в сустав только в том случае, если точно установлено отсутствие инфекционного процесса. Особенно важно это в отношении инфекции в суставе, ставшей причиной воспаления, например, при бактериальном артрите. Существует достаточно медицинских сведений, доказывающих нецелесообразность введения инъекций кортизона в сустав даже при наличии так называемого инфекционно-реактивного артрита. В любом случае окончательное решение о применении кортизона принимает врач. Иногда при тяжёлом течении инфекционно-реактивного артрита воспаление настолько сильное, что отказаться от кортизона просто невозможно.
Как подготовиться к процедуре?
Накануне проведения манипуляции пациенту рекомендуется сдать лабораторный анализ крови (общий и биохимический). Также показаны сонография и рентгеноскопия поражённого сустава.
Показания и противопоказания для диагностической процедуры
Различают две разновидности пункций – диагностические и лечебные. При помощи диагностических пункций удаётся получить информацию о содержимом больного сустава для последующего анализа. Состав пунктата может содержать гной, примесь крови, экссудат или воспалительный транссудат. Помимо этого данный тип пункции применяется с целью введения воздуха, контраста в суставную полость для облегчения проведения рентгеновской диагностики.
Показаниями к диагностической пункции могут быть состояния, которые требуют выяснения причин:
- наличия в синовии кровянистых выделений, выпота;
- развития системной красной волчанки, ревматизма, различных коллагеноз;
- прогрессирования туберкулёза;
- вероятных злокачественных процессов хрящевой ткани, кости;
- возможности / невозможности проведения эндопротезирования, артроскопии сустава, иных медицинских процедур.

Лечебные пункции используются для промывания суставов, ввода в них медикаментов, удаления из их полости аномального содержимого. Они показаны пациентам при воспалении, травматическом поражении сустава, скапливании в его полости жидкости, изменении сустава на фоне аллергической реакции, наличии системных патологий (туберкулёза, ревматизма, болезни Либмана-Сакса и др.), септическом артрите, а также накануне необходимости проведения хирургических манипуляций на суставе.
Кроме того, пункция как диагностический метод исследования может быть рекомендована пациентам с ревматическими заболеваниями, травмами суставов, подагрой, в случае быстро прогрессирующего острого, хронического воспаления в суставе, необходимости подтверждения / опровержения результатов рентгенологического исследования относительно наличия жидкости в суставе, предварительной оценки состояния поражённого сустава перед взятием на анализ синовиальной жидкости.
Что касается ограничений к проведению данной процедуры, то здесь стоит выделить относительные и абсолютные противопоказания.
- отказ пациента от диагностики;
- наличие тяжёлой формы соматической патологии, на фоне которой выполнение пункции может значительно усугубить состояние здоровья пациента;
- продолжительный приём лекарственных средств, препятствующих тромбообразованию (антиагрегантов) и свёртыванию крови (антикоагулянтов).
- выявленные инфекции (рожи, гнойничков) на участке предполагаемого прокола;
- тяжелые патологии системы свёртывания крови, такие как, например, тромбогеморрагический синдром.
Как проводится анализ биоматериала?
Оценка синовии осуществляется под микроскопом. В процессе диагностики анализируется ряд параметров, среди которых водородный показатель pH, окраска, вязкость, насыщенность, количество белка протеина, глюкозы, фермента лактатдегидрогеназы, мочевой кислоты, содержание лейкоцитов, атипичных клеток, анализ процентного соотношения бактерий (в ряде случаев назначается микробиологический тест).
На основании результатов диагностики врач даёт заключение о предстоящей дополнительной диагностике либо назначает лечение.
Расшифровка анализа

В здоровых суставах пунктат (взятая жидкость) вязкий и прозрачный. Он выполняет роль смазки суставных поверхностей, которая обеспечивает свободу движений сустава. Преобразование её оттенка, количества, консистенции свидетельствует о развитии патологического процесса.
Присутствие кровянистых прожилков указывает на травму с повреждением кости, гноя – об инфекции. Если пунктат выглядит как бесцветная жидкость (сыворотка), это свидетельствует о повреждении хряща или мениска.
Небольшая мутная область пунктата указывает на состояние ревматизма. Желтовато-мутная жидкость свидетельствует о гнойной инфекции, в то время как жидкость малинового цвета может быть признаком такого заболевания как сифилис.
Больше диагностических сведений можно получить при лабораторном исследовании образца жидкости. В ходе микроскопической диагностики можно выявить лейкоциты, ураты, характеризующие воспалительный процесс, а биохимические тесты способствуют получению информации относительно ревматоидного фактора и специфических антител к нуклеарным антигенам.
Синовит коленного сустава
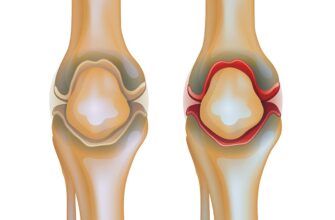
Синовит коленного сустава – воспалительный процесс синовиальной оболочки сустава, при котором увеличивается выработка синовиальной жидкости и ее накопление в окружающих тканях. Воспаление может иметь различные причины, в том числе инфекционную или бактериальную. Большинство случаев синовита выражаются болезненностью, отечностью и затруднением подвижности, а через некоторое время проходят бесследно даже при отсутствии лечения. Но существуют варианты, при которых провоцируется тяжелейший инфекционный процесс, заражение крови и инвалидизация пациента.
Причины заболевания
- Хроническое травмирование внутренней оболочки сустава поврежденным мениском или осколками хряща.
- Распространение инфекций из близкорасположенных очагов воспаления, а также из удаленных частей организма с крово- или лимфотоком.
- Врожденные или приобретенные патологии тканей и суставов.
- Аутоиммунные болезни.
- Сбои обмена веществ.
- реакции аллергического характера.
- Гормональные сбои эндокринной системы.
- гемофилия. провоцирующая частые кровоизлияния во внутрисуставную полость.
- Проблемы нервной системы.
Синовит коленных суставов у взрослых: стадии и симптомы
Течение заболевания происходит в две стадии:
- Острая. Выраженная боль, отечность и покраснение усиливаются в течение нескольких суток.
- Хроническая. Возникает при отсутствии медицинского лечения и угрожающего развития острой формы. Наблюдаются постоянная водянка и слабо выраженные боли при нагрузке.
Опасность острой формы в ее быстром, угрожающем жизни прогрессировании, переходе в гнойную форму. Симптомы, свидетельствующие о неблагоприятном течении болезни:
- увеличенный в размерах сустав, болезненность при движении;
- повышение температуры, лихорадочное состояние;
- признаки интоксикации, слабость, тошнота, рвота;
- область колена горячая, цвет изменяется от красного до насыщенно-бордового.
Простое увеличение объема сустава без боли и признаков воспаления – признак неинфекционной формы синовита. Сопутствующие симптомы:
- постепенное увеличение объема органа;
- при пальпации надколенная кость погружается и всплывает из суставной области;
- общая слабость организма.
При переходе патологии к хроническому течению, болезненные ощущения станут весьма малозаметными, практически не причиняющими неудобств, отечность заметно сократится. Остаточные признаки синовита хронической формы:
- легкое похрустывание сустава;
- частые микровывихи;
- повышенная утомляемость ног при прогулках;
- снижение амплитуды подвижности сустава.
Хронический синовит опасен тем, что при незначительности симптоматики имеют место прогрессирующие деструктивные изменения сустава и связочного аппарата. Нарастающие безболезненные патологические деструкции могут через несколько лет обернуться инвалидизацией.
Синовит коленного сустава у детей
Детский синовит – серьезное и опасное заболевание. Главная проблема связана со сложностью диагностики в этом случае. Запущенная болезнь приводит к серьезным нарушениям растущего опорно-двигательного аппарата, кроме потери подвижности создаются предпосылки для заражения крови. Самой частой причиной, приводящей к синовиту коленного сустава в детском возрасте, является высокая травматизация ребенка.
Практически всегда синовит у детей начинается острой формой с повышением температуры и интоксикацией. При квалифицированной диагностике у опытного специалиста и назначении грамотного лечения, доступно полное восстановление.
Диагностика
Проводимые диагностические мероприятия включают:
- Опрос специалиста о предъявляемых больным жалобах, описание течения болезни, симптомов, особенностей, а также сбор информации об общем состоянии здоровья пациента для комплексного анамнеза.
- Профессиональный осмотр пораженного органа, пальпация.
- Проведение лабораторных исследований крови, мочи, синовиальной жидкости.
- Аппаратные исследования: КТ, МРТ, УЗИ коленного сустава, рентгенография.
- Пункция, биопсия.
Бесплатная консультация и диагностика врача
- Мануальный терапевт
- Вертебролог
- Остеопат
- Невролог
На консультации мы проводим тщательную диагностику. По итогам консультации даем подробные рекомендации по лечению и если необходимо назначаем дополнительную диагностику.
Проведем функциональную диагностику
Выполним манипуляцию, существенно облегчающую боль
Составим индивидуальную программу лечения
Как лечить синовит коленного сустава: общие принципы
После обследования и постановки диагноза выбирается оптимальный метод терапии, который зависит от типа и стадии воспаления, а также индивидуальных особенностей здоровья пациента.
Комплексный подход включает:
- проведение пункции;
- фиксация неподвижности пострадавшего коленного сустава;
- прием лекарственных препаратов;
- физиолечение;
- методы народной медицины.
Оперативное хирургическое вмешательство показано при отсутствии результатов консервативного лечения.
Каждая форма синовита коленного сустава имеет свои особенности и тонкости лечения, требует специального подхода и детального анализа всех нюансов.
Прием медикаментов
К приему показаны исключительно средства, прописанные лечащим врачом:
- НПВП. Купируют болевой синдром, снижают выраженность воспалительного процесса;
- Противовирусные лекарства. В том случае, если проведенные анализы выявили вирусную природу возникновения заболевания;
- Антибиотики. Излечивают поражения бактериальной инфекцией;
- Антигистаминные препараты. Снимают аллергические проявления.
- Иммуностимуляторы, витаминно-минеральные комплексы, БАДы. Восстанавливают деятельность иммунитета, укрепляют организм.
Народные средства, помогающие при синовите
Для терапии диагностированного синовита коленного сустава неопасной формы, можно воспользоваться некоторыми средствами народной медицины:
- примочки на основе фитоотваров;
- растирания лечебными настойками;
- прием фиточаев или отваров трав;
- мази из жиров животного происхождения.
Любые средства используются только как дополнение к основному лечению, предписанному врачом-специалистом. Сочетание медикаментозной терапии, физио- и домашнего лечения может дать ускоренный положительный эффект.
Хирургическое лечение
Минимальным вмешательством в организм является проведение артроскопии, процедуры для уточнения состояния органа, уточнения диагноза, а также выполнения биопсии поврежденных тканей. Лечебное воздействие артроскопии заключается в снижении отечности, вследствие медикаментозной обработки внутренней полости сустава.
Полное или частичное удаление пораженной ткани проводят в ходе синовэктомии. Операция показана пациентам с опасными формами заболевания, острым непредсказуемым течением болезни, а также хроническим, часто рецидивирующим синовитом. Оперированный сустав иммобилизируют в течении недели, но передвижения возможны уже на вторые сутки после вмешательства. Реабилитация длительная.
Восстановительная реабилитация и ЛФК
Для ускорения восстановления подвижности конечности в прежнем объеме после консервативного или хирургического лечения синовита, рекомендуются занятия лечебной физкультурой. Сроки, когда к ним можно приступать, обозначает лечащий врач.
Для занятий подбирается специальный комплекс упражнений, не причиняющих боли. Целью является устранение высокой нагруженности мышц и суставов. Упражнения проводятся из статических положений лежа или сидя, воздействуют на расслабление или растяжение мышц. Регулярные занятия повышают физическую выносливость, делают сухожилия эластичными.
Положительный эффект гимнастики заключается в снижении болевых ощущений, стабилизации выработки синовиальной жидкости, расширении диапазона подвижности органа, а также создания позитивного настроя на выздоровление.
Положительный прогресс самочувствия можно закрепить пешими прогулками, а также занятиями на велотренажере или эллипсоиде.
Прогноз по течению болезни
Для благоприятного прогноза важны такие факторы как состояние организма пациента, а также своевременное эффективное лечение. Полное выздоровление с сохранением прежней двигательной активности возможно при самых легких формах поражения, а также при серозном или аллергическом варианте заболевания.
Тяжелое течение гнойной формы создает угрозу жизни, поскольку развивается септическое поражение. При самых благоприятных развитиях событий в этом случае, высока вероятность тугоподвижности или полной неподвижности пораженного органа, а также опасные осложнения на другие органы и системы организма.
Клиника доктора Длина в Москве: лечение синовита коленного сустава
Профилактика и терапия заболевания относятся к одному из ключевых направлений деятельности лечебного учреждения. Пациентам доступен полный курс терапии от профильной диагностики, выявления причин, устранения болевых проявлений, до ликвидации причин, вызвавших боль. Наши специалисты проходили профильную подготовку и специализацию в ведущих мировых клиниках, имеют огромный положительный опыт работы в данном направлении.
- международный уровень терапии с использованием последних инновационных разработок;
- современное диагностическое, лабораторное и лечебное оборудование;
- совместная работа группы опытных специалистов в области синовита;
- быстрое купирование болевого синдрома;
- комфортная уютная обстановка и внимательный персонал.
Звоните и регистрируйтесь на бесплатный первичный врачебный прием!
Главный врач мануальный терапевт, остеопат, вертеброневролог
Опыт работы 18 лет В нашей клинике мы с успехом применяем широкий спектр методик, включающий в себя как традиционные, так и новейшие методы лечения. Наши специалисты владеют разнообразными техниками: кранио-сакральная терапия, постизометрическая релаксация, палсинг, миофасциальный релиз, техники короткого и длинного рычагов и т.д.
- Проходил стажировку по мануальной терапии во всемирно известном Госпитале Шарите (Германия, 2003 г.),
- Проходил стажировку по Chiropractic в Лос-Анджелес, Нью-Йорк (США, 2015 г.).
- Изучал метод лечения крупных грыж межпозвонковых дисков у заведующего отделением вертеброневрологии Циба В.
- Синтезировал все лучшее из известных методик в авторский метод, который реально помогает в сложных случаях.

Часто задаваемые вопросы
Чем опасен синовит коленного сустава?
Патология приводит к серьезным осложнениям, среди которых уменьшение подвижности сустава, возникновение гнойного процесса, вызывающего сепсис организма, фиброз.
Как определить наличие жидкости в суставе?
Присутствие ограниченного количества синовиальной жидкости в суставе является физиологической нормой. Однако, вследствие воспаления начинает накапливаться излишнее количество природной смазки. Переизбыток проявляется отечностью, скованностью подвижности сустава, болезненности при пальпации. В условиях стационара проводится исследование жидкости на наличие инфекции с помощью пункции.
Какие антибиотики принимать при синовите?
Медикаментозную терапию при синовите коленного сустава назначает лечащий врач. Препарат выбирается в зависимости от выявленного возбудителя инфекции. Самостоятельный прием препаратов недопустим, он может значительно ухудшить состояние больного.
Как долго лечится синовит?
Длительность лечения напрямую зависит от формы заболевания, степени воспаления, своевременности обращения в лечебное учреждение. При первых признаках болезненности, появлении отечности и снижении подвижности сустава необходимо посетить специалиста и пройти курс лечения.
В чем разница между бурситом и синовитом?
Главное отличие заболеваний в месте скопления излишней жидкости. При синовите это мышцы и сухожилия, а при бурсите выражена отечность суставной сумки. Кроме этого болезненность при синовите менее выраженная, ограничение подвижности незначительное, отечность может отсутствовать, поражается, как правило, всего один сустав.
| Симптом | Бурсит | Синовит |
|---|---|---|
| Скопление жидкости | В околосуставной сумке | В окружающих мягких тканях |
| Боль | Острая | Умеренный дискомфорт, боль средней интенсивности, пропадает в состоянии покоя |
| Подвижность | Резко ограничена | Затруднена |
| Воспаление | Выраженный воспалительный процесс, отечность, покраснение | Признаки воспаления могут отсутствовать |
| Локализация | Группа суставов | В одном суставе |
Какие профилактические мероприятия помогут избежать возникновения или повторения синовита?
К эффективным профилактическим мерам заболевания относятся:
- ношение комфортной обуви, желательно с ортопедическими элементами;
- исключение высоких физических нагрузок на коленную область;
- соблюдение сбалансированной диеты;
- занятие ЛФК;
- отказ от приема алкоголя и табакокурения;
- посещение диспансеризаций и ежегодных профилактических осмотров.

Главный врач. Врач невролог, мануальный терапевт, вертебролог, психоневролог, врач высшей квалификационной категории
Жидкость в суставах
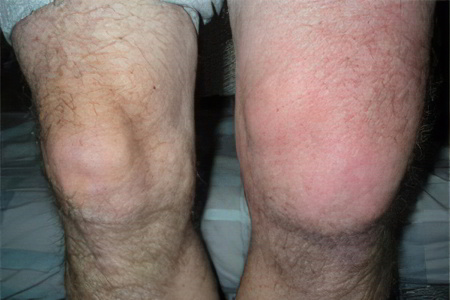
Скопление жидкости в суставах – проблема, которая требует незамедлительного вмешательства специалиста. Отсутствие острой боли и других ярко-выраженных симптомов – ещё не повод для того, чтобы относиться к проблеме несерьёзно.
Важность своевременной диагностики и оперативного лечения заключается в том, что причиной скопления жидкости в суставах могут стать многие заболевания, как прямые, такие как артриты, так и те, которые казалось бы не имеют никакого отношения к суставам, например, вирусные заболевания.
Более того, большинство патологий, поражающих суставы, при несвоевременном лечении могут оставить неизгладимый след на здоровье и нормальной жизнедеятельности человека: стать причиной хронических болей, дискомфорта в движениях.
Чтобы предотвратить это нужно следить за здоровьем суставов, не испытывать организм непосильными физическими нагрузками, стараться избегать травм, делать лечебную гимнастику и профилактические процедуры. А в случае возникновения проблемы сразу же обращаться за помощью к специалистам.
Симптомы скопления жидкости в суставах
В зависимости от причины скопления жидкости и от того, в каком суставе она накопилась, симптомы могут различаться в каждом конкретном случае.
Среди общих симптомов выделяют следующие:
боль разной природы: острая, ноющая, тупая;
набухлость области сустава: может быть очень ярко-выраженной или почти незаметной;
скованные движения: в случае, если скопилось большое количество жидкости движения становятся затруднительными, а иногда и вовсе невозможными;
повышение температуры тела: может быть, как местное, в области повреждённого сустава, так и общее;
подкожное уплотнение в области сустава;
иногда могут сопутствовать головные боли или даже озноб, если скопление жидкости вызвано инфекцией.
Причины скопления жидкости в суставах
Есть несколько различных заболеваний инфекционного характера, которые могут спровоцировать скопление жидкости в суставах. Не стоит недооценивать и простой ушиб, который может привести к серьёзным осложнениям.
Общий список причин скопления жидкости в суставах выглядит следующим образом:
Бурсит сустава – заболевание, которое может быть вызвано посредством травмы или инфекции. Бурсит провоцирует возникновение воспалительного процесса в синовиальной (околосуставной) сумки, которое сопровождается накоплением жидкости. Заболевание разделяется на несколько видов в зависимости от того, какой сустав поражен.
Таким образом существует:
Бурсит – заболевание, которое можно отнести к «профессиональным». Им часто страдают люди, чья деятельность связана с постоянными нагрузками на отдельные суставы. Это прежде всего относится к спортсменам, шахтерам, ювелирам, часовщикам, некоторым музыкантам и пр.
Артрит – общее название группы заболеваний суставов. Общей чертой артритных заболеваний является воспалительная форма.
Возникает артрит по следующим причинам:
последствия механического повреждения сустава;
постоянные нагрузки на одну группу мышц.
В группе риска находятся люди, которые неправильно питаются, ведут малоподвижный образ жизни, имеют лишний вес и проживают в зонах с плохой экологией.
Артроз – заболевание суставов, которое может возникнуть по двум причинам: природное старение организма и изнашивание суставов, либо же перенесённая травма. Артроз протекает в двух стадиях. На первой возникают болезненные ощущения и значительно уменьшается количество жидкости возле сустава. На второй, наоборот, жидкость начинает накапливаться и иногда чрезмерно, формируя опухлость вокруг повреждённого сустава.
Синовит – воспалительное заболевание, поражающее синовиальную оболочку сустава и провоцирующее появление болезненных симптомов и скопления жидкости.
Синовит может возникнуть по следующим причинам:
Асептическое воспаление возникает в большинстве случаев из-за полученной травмы, переохлаждения или вследствие инфекционного заболевания. Жидкость, которая скапливается в суставе, по причине асептического воспаления не имеет в своём составе никаких гнойных или вирусных микроорганизмов.
Иммунное воспаление с выделение синовиальной жидкости возникает преимущественно как последствие перенесённых заболеваний или тяжёлых аллергических реакций.
Гнойное воспаление возникает после проникновение в сустав патогенных микроорганизмов. В зависимости от рода вредоносной бактерии различают хламидийное, туберкулёзное, дизентерийное, гонорейное и стафилококковое гнойное воспаление.
Перелом костей сустава. Это серьёзное повреждение также приводит к образованию жидкости в области сустава и отёчности.
Гемартроз – внутреннее кровоизлияние в сустав. В этом случае в суставе скапливается не выпот, а кровь. Возникнуть данная патология может в связи с механическими повреждениями.
Причины жидкости в коленном суставе
Жидкость в коленном суставе может появиться по многим причинам. На первом месте – травмы, так как колено наиболее часто подвергается серьёзным нагрузкам, а также является одним из самых подвижных суставов.
Жидкость в коленном суставе может накопиться по следующим причинам:
Как уже говорилось выше, причин развития каждого из этих заболеваний очень много. В случае с коленом речь чаще всего идёт с травмой или же непосильными нагрузками.
Повредив коленный сустав один раз, в большинстве случаев пациент приобретёт себе одно из хронических заболеваний на всю жизнь, так как сустав никогда уже нельзя будет восстановить полностью. Но это не означает, что пациент будет постоянно испытывать дискомфорт, так как в хронической форме заболевания обычно не имеют болезненных и ярко-выраженных симптомов.
Для предотвращения обострений заболеваний нужно следовать рекомендациям врача и внимательно относиться к здоровью суставов в дальнейшем.
Наиболее распространённым заболеванием коленного сустава, которое характеризуется скоплением жидкости является повреждение мениска. Эта проблема встречается не только у спортсменов, как считают многие. Серьёзные нагрузки – это только одна из причин развития заболевания. Куда чаще мениск возникает из-за травмы, а от этого никто не застрахован.
Причины жидкости в локтевом суставе
Среди наиболее распространённых заболеваний, приводящих к скоплению жидкости в локтевом суставе, выделяют эпикондилит и бурсит. Если бурсит – заболевание, возникающее из-за скопления жидкости в суставной сумке, то эпикондилит вызывается поражением мышечной ткани в тех местах, где она соединяется с надмыщелками.
Развиться эти патологии могут в следующих случаях:
продолжительное механическое давление на область сустава;
травмы, растяжения (чаще всего возникают при спортивных тренировках, тяжёлой физической работе);
чрезмерные непосильные нагрузки на сустав, которые долго длятся или неоднократно повторяются;
профессиональная болезнь, которая возникает из-за хронического положения сустава, например, у музыкантов, водителей.
Для успешного лечения сначала проводится диагностика. С её помощью специалист определяет патологию, причину развития, а также природу заболевания.
Диагностика состоит из следующих мероприятий:
в случае необходимости - пункция сустава (если в ходе диагностики обнаруживается гнойное или кровяное содержимое жидкости).
После диагностики назначается индивидуальное лечение, методы которого схожи с терапией повреждённых голеностопных, коленных и других суставов.
Причины жидкости в голеностопном суставе
Отечность голеностопного сустава может быть вызвано намного большим количеством патологий, чем в случае накопления жидкости в локте или колене. Дело в том, что повреждения голеностопного сустава и как последствие его отёчность может возникать из-за различных заболеваний вен. Кроме этого, причиной скопления жидкости могут стать и вышеупомянутые патологии, перелом, внутреннее кровоизлияние.
Среди распространённых заболеваний вен, которые приводят к накоплению жидкости в голеностопном суставе выделяют следующие:
тромбофлебит острого и хронического характера;
Сила земного притяжения обусловила тот факт, что скопление жидкости голеностопного сустава наиболее заметно в области перехода лодыжки в стопу.
Определить наличие лишней жидкости в области голеностопного сустава очень просто. Для этого достаточно надавить большим пальцем на припухлость. Если после того, как убрать палец, останется вмятина на некоторое время, то следует незамедлительно обратиться к врачу.
В случае, если причиной отёков являются заболевания вен и скопление жидкости происходит регулярно, то при наступлении рецидива рекомендуется лечь на спину и подложить что-то под ноги так, чтобы стопы были выше головы. Это поможет на время снять отёк. После чего следует посетить лечащего врача.
Методы лечения
Независимо от причины скопления жидкости в суставах необходимо организовать комплексное лечение для максимального устранения заболевания и снятия болезненных симптомов.
Современная медицина способна оказать 2 варианта лечения.
Консервативные методы лечения.
В зависимости от степени запущенности заболевания назначается соответствующий метод лечения. Однако в любом случае он будет комплексным, так как даже после оперативного вмешательства нужно длительное время на реабилитацию с проведением лечебной физкультуры, мануальной терапии, витаминной терапии.
Оперативное лечение
Оперативное лечение заключается в следующей процедуре. В полость поражённого сустава врач вводит специальную иглу, после чего жидкость откачивается шприцом. В большинстве случаев процедура проводится без анестезии. После того, как жидкость полностью откачана, доктор вводит антибиотик в область поражения. Фармакопунктура проводится обязательно, даже если природа воспаления не носит инфекционный характер.
Консервативное лечение
Консервативное лечение предполагает проведение следующих мероприятий:
Противовоспалительная терапия: медикаментозное лечение (приём антибиотиков), местное лечение (фармакопунктура, нанесение противовоспалительных мазей, гелей и других средств).
Иммуностимулирующая терапия: приём иммуностимулирующих и общеукрепляющих препаратов, витаминов, кальция.
Физиотерапия и рефлексотерапия.
Мануальная терапия, в особенности точечный массаж и акупунктура.
При некоторых заболеваниях, например, при бурсите или переломе, первая помощь, которую оказывают врачи – это иммобилизация, то есть обездвиживание повреждённого сустава. Проще говоря, травматолог накладывает гипс.
В случае открытых поражений, поражённый участок обрабатывают антисептиком, а пациент принимает антибиотик для предотвращения развития инфекционного и гнойного заболевания.
Если речь идёт о хроническом заболевании с регулярными рецедивами, то комплексное лечение должно стать неотъемлемой частью жизни пациента. Во избежание обострений хронической формы и предотвращения скопления жидкости в суставах снова, пациенту назначается специальная диета, комплекс упражнений ЛФК. Пациент должен регулярно проходить оздоровительные курсы в лечебно-профилактических санаториях.
Важно понимать, что скопление жидкости в суставах – это проблема, которая может быть симптомом очень серьёзных заболеваний. А потому самолечение и народные методы в этом случае не уместны. Народная медицина может применяться лишь в комплексе с консервативными методами терапии и после консультации с лечащим врачом.

Автор статьи: Алексеева Мария Юрьевна | Терапевт
Образование: С 2010 по 2016 гг. практикующий врач терапевтического стационара центральной медико-санитарной части №21, город электросталь. С 2016 года работает в диагностическом центре №3.
Наши авторы
