Актуальные вопросы терапии хронического некалькулезного холецистита
Хронический холецистит — воспалительное заболевание желчного пузыря, сочетающееся с функциональными нарушениями и изменениями физико-химических свойств желчи.
Хронический холецистит — воспалительное заболевание желчного пузыря, сочетающееся с функциональными нарушениями (дискинезиями желчного пузыря и сфинктерного аппарата желчевыводящих путей) и изменениями физико-химических свойств желчи (дисхолией).
По данным различных авторов, больные хроническим холециститом составляют 17–19%, в индустриально развитых странах — до 20%.
Классификация
Согласно МКБ-10 выделяют:
Клиника
В клинике преобладает болевой синдром, который возникает в области правого подреберья, реже — в подложечной области. Боль иррадиирует в правую лопатку, ключицу, плечевой сустав, имеет ноющий характер, продолжается в течение многих часов, дней, иногда недель. Нередко на этом фоне возникает острая схваткообразная боль, обусловленная обострением воспаления в желчном пузыре. Возникновение боли и ее усиление чаще связано с нарушением диеты, физическим напряжением, охлаждением, интеркуррентной инфекцией. Обострению болевого приступа обычно сопутствуют повышение температуры тела, тошнота, рвота, отрыжка, понос или чередование поносов и запоров, вздутие живота, чувство горечи во рту.
Рвота — необязательный симптом хронического бескаменного холецистита и наряду с другими диспепсическими расстройствами (тошнота, отрыжка горечью или постоянный горький вкус во рту) может быть связана не только с основным заболеванием, но и с сопутствующей патологией — гастритом, панкреатитом, перидуоденитом, гепатитом. Часто в рвотных массах обнаруживают примесь желчи, при этом они окрашиваются в зеленый или желто-зеленый цвет.
Наблюдаются вялость, раздражительность, нарушение сна. Преходящая желтушная окраска склер и кожных покровов может наблюдаться в связи с затруднением оттока желчи из-за скопления слизи, эпителия или паразитов (в частности, лямблий) в холедохе.
При пальпации живота у больных хроническим холециститом определяются следующие симптомы.
Симптом Кера — в области проекции желчного пузыря, расположенной у места пересечения наружного края правой прямой мышцы живота с краем ложных ребер, появляется болезненность при глубокой пальпации во время вдоха.
Симптом Грекова–Ортнера–Рашбы — болезненность при поколачивании ребром кисти по правой реберной дуге.
Симптом Мерфи — осторожное, мягкое введение руки в зону желчного пузыря, и при глубоком вдохе пальпирующая рука вызывает резкую болезненность.
Симптом Мюсси — болезненность при надавливании на диафрагмальный нерв между ножками грудинно-ключично-сосцевидной мышцы справа.
Инструментальные и клинико-биохимические исследования
При хроническом холецистите в фазе обострения повышается СОЭ, возрастает количество лейкоцитов со сдвигом формулы влево, эозинофилия.
К рентгенологическим методам исследования относят холеграфию, которую проводят после перорального или внутривенного введения контрастного вещества. На снимках выявляются симптомы поражения желчного пузыря: удлинение, извитость, неравномерность заполнения (фрагментированность) пузырного протока, его перегибы.
В последние годы стали использовать комплексную методику, в которую, кроме холеграфии, включают холецистохолангиографию, ультразвуковое и радионуклидное сканирование, компьютерную томографию, лапароскопию. В ряде случаев по особым показаниям проводят лапароскопическую холецистографию. Применение этого метода позволяет просмотреть различные отделы желчного пузыря, отметить степень его наполнения, наличие спаек и сращений, деформаций, состояние стенки.
К неинвазивным методам исследования желчевыводящих путей относят ультразвуковое исследование (УЗИ).
УЗИ не имеет противопоказаний и может применяться в тех случаях, когда рентгенологическое исследование не может быть проведено: в острую фазу заболевания, при повышенной чувствительности к контрастным веществам, беременности, печеночной недостаточности, обструкции магистральных желчных путей или пузырного протока. УЗИ позволяет не только установить отсутствие конкрементов, но и оценить сократительную способность и состояние стенки желчного пузыря (утолщение, склерозирование).
Лечение
Режим
В период выраженного обострения больных нужно госпитализировать. При сильном болевом синдроме, особенно возникшем впервые или осложнившемся механической желтухой, угрозе развития деструктивного холецистита больных следует направлять в хирургическое отделение. При легком течении заболевания лечение проводят амбулаторно.
В период обострения больному рекомендуется постельный режим в течение 7–10 дней. Очень важно состояние психоэмоционального комфорта, особенно при гипертонической дискинезии желчевыводящих путей. При гипокинетической дискинезии постельный режим не рекомендуется.
Питание
В фазе обострения в первые 1–2 дня назначается питье теплой жидкости (некрепкий сладкий чай, соки из фруктов и ягод, разведенные водой, отвар шиповника, минеральная вода без газа) небольшими порциями до 6 стаканов в день, несколько сухариков. По мере улучшения состояния назначается в ограниченном количестве протертая пища: слизистые супы (овсяный, рисовый, манный), каши (манная, овсяная, рисовая), кисели, желе, муссы. Далее включается нежирный творог, нежирная отварная рыба, протертое мясо, белые сухари. Пища принимается 5–6 раз в день.
Многие специалисты рекомендуют в периоде обострения хронического холецистита 1–2 разгрузочных дня. Например:
После купирования обострения назначается диета № 5. Она содержит нормальное количество белков (90–100 г); жиров (80–100 г), около 50% жиров составляют растительные масла; углеводов (400 г), энергетическая ценность 2500–2900 ккал.
Питание дробное (небольшими порциями) и частое (5–6 раз в сутки), что способствует лучшему оттоку желчи.
При хронических холециститах полезны растительные жиры, масла. Они богаты полиненасыщенными жирными кислотами, фосфолипидами, витамином Е. Полиненасыщенные жирные кислоты (ПНЖК) (арахидоновая, линолевая) входят в состав клеточных мембран, способствуют нормализации обмена холестерина, участвуют в синтезе простагландинов, которые разжижают желчь, повышают сократительную способность желчного пузыря. Растительные жиры особенно важны при застое желчи.
Установлено антилитогенное свойство диеты, богатой растительной клетчаткой (яблоки, морковь, арбуз, дыня, помидоры). Целесообразно добавлять к пище пшеничные отруби — до 30 г в сутки. Их обдают кипятком, запаривают; затем жидкость сливают, разбухшие отруби добавляют в блюда по 1–2 столовых ложки 3 раза в день. Курс лечения — 4–6 недель. Овощи, фрукты, отруби способствуют отхождению желчи, уменьшают содержание в ней холестерина, снижают вероятность образования камней.
При гипертонусе желчного пузыря для уменьшения тонуса гладкой мускулатуры назначается диета, богатая магнием (пшеничная и гречневая каши, пшеничные отруби, пшено, хлеб, овощи).
Больным хроническим холециститом не рекомендуются продукты, оказывающие раздражающее действие на печень: мясные бульоны, животные жиры (кроме сливочного масла), яичные желтки, острые приправы (уксус, перец, горчица, хрен), жареные и тушеные блюда, изделия из сдобного теста. Запрещаются алкогольные напитки и пиво.
Купирование болевого синдрома в периоде обострения
При интенсивных болях в правом подреберье, тошноте и повторной рвоте назначают периферические М-холинолитики: 1 мл 0,1% раствора Атропина сульфата или 1 мл 0,2% раствора Платифиллина п/к. Они оказывают и противорвотное действие, уменьшают секрецию поджелудочной железы, кислото- и ферментообразование в желудке.
После купирования интенсивных болей препараты могут быть назначены внутрь: Метацин в дозе 0,004–0,006 г, Платифиллин — по 0,005 г на прием. При наличии противопоказаний можно рекомендовать селективный М-холинолитик Гастроцепин внутрь по 50 мг 2–3 раза в день.
Для купирования боли применяются также миотропные спазмолитики: 2 мл 2% раствора Папаверина гидрохлорида, 2 мл 2% раствора Но-шпы п/к или в/м 2–3 раза в день, 2 мл 0,25% раствора Феникаберана в/м. В начале приступа желчной колики боль может купироваться приемом 0,005 г Нитроглицерина под язык.
При упорных болях используют ненаркотические анальгетики: Анальгин 2 мл 50% раствора в/м или в/в в сочетании с Папаверином гидрохлоридом, Но-шпой и Димедролом; Баралгин 5 мл внутримышечно, Кеторол, Трамал, Триган-Д, Диклофенак. При некупирующихся болях приходится применять наркотические анальгетики: 1 мл 1% раствора Промедола в/м. Не следует применять морфин, т. к. он вызывает спазм сфинктера Одди, препятствует оттоку желчи, провоцирует рвоту. К наркотикам можно добавить 2 мл 0,25% раствора дроперидола в 200–300 мл 5% раствора глюкозы внутривенно капельно, паранефральные новокаиновые блокады.
При наличии у больного гипотонической дискинезии (монотонные тупые, ноющие боли, ощущение тяжести в правом подреберье) холинолитики и спазмолитики не показаны.
В этих случаях можно рекомендовать холекинетики (повышают тонус желчного пузыря, способствуют его опорожнению, уменьшают боль в правом подреберье): растительное масло по 1 столовой ложке 3 раза в день перед едой, ксилит или сорбит по 15–20 г на 1/2 стакана теплой воды 2–3 раза в день, 25% раствор магния сульфата по 1 столовой ложке 2–3 раза в день перед едой.
С этой же целью применяется синтетический гормональный препарат — холецистокинин октапептид (интраназально по 50–100 мкг), он дает и обезболивающий эффект.
При выраженном болевом синдроме у больного с гипотонической дискинезией целесообразно использовать ненаркотические анальгетики, а в дальнейшем — холекинетики.
Регулирующим влиянием на тонус желчевыводящих путей и противорвотным действием обладают метоклопрамид (Церукал) и домперидон (Мотилиум), который можно применять внутрь или в/м по 10 мг 2–3 раза в день.
Антибактериальная терапия (АБТ) в период обострения
АБТ назначается тогда, когда есть основания предполагать бактериальную природу заболевания (лихорадка, лейкоцитоз и др.).
Naumnan (1967) назвал свойства «идеального антибиотика» для лечения инфекции желчного пузыря и желчных путей:
стерилизует желчь и содержимое кишечника (откуда инфекция нередко поступает в желчный пузырь и вызывает воспаление);
Антибактериальные препараты, проникающие в желчь в очень высоких концентрациях
По данным Я. С. Циммермана, наибольшей концентрации в желчи достигают ампициллин и рифампицин. Это антибиотики широкого спектра действия, они оказывают влияние на большинство возбудителей холецистита.
Ампициллин — относится к полусинтетическим пенициллинам, подавляет активность ряда грамотрицательных (кишечная палочка, энтерококки, протей) и грамположительных бактерий (стафилококки и стрептококки). Хорошо проникает в желчные пути даже при холестазе, назначается внутрь по 0,5 г 4 раза в день или в/м по 0,5–1,0 г каждые 6 ч.
Оксациллин — полусинтетический пенициллин, оказывает бактерицидное действие преимущественно на грамположительную флору (стафилококк, стрептококк), но неэффективен в отношении большинства грамотрицательных бактерий. В отличие от пенициллина действует на пенициллиназообразующие стафилококки. Хорошо накапливается в желчи и назначается внутрь по 0,5 г 4–6 раз в день до еды или по 0,5 г 4–6 раз в день внутримышечно.
Оксамп (ампициллин + оксациллин) — препарат бактерицидного действия широкого спектра, подавляет активность пенициллиназообразующих стафилококков. Создает в желчи высокую концентрацию. Назначается по 0,5 г 4 раза в день внутрь или в/м.
Рифампицин — полусинтетический бактерицидный антибиотик широкого спектра действия. Рифампицин не разрушается пенициллиназой, но в отличие от ампициллина не проникает в желчные пути при застойных явлениях в них. Препарат принимается внутрь по 0,15 3 раза в день.
Эритромицин — антибиотик из группы макролидов, активен в отношении грамположительных бактерий, слабо влияет на грамотрицательные микроорганизмы, создает высокие концентрации в желчи. Назначается по 0,25 г 4 раза в день.
Линкомицин — бактериостатический препарат, влияющий на грамположительную флору, в том числе на пенициллиназообразующие стафилококки, и неактивный в отношении грамотрицательных микроорганизмов. Назначается внутрь по 0,5 г 3 раза в день за 1–2 ч до еды или внутримышечно по 2 мл 30% раствора 2–3 раза в день.
Препараты, проникающие в желчь в достаточно высоких концентрациях
Пенициллин (бензилпенициллин-натрий) — бактерицидный препарат, активный в отношении грамположительной флоры и некоторых грамотрицательных кокков, на большинство грамотрицательных микроорганизмов не действует. Не активен в отношении пенициллиназообразующих стафилококков. Назначается в/м по 500 000–1 000 000 ЕД 4 раза в сутки.
Феноксиметилпенициллин — назначается внутрь по 0,25 г 6 раз в сутки до еды.
Тетрациклины — обладают бактериостатическим действием как на грамположительную, так и на грамотрицательную флору. Назначаются внутрь по 0,25 г 4 раза в день.
Высокоэффективны полусинтетические производные тетрациклина. Метациклин принимают в капсулах по 0,3 г 2 раза в день. Доксициклин назначается внутрь в 1-й день по 0,1 г 2 раза в день, затем по 0,1 г 1 раз в день.
Антибиотики группы цефалоспоринов
Применяются цефалоспорины I поколения — цефалоридин (Цепорин), цефалотин (Кефлин), цефазолин (Кефзол); II поколения — цефалексин (Цепорекс), цефуроксим (Кетоцеф), цефамандол (Мандол); III поколения — цефотаксим (Клафоран), цефтриаксон (Лонгацеф), цефтазидим (Фортум).
Препараты I поколения угнетают большинство стафилококков, стрептококков, многие штаммы кишечной палочки, протея.
Цефалоспорины II поколения обладают более широким спектром действия на грамотрицательные бактерии, угнетают резистентные к препаратам I поколения кишечные палочки, различные энтеробактерии.
Еще более широким спектром действия обладают цефалоспорины III поколения, они подавляют, кроме перечисленных бактерий, сальмонеллы, шигеллы.
Кефзол — вводится в/м или в/в по 0,5–1 г каждые 8 ч. Цепорин — вводится в/м по 0,5–1 г каждые 8 ч. Клафоран — вводится в/м или в/в по 2 г 2 раза в день.
Препараты фторхинолонов
Обладают бактерицидными свойствами, препараты широкого спектра действия, достаточно хорошо проникающие в желчь. Назначаются при тяжелой инфекции желчевыводящих путей.
Абактал (пефлоксацин) — назначается внутрь по 0,4 г 2 раза в день во время еды или в/в капельно — 5 мл (0,4 г) в 250 мл 5% раствора глюкозы.
Таривид (офлоксацин) — назначается по 0,2 г 2 раза в день.
Ципролет (ципрофлоксацин) — назначается по 0,5 г 2 раза в день.
Производные нитрофурана
Подавляют как грамположительные, так и грамотрицательные микроорганизмы. Концентрация Фурадонина в желчи в 200 раз превосходит его содержание в сыворотке крови; Фурадонин подавляет также патогенную флору в желудочно-кишечном тракте, действует на лямблии. Фурадонин и Фуразолидон назначают по 0,1–0,15 г 3–4 раза в день после еды.
Хлорофиллипт
Это препарат, содержащий смесь хлорофиллов, находящихся в листьях эвкалипта, подавляет грамположительные и грамотрицательные микроорганизмы, в том числе и пенициллиназообразующие стафилококки. Назначается по 20–25 капель 1% спиртового раствора 3 раза в день.
При обострении хронического холецистита лечение антибактериальными средствами проводится в течение 7–10 дней.
Антибактериальные средства целесообразно сочетать с желчегонными препаратами, оказывающими бактерицидное и противовоспалительное действие (Циквалон по 0,1 г 3–4 раза в день перед едой; Никодин по 0,5 г 3–4 раза в день перед едой).
При обнаружении в желчи паразитов проводится антипаразитарная терапия. При наличии описторхоза, фасциолеза, клонорхоза наряду с эритромицином или Фуразолидоном назначают Хлоксил (по 2 г в виде порошка в 1/2 стакана молока через каждые 10 мин 3–5 раз в течение 2 дней подряд; проводят 2 курса с интервалами 4–6 месяцев).
При обнаружении стронгилоидоза, трихоцефалеза, анкилостомидоза проводится лечение Вермоксом — по 1 таблетке 2–3 раза в день в течение 3 дней, повторный курс назначается через 2–4 недели, применяется также Комбантрин по 0,25 г 1 раз в день в течение 3 дней.
При обнаружении лямблий в желчи проводится антилямблиозная терапия одним из следующих препаратов: Фуразолидон по 0,15 г 3–4 раза в день в течение 5–7 дней; Фазижин по 2 г на прием однократно; Трихопол (метронидазол) по 0,25 г 3 раза в день после еды в течение 5–7 дней; Макмирор по 0,4 г 2 раза в день в течение 7 дней.
Применение желчегонных средств
Классификация желчегонных средств (Н. П. Скакун, А. Я. Губергриц, 1972):
Препараты, стимулирующие желчеобразовательную функцию печени (т. е. стимулирующие образование печенью желчи) — истинные желчегонные (холеретики):
Лечение перегиба желчного пузыря
Лечение загиба желчного пузыря показано больным, которые перенесли острую форму холецистита и произошло перегибание внешней стенки пищеварительного органа. В случае отсутствия адекватной медикаментозной терапии, возникает риск образования спаек, которые в будущем приведут к изменению качественного состава желчи, ухудшиться усвоение пищи, появятся вторичные симптомы и патологии желчного пузыря. Поэтому всех граждан, кто столкнулся с данным заболеванием, мы приглашаем в нашу клинику для прохождения комплексной диагностики и лечения этой патологии.
Чем опасна болезнь?
Перекрут желчного пузыря грозит больному долгосрочными последствиями в виде следующих проблем со здоровьем:
- снижение качества работы пищеварительной системы;
- деформация и дистрофические изменения в пережатых тканях самого органа;
- образование трещин на слизистых оболочка желчного пузыря и в его более глубоких тканях;
- нарушение кровообращения, что в будущем приведет к постепенному отмиранию клеток, лишенных кровеносного питания;
- забрасывание желчи в полость брюшины в связи с ее нарушенным процессом оттока.
При обнаружении перегиба желчного пузыря, лечение должно начаться сразу же после постановки диагноза. Чем больше будет потеряно драгоценного времени, тем дольше продлится терапевтический курс, направленный на восстановление функций деформированного органа.
Врач гастроэнтеролог

Стоимость приема 3000 ₽

Стоимость приема 3000 ₽
Когда нужно обращаться за помощью?
Перегиб шейки желчного пузыря — это наиболее распространенное поражение органа пищеварительной системы, которое имеет характерные физиологические признаки, наличие которых дает возможность специалисту заподозрить конкретное заболевание.
Симптомы и лечение загиба желчного пузыря:
- усиленное потоотделение, происходящее в помещении с нормальным климатическим режимом;
- резкая острая боль в правом боку, которая после возникновения не прекращается ни на одну минуту;
- тошнота и рвота без явных признаков отравления или инфекционного заражения;
- внезапно появившаяся горечь во рту;
- жгучая боль в центральной части живота (возникает только в том случае, если из-за перегиба произошло выбрасывание желчи в брюшную полость);
- повышение температуры до 38 градусов по Цельсию с дальнейшим нарушением теплового обмена тела.
В случае обнаружения у себя всех этих опасных симптомов, следует незамедлительно посетить врача, ведь потеря времени усложняет процесс лечения. Доктора нашей клиники располагают всеми возможностями для быстрого купирования болевого синдрома и восстановления нормального положения желчного пузыря.
Терапия заболевания
Лечение изгиба желчного пузыря состоит из приема спазмолитических, противовоспалительных и обезболивающих лекарственных препаратов. Также для каждого пациента в отдельности формируется специальная диета, которая поможет стабилизировать отток желчи. Основная функция по устранению перетяжки желчного пузыря отводится спазмолитикам. Больному устанавливается определенная продолжительность лечения медикаментами данной группы, пока результаты анализов не покажут, что шейка желчного пузыря полностью расправлена, а циркуляция желчи происходит в обычном режиме и без отклонений.
Для того, чтобы не было рецидива заболевания пациенту рекомендуется ежедневно выполнять специальные физические упражнения, направленные на поддержание тонуса стенок желчного пузыря. Всему этому наших пациентов обучает опытный врач физиотерапевт, который поможет сохранить здоровье данного органа пищеварительной системы без систематического использования лекарственных препаратов. Мы всегда рады помочь нашим пациентам и прийти им на помощь!
Перегиб желчного пузыря
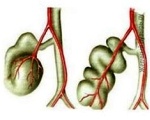
Перегиб желчного пузыря
Описание
Перегиб желчного пузыря. Это один из вариантов структурной аномалии, характеризующийся деформацией органа. В большинстве случаев заболевание протекает без клинических симптомов и обнаруживается случайно при инструментальных исследованиях. Ярко выраженный перегиб проявляется болью и тяжестью в правом подреберье, тошнотой и горечью во рту, неустойчивым стулом. Для диагностики используются методы инструментальной визуализации - сонография желчного пузыря, эндоскопическая РХП. Перегиб, протекающий бессимптомно, в лечении не нуждается. При ухудшении состояния назначают холекинетики, ферментные препараты, спазмолитики.
Дополнительные факты
Коллапс желчного пузыря относится к группе аномалий органа. Это состояние нельзя считать заболеванием, так как обычно деформация желчного пузыря никак себя не проявляет. Срывы очень распространены: на их долю приходится от 50 до 74% всех вариантов нарушений желчевыводящих путей. Распространенность аномалий в популяции составляет примерно 3-5%. Сгибание может располагаться в шейке, теле или дне желчного пузыря - соотношение этих анатомических вариантов составляет 4: 2: 1.
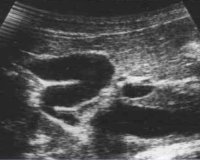
Перегиб желчного пузыря
Факторы риска
Фактором риска перегиба желчного пузыря является наличие дисплазии соединительной ткани при астенической конституции, непропорционально длинных ног и рук, деформации позвоночника и грудной клетки. Состояние часто связано с пролапсом митрального клапана как одним из проявлений дисморфогенеза. Не исключена роль инфекционных поражений гепатобилиарной системы в дородовом и послеродовом периодах, но достоверных доказательств влияния этого фактора на формирование перегиба не найдено.
Причины
Причины.
Поскольку перегиб бывает врожденным и приобретенным, аномалия полиэтиологична. В современной гастроэнтерологии принято считать, что основной причиной являются наследственные генетические нарушения. При обследовании семейных случаев установлены типичные изменения мышечного слоя и слизистой оболочки желчного пузыря. Другие этиологические факторы:
• Особенности послеродового развития. После рождения ребенка желчный пузырь начинает расти вместе с другими органами. При этом рост самого органа, ложа желчного пузыря и желчевыводящих путей происходит непропорционально. В результате пузырек чрезмерно растягивается и деформируется, а его шейка изгибается под более острым углом.
• Воспаление пузырька. Длительное воспаление перивезикулярных тканей сопровождается фиброзными процессами. Образуются соединительнотканные спайки, которые изменяют контуры желчного пузыря, закрепляя его на прилегающих органах брюшной полости. На этом фоне не только перегиб, но и внутренние перетяжки.
• Изменения физических свойств желчи. Утолщение содержимого желчного пузыря с развитием желчного ила способствует образованию патологий. Искривление происходит из-за повышенной сократимости стенки органа. Вероятность его возникновения значительно возрастает, если у пациента диагностирована желчнокаменная болезнь.
Патогенез
При врожденной форме перегиб происходит во внутриутробном периоде. При этом различают 3 типичных варианта изменения формы: нефизиологическое сгибание тела, поясницу или шею. Обычно у людей с врожденной патологией проявляются изменения капиллярной сети органа, в результате которых нарушается его кровоснабжение. Возможны кровоизлияния в подслизистом слое, дегенеративные процессы протекают в стенке мочевого пузыря.
Нарушение анатомических соотношений компонентов билиарной системы вызывает снижение двигательной функции органа. Выделение желчи в ответ на еду замедляется, что вызывает хронические проблемы с пищеварением. Более серьезные изменения возникают при приобретенных перегибах: желчный пузырь имеет причудливую изогнутую форму, резко деформируется при попытке сокращения мышц.
Клиническая картина
У большинства людей врожденный перегиб - вариант нормы; при отсутствии провоцирующих факторов не сопровождается какими-либо неприятными проявлениями. Приобретенные формы часто имеют клинические симптомы, которые усугубляют признаки ведущей патологии гепатобилиарного тракта. Состояние ухудшается при употреблении большого количества животных жиров, стрессах, интеркуррентных заболеваниях.
Типичный признак аномалии желчного пузыря - боль справа в подреберье или эпигастрии. Боль часто бывает тупой, ноющей. Болевой синдром при наклонах может иррадиировать в межлопаточную зону, правое плечо. Неприятные ощущения возникают через 40-60 минут после еды и продолжаются до 2-3 часов. Реже болевой синдром представлен сильными спазмами, которые начинаются через 15-20 минут после окончания приема пищи и длятся недолго.
Из-за нарушений секреции желчи в кишечник появляются симптомы диспепсии. Беспокоит тошнота, отвращение к жирной пище. Периодически открывается рвота. На языке образуется желтоватый цветок, для него характерен неприятный запах изо рта. Утром горечь во рту. Стул становится нестабильным: запор чередуется с диареей. При обострении состояния кал приобретает сероватый цвет, содержащий частицы непереваренной пищи.
Ассоциированные симптомы: Боль в желчном пузыре. Горький привкус во рту. Запор. Кал серовато-белого цвета. Понос (диарея). Рвота. Тошнота. Тяжесть. Тяжесть в животе.
Возможные осложнения
Наиболее частым последствием складки желчного пузыря являются различные формы дискинезии желчевыводящих путей. Двигательная дисфункция наблюдается в основном в детстве и является причиной около 60-80% всех гепатобилиарных заболеваний в педиатрии. У взрослых дискинезия желез чаще всего наблюдается в молодом возрасте, тогда как у пациентов среднего и пожилого возраста перегиб часто вызывает появление органических заболеваний желчевыводящих путей.
При выраженных перекрутках и нарушении нормального оттока желчи ее литогенный потенциал увеличивается. Меняется соотношение холестерина и лецитина, что способствует накоплению взвешенных веществ и образованию камней. В результате развивается желчнокаменная болезнь. Ишемические процессы в стенке желчного пузыря и задержка желчи повышают вероятность бактериального заражения холециститом.
Диагностика
Данные, полученные при физикальном осмотре, недостаточно информативны. В период ухудшения состояния определяются положительные симптомы со стороны желчного пузыря. Лабораторные методы также не позволяют поставить диагноз, но они важны для подтверждения синдрома мальабсорбции и плохого пищеварения. Инструментальные методы визуализации являются основными в диагностическом поиске. В план исследования включены следующие методы:
• УЗИ желчного пузыря. Самый простой и точный способ обнаружить деформацию органа. С помощью УЗИ врач оценивает степень перегиба и его расположение, сократимость стенок мочевого пузыря. Для подтверждения сопутствующих дискинетических нарушений после «желчегонного завтрака» проводится УЗИ.
• RHPG. Если при ультразвуковом исследовании не удается установить наличие перегиба, проводится рентгенологическое исследование с контрастным веществом для детальной визуализации протоков и желчного пузыря. CPHR обычно рекомендуется при подозрении на приобретенный перегиб.
• Дуоденальное зондирование. Методика используется для изучения билиарной функции мочевого пузыря, для получения материала для микроскопического анализа различных порций желчи. Исследование информативно для выявления сопутствующей патологии: холецистита, дискинезии желудка, холангита.
Лечение
Если распад желчного пузыря стал случайной находкой при инструментальном обследовании и не сопровождается неприятными симптомами, лечить его не нужно. Когда симптомы появляются у пациентов с врожденными дефектами, лечение идентично схеме лечения функциональных нарушений желчевыводящих путей. Приобретенный сорт требует лечения основного заболевания. Гастроэнтерологи назначают следующие препараты:
• Холеретики и холекинетики. Действие препаратов направлено на увеличение объема и улучшение реологических свойств желчи, стимулирование ее секреции в двенадцатиперстную кишку. Лекарства улучшают переваривание жиров, снимают чувство тяжести и боли в животе после еды.
• Ферменты. Как правило, перегиб связан со снижением экзокринной функции поджелудочной железы, что требует медицинской коррекции. Комплексные препараты содержат все ферменты поджелудочной железы для переваривания белков, жиров и углеводов.
• Седативные средства. Более половины случаев обострения симптомов связаны с психоэмоциональными и вегетативными расстройствами. Седативные препараты помогают восстановить баланс между звеньями вегетативной иннервации, улучшить общее самочувствие.
• Спазмолитики. Лекарства показаны, если искривление вызывает гипертонические нарушения моторики желчного пузыря, сопровождающиеся сильной болью. Спазмолитики расслабляют гладкую мускулатуру и облегчают отток желчи.
Список литературы
1. Болезни желчного пузыря и желчевыводящих путей: учебное пособие/ Д.И. Трухан, И.А. Викторова, Е.А. Лялюкова. — 2011.
2. Детские болезни: Учебник для вузов (том 1) / Н.П. Шабалов. — 2017.
3. Взаимосвязь аномалий желчного пузыря и желчевыводящих путей с клинической картиной холецистита: Автореферат диссертации/ Е.М. Майорова. — 2008.
4. Варианты строения желчного пузыря и желчевыводящих протоков при использовании современных методов инструментального исследования (обзор литературы)/ А.В. Самохина// Журнал Гродненского государственного медицинского университета. — 2011.
Что такое загиб желчного пузыря
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Перегиб желчного пузыря у детей — это мультифакториальная врожденная аномалия, которая обусловлена генетическими, экзогенными факторами и может усугубляться постнатальными воздействиями. Более чем в 50% случаев симптомы патологии отсутствуют. Сочетание перегиба и нарушения моторной функции органа проявляется болью и тяжестью в правом подреберье, тошнотой, рвотой, неустойчивым стулом. В диагностическом поиске используют УЗИ брюшной полости, дуоденальное зондирование, ЭРХПГ, лабораторные исследования. Лечение включает диетотерапию, минеральные воды, медикаментозную терапию желчегонными препаратами, прокинетиками, ферментами и гепатопротекторами.
МКБ-10
- Причины
- Патогенез
- Симптомы
- Осложнения
- Диагностика
- Лечение перегиба желчного пузыря у детей
- Консервативная терапия
- Хирургическое лечение
Общие сведения
Перегиб — самый распространенный вид врожденных аномалий желчного пузыря, который занимает 50-74% в структуре анатомических дефектов билиарного тракта. Деформация локализуется в шейке, теле или дне органа в соотношении 4:2:1. Перегибы наблюдаются у 3-5% детей, относятся к малым порокам развития (стигмам дизэмбриогенеза). Иногда они входят в структуру синдрома недифференцированной дисплазии соединительной ткани. Эта анатомическая деформация в большинстве случаев отличается бессимптомным течением, выявляется случайно при инструментальной диагностике.
Перегиб желчного пузыря у детей
Причины
В детской гастроэнтерологии среди этиологических факторов перегиба выделяют наследственные нарушения. Повреждения отдельных генов не вызывают тяжелых расстройств формирования гепатобилиарного тракта, но приводят к мелким изменениям в мышечном и слизистом слое желчного пузыря. При этом в процессе эмбрионального развития нарушается структура отдельных частей органа, появляются загибы, перетяжки. Помимо генетических факторов формированию дефекта способствуют:
- Экзогенные влияния. Нарушения развития билиарной системы провоцируются рядом неблагоприятных воздействий: вредными привычками и несбалансированным питанием беременной, наличием у матери экстрагенитальной патологии и ее неадекватным лечением. Имеют значение тератогенные влияния радиации, токсичных лекарств, инфекционных агентов.
- Дисплазия соединительной ткани. Изменения формы органа намного чаще встречается у детей с другими особенностями строения тела: непропорционально длинными руками и ногами, астеническим телосложением, искривлением позвоночника и деформацией суставов. Зачастую симптомы перегиба сочетаются с пролапсом митрального клапана.
- Активный рост ребенка. В раннем возрасте происходит быстрое увеличение длины тела, однако внутренние органы формируются медленнее, не успевая дорасти до необходимых размеров. Диспропорциональное увеличение самого пузыря и желчных протоков иногда сопровождается стойкими деформациями и перегибами.
- Особенности постнатального развития. Перенесенные в раннем детстве инфекционные болезни гепатобилиарного тракта или тяжелые соматические болезни, особенно если их лечение было некорректным, называют одним из факторов приобретенного искривления желчного пузыря. До сих пор их роль научно не доказана в связи с отсутствием масштабных исследований.
- Изменение свойств желчи. Билиарный сладж и желчнокаменная болезнь — редкие заболевания в педиатрической практике, но они выступают еще одной причиной перегиба. На фоне сгущения желчи или образования эхогенной взвеси у детей усугубляются имеющиеся врожденные нарушения строения желчного пузыря, появляются симптомы анатомических изменений.
Патогенез
Порок развивается во внутриутробном периоде, когда под действием генетических и экзогенных факторов образуется нефизиологичный загиб желчного пузыря. К моменту рождения анатомическая аномалия полностью сформирована. Установлено, что у детей, страдающих перегибом органа, изменяется структура капиллярной сети, в результате чего возникают участки ишемии желчного пузыря, точечные кровоизлияния под слизистой оболочкой.
Структурные нарушения сопровождаются изменением функциональной активности билиарного тракта. В половине случаев перегиба пузыря в зоне шейки у детей наблюдается гипомоторная дисфункция и соответствующие клинические симптомы. При искривлениях тела и дна билиарные расстройства выявляются только в 15% случаев. Гиперкинетическая форма дискинезии ЖВП встречается редко.
Типичная особенность перегиба — нарушение эвакуации желчи из дистальных отделов органа. Шейка и тело хорошо сокращаются и опорожняют содержимое в желчные протоки, а секрет в области дна застаивается и сгущается. Постепенно желчь становится концентрированной, в ней повышается содержание желчных кислот, кристаллов холестерина. Со временем, если лечение не проводится, в желчном пузыре возникает вялотекущий воспалительный процесс.
Симптомы
Клинические проявления перегиба отмечаются при нарушении сократительной способности желчного пузыря. Гипокинетические дискинезии вызывают тупые или ноющие боли справа в подреберье, которые начинаются через 1-1,5 часа после приема пищи. Дети дошкольного и младшего школьного возраста не могут точно определить источник дискомфорта, поэтому они сообщают о болях в брюшной полости. Иногда ребенок прижимает руку к больному месту или ложится на правый бок, слегка согнувшись.
Подростки с гиперкинетической дискинезией испытывают неприятные тянущие ощущения под ребрами справа, которые обычно отдают в подлопаточную область, надключичную зону. Иногда спустя 20-30 минут по окончании еды наступают спазмы, которые достигают высокой интенсивности, вынуждают пациента сидеть или лежать, схватившись за правый бок. Маленькие дети могут плакать или кричать, жалуясь на боли в животе.
Болевые симптомы дополняются чувством распирания и тяжести в подреберье справа. После еды у детей бывает рвота, которая помимо пищевых масс содержит включения желчи. Признаки усиливаются после обильного употребления пищи, особенно пирожных и тортов с жирным кремом. Симптомы перегиба желчного пузыря дополняются нарушениями стула с чередованием запоров и диареи. Изредка ощущается неприятный запах изо рта, на языке появляется желтоватый налет.
Осложнения
Самое частое последствие перегиба у детей — развитие моторной дисфункции желчного пузыря, которая приводит к застою желчи, холециститу и перихолециститу, формированию конкрементов. При длительном течении заболевания нарушается пищеварение, возникает нутритивная недостаточность, как следствие, ребенок плохо набирает вес. Крайне редко структурная аномалия осложняется желчнокаменной болезнью с типичными приступами колики, что требует неотложной медицинской помощи.
Диагностика
Выявленные у детей симптомы дисфункции билиарной системы — повод обратиться к участковому педиатру, который проведет первичное обследование и при необходимости направит к детскому гастроэнтерологу. На приеме уточняется, как давно появился дискомфорт, с чем он связан, применялись ли народные средства или лекарства, чтобы устранить симптомы. Для подтверждения перегиба используются:
- УЗИ органов брюшной полости. При ультразвуковом исследовании изучаются размеры и конфигурация желчного пузыря. У детей чаще встречаются простые загибы и искривления, но в случае с приобретенными деформациями орган может принимать причудливую форму. Проба с желчегонным завтраком необходима для проверки желчеотделения.
- Дуоденальное зондирование. Методика эффективна для точной оценки желчевыделительной функции и получения образцов желчи для анализа. Зондирование проводится только если установлены симптомы серьезных осложнений перегиба, поскольку методика инвазивна и доставляет ребенку неприятные ощущения.
- ЭРХПГ. Эндоскопическая холангиопанкреатография назначается, чтобы детально визуализировать состояние желчных ходов и пузыря. При помощи контрастирования определяются локализация, форма и размеры перегиба органа. В ходе ЭРХПГ можно осмотреть 12-перстную кишку и панкреатические протоки, чтобы провести комплексную диагностику состояния ЖКТ.
- Лабораторные методы. Оцениваются показатели биохимического анализа крови (холестерин, щелочная фосфатаза, печеночные ферменты), проводится стандартная гемограмма для диагностики воспалительного процесса. В копрограмме обращают внимание на количество нейтральных жиров, стеркобилина, содержание которых изменяется при нарушениях желчевыделения.
Лечение перегиба желчного пузыря у детей
Консервативная терапия
Лечение перегиба желчного пузыря и его осложнений начинается с подбора диеты. Из рациона детей исключаются жаренные блюда, ограничивается содержание животных жиров и соли. Продукты готовят на пару, методом варки или запекания. Готовая пища должна быть теплой, относительно однородной, без грубых и твердых кусков. Детей кормят 4-6 раз в день маленькими порциями, не перекармливают и не пытаются дать еду насильно.
Для стимуляции желчеотделения и коррекции работы желчного пузыря подбирается курс минеральных вод. Количество лечебной жидкости считают по пропорции 3 мл воды на 1 кг массы тела детей. Для билиарного тракта наиболее полезны «Ессентуки №4, №17», «Боржоми». Минеральную воду дают за 30-40 минут до еды, чтобы разжижить желчь и облегчить ее выделение.
Медикаментозное лечение осложнившегося перегиба назначается во вторую очередь, если симптомы не устранены с помощью других консервативных мероприятий. Исключение составляет холецистит, вызванный застоем желчи в деформированном органе. В этом случае применяются антибактериальные препараты сразу же после постановки диагноза. Лечение дискинезии и других хронических последствий аномалии включает следующие медикаменты:
- Прокинетики. Препараты стимулируют сократительную активность пищеварительного тракта, в том числе влияют на моторную функцию желчного пузыря. Они улучшают продвижение химуса по ЖКТ, устраняют застой в кишечнике, купируют тяжесть в полости живота, тошноту, другие диспепсические симптомы.
- Желчегонные средства. Холеретики и холекинетики принимаются, чтобы сделать желчь более жидкой и улучшить ее выведение в кишечник. Под воздействием лекарств исчезает тупая боль в правой подреберной области, уменьшается тяжесть, рвота и отрыжка по завершении еды.
- Ферменты. Если у детей с перегибом пузыря возникает холецистопанкреатит, для улучшения переваривания пищи используют панкреатические энзимы. Лечение ферментными препаратами активирует полостное и пристеночное пищеварение, способствует всасыванию питательных веществ через слизистую кишечника.
- Гепатопротекторы. Медикаменты показаны для защиты клеток печени от вредного действия желчных кислот. Чаще рекомендуют препараты УДХК, которые обладают цитопротекторными, холелитолитическими, иммуномодулирующими и антиоксидантными свойствами.
Хирургическое лечение
Перегибы желчного пузыря относят к малым аномалиям развития, которые не требуют обязательной оперативной коррекции. Помощь детского хирурга необходима, если дефект сопровождается перетяжками, недоразвитием или другими анатомическими деформациями органа, вызывающими застой желчи и острую боль. В редких случаях оперативное лечение перегиба назначают, когда они осложняются воспалением пузыря и протоков, формированием конкрементов.
Прогноз и профилактика
Функциональные билиарные нарушения, которые иногда возникают у детей вследствие перегибов, хорошо реагируют на лечение, поэтому прогноз благоприятный. Учитывая многообразие предрасполагающих факторов и врожденный характер заболевания, первичные превентивные мероприятия не разработаны. Вторичная профилактика включает своевременное выявление и лечение дискинезии, чтобы не допустить развития холецистита, холангита, других болезней гепатобилиарного тракта.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении перегиба желчного пузыря у детей.
1. Детские болезни/ Н.П. Шабалов. — 201
2. Лечение билиарных дисфункций у детей/ Г.К. Шахабаева// Здоровье и болезнь. — 201
3. Болезни желчного пузыря и желчевыводящих путей/ Д.И. Трухан, И.А. Викторова, Е.А. Лялюкова. — 201
4. Диагностический алгоритм заболеваний билиарного тракта у детей/ Л.В. Богомаз, П.Л. Щербаков, О.Н. Царькова Ю.Е. Алексеева // Клиническая гастроэнтерология. — 2010.
5. Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ячмень у ребенка - это ограниченное скопление гноя в волосяном фолликуле ресницы и связанных с ним сальных железах Цейса, реже - в заложенных в толще хряща век дольках мейбомиевых желез. Клиническая к.
Язвенно-некротический энтероколит – это воспалительное заболевание кишечника у новорожденных, для которого характерен некроз стенки кишки и развитие сопутствующей симптоматики. Проявляется признаками .
Ядерная желтуха новорожденных – это поражение головного мозга новорожденного вследствие прямого цитотоксического действия высокой концентрации билирубина. Проявляется выраженным мышечным гипертонусом.
Желчный запор
Нарушение двигательной функции кишечника является одной из самых частых проблем, возникающих на фоне заболеваний билиарной системы (желчного пузыря и протоков). Недостаточное поступление желчи в просвет кишечника обусловливает появление запора, сопровождающегося рядом других негативных симптомов и способствующего развитию интоксикации организма. Поэтому задержка стула при расстройствах функции билиарного аппарата требует коррекции питания и проведения ряда лечебных мероприятий.
Роль желчного пузыря в организме
Желчный пузырь – орган пищеварительной системы, в норме не превышающий 6–12 см в длину и 4–5 см в ширину. Он является своеобразным резервуаром для концентрированной желчи, регулярно вырабатываемой клетками печени – гепатоцитами.
Помимо сбора и временного хранения вырабатываемого секрета желчный пузырь выполняет абсорбционную, концентрационную и сократительную функции. Другими словами, в нем происходит:
- всасывание содержащейся в печеночной желчи воды,
- накопление желчных кислот,
- их равномерный выброс после приема пищи.
В последнем случае происходит сокращение гладкой мускулатуры органа и хранящаяся в нем пузырная желчь дозированными порциями направляется в двенадцатиперстную кишку. Попадая в кишечник, она выполняет ряд функций:
- перестраивает пищеварение с желудочного на кишечное, нейтрализуя фермент желудочного сока;
- смешивает жиры;
- активирует липазу – жирорасщепляющий катализатор;
- обеспечивает всасывание жирорастворимых витаминов, солей кальция и аминокислот;
- усиливает работу микроскопических желез слизистой оболочки, отвечающих за выработку защитной слизи;
- препятствует развитию патогенной микрофлоры;
- стимулирует пристеночное пищеварение с участием ферментов, вырабатываемых железами стенки кишечника, и двигательную активность тонкой кишки.
Однако при этом следует учитывать, что для хорошего пищеварения необходимо 2 обязательных условия: нормальная сократительная функция желчного пузыря и стабильность количественного и качественного соотношения компонентов желчи.

При каких заболеваниях желчного пузыря возможна задержка стула
Основная причина развития так называемого желчного запора – недостаточное поступление желчи в кишечник. Оно обусловливается нарушением моторной функции желчного пузыря и, как следствие, изменением биохимических свойств желчи.
Существует несколько заболеваний билиарной системы, способных спровоцировать задержку стула:
- дискинезия желчевыводящих путей. Функциональное нарушение, связанное с нарушением деятельности печеночных и пузырных сфинктеров (мышечных колец) и расстройством сократительной функции органа;
- перегиб желчного пузыря. Это врожденная или приобретенная патология из-за деформации органа в различных отделах;
- холецистит. Воспалительное заболевание, развивающееся вследствие инфицирования желчного пузыря кишечной палочкой, кокковой микрофлорой, протеем, лямблиями или вирусом гепатита;
- желчнокаменная болезнь. Многофакторная патология, возникающая из-за нарушения соотношения компонентов желчи (снижения секреции желчных кислот и увеличения выработки холестерина или билирубина);
- постхолецистэктомический синдром. Представляет собой последствие удаления желчного пузыря и перестройки в работе желчевыделительной системы.
Особенности запора при различных заболеваниях желчного пузыря
Задержка стула, возникающая вследствие нарушения двигательной функции кишечника, при различных заболеваниях желчного пузыря может сопровождаться не совсем однородной клинической симптоматикой.
Запоры при дискинезии желчевыводящих путей
При снижении тонуса желчного пузыря и уменьшении сократительной активности сфинктеров может развиваться спастический запор. Для него характерно затрудненное выделение твердого фрагментированного (так называемого овечьего) кала. Пациенты могут жаловаться на вздутие, метеоризм, периодические спастические боли в животе, вызываемые спазмом мускулатуры внутренних органов. Из-за длительной задержки каловых масс в кишечнике усиливаются процессы гниения, развивается интоксикация организма. Она проявляется слабостью, повышенной утомляемостью и общим снижением работоспособности.
При повышенной сократительной функции желчного пузыря и ускоренном выведении желчи может развиваться атонический запор, возникать ощущение неполного опорожнения кишечника. В данной ситуации плотные каловые массы большого диаметра вызывают боли при дефекации, могут травмировать слизистую оболочку и привести к образованию трещин анального отверстия.
Запоры при перегибе желчного пузыря
При деформации желчного пузыря из-за недостаточного поступления желчи или его полного прекращения происходит нарушение переваривания и всасывания жиров. Как следствие, каловые массы приобретают вид твердых сухих комков. Из-за проблем с дефекацией в кале нередко обнаруживаются кровяные прожилки. Также для данного состояния характерны жалобы пациентов на тошноту, привкус горечи во рту и различные по интенсивности боли в животе.
Запоры при холецистите
При инфекционном воспалении желчного пузыря стул может отсутствовать до 3–4 дней. Патологическое состояние нередко сопровождается газообразованием и клиническими симптомами, аналогичными проявлениям запора при перегибе органа.
Запоры при желчнокаменной болезни
Задержка стула при ЖКБ, возникающая вследствие уменьшения сократительной активности кишечника, носит рефлекторный характер. В данной ситуации могут развиваться спастические запоры.
Запоры после холецистэктомии
Проблемы с дефекаций являются одним из основных последствий удаления желчного пузыря. Развиваясь из-за нарушения оттока желчи в кишечник, снижения активности пищеварительных ферментов и недостаточного переваривания жиров, запоры после холецистэктомии протекают по атоническому типу. В испражнениях могут присутствовать непереваренные кусочки пищи, слизь и прожилки крови.
Диагностика
Для выяснения истинной причины запора пациенту назначается диагностическое обследование. Оно может включать в себя:
- клинические и биохимические анализы крови и мочи;
- копрограмму (анализ кала);
- УЗИ органов брюшной полости;
- холецистографию (рентген желчного пузыря);
- колоноскопию (эндоскопическое исследование толстого кишечника);
- дуоденальное зондирование (исследование содержимого двенадцатиперстной кишки).
Особенности лечения запора при заболеваниях желчного пузыря
Лечение запоров, развивающихся на фоне вышеупомянутых заболеваний, предполагает индивидуальный комплексный подход, который может включать в себя следующие мероприятия:
- коррекцию питания (соблюдение лечебной диеты № 5 и 5а);
- организацию оптимального питьевого режима (в день следует выпивать примерно 1,5–2 литра чистой воды);
- увеличение физической и двигательной активности;
- лечебную гимнастику;
- массаж;
- физиотерапевтические процедуры (электростимуляцию кишечника – воздействие электрическим током, при котором кишка сокращается, имитируя естественные позывы);
- медикаментозную терапию. Может включать прием слабительных средств, а также препаратов, способствующих усилению образования желчи (холеретиков) и стимулирующих сократительную функцию желчного пузыря (холекинетиков).
МИКРОЛАКС ® при желчном запоре
Одним из мягких средств, способствующих опорожнению кишечника при желчном запоре, является МИКРОЛАКС ® . Это препарат, выпускаемый в гигиеничном формате одноразовой микроклизмы. Действуя непосредственно на каловые массы, он вытесняет связанную воду и способствует наступлению слабительного действия через 5–15 минут 1 . МИКРОЛАКС ® не оказывает системного влияния на организм. Препарат разрешен к применению беременным, кормящим женщинам и детям с рождения.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Холестаз: симптомы и лечение холестатического синдрома
Холестаз – клинико-лабораторный синдром, при котором нарушена выработка желчи или полностью либо частично блокирован ее отток в двенадцатиперстную кишку.
Состояние может быть вызвано различными заболеваниями. Оно характеризуется накоплением в крови выводимых с желчью веществ, что сопровождается кожным зудом, слабостью, желтухой и другими проявлениями.
Диагностика патологии основана преимущественно на данных анализов, а также инструментальных методов исследования.
Лечение холестатического синдрома включает прием медикаментов, диету и в ряде случаев хирургическое вмешательство на органах печени и желчевыводящих путей.
Распространенность и особенности холестаза
По данным статистики, этой патологией страдает 1 человек на 10 тысяч населения планеты в год. При этом около 50-70% людей с заболеваниями печени и желчных путей (даже пролеченных ранее) может столкнуться в той или иной степени с холестазом в разные периоды жизни.
Большая часть заболевших мужского пола, в возрасте старше 40 лет. Среди беременных женщин состояние выявляется от 0,2 до 27% среди обследованных, в зависимости от региона и дополнительных заболеваний и состояний.
- попадание компонентов желчи в кровоток;
- отсутствие или недостаточное количество секрета в кишечнике, что нарушает пищеварение (желчь участвует в переваривании пищи);
- застой и обратный ток жидкости по желчевыводящим путям.
Причины и виды холестатического синдрома
Существует две основные формы патологии – внепеченочная и внутрипеченочная. Первая развивается в случае полной или частичной закупорки желчных протоков, чаще всего камнями при желчнокаменной болезни и холедохолитиазе, а также при опухоли органов гепатобилиарной системы, дисфункции сфинктера Одди, описторхоза, врожденных аномалий желчевыводящих путей.
Внутрипеченочный холестаз – следствие заболеваний гепатоцеллюлярной системы, таких как гепатиты вирусного, алкогольного и медикаментозного происхождения, жировая болезнь печени (довольно частая патология современного человека, поражающая до 20% людей и более, в зависимости от возраста и массы тела) и ее аутоиммунные поражения, дефекты внутрипеченочных протоков.
Среди частых причин патологии также врожденные метаболические нарушения (галактоземия, муковисцидоз и другие), саркоидоз, изменения гормонального фона, например, при беременности.
- Парциальный холестаз – уменьшена секреция желчи.
- Диссоцианный холестаз – задержка отдельных компонентов желчи.
- Тотальный холестаз – характерны выраженные нарушения поступления желчи в кишечник.
Проявления застоя желчи
- Кожный зуд. Симптом усиливается вечером и после соприкосновения кожи с теплой водой. Это провоцирует появление на коже расчесов, гнойничковой сыпи. Пациент становится тревожным, раздражительным, страдает бессонницей.
- Чувство распирания и боль в подреберье с правой стороны. Последняя может «отдавать» в правую лопатку, руку, ключицу, поясничную область.
- Изменение цвета кожи и слизистых. Обычно это проявляется в виде желтизны склер глаз, затем желтушность распространяется и на другие части тела. Также может наблюдаться гиперпигментация – потемнение кожных покровов.
- Нарушение стула. Для холестаза характерен обесцвеченный желтый, серый или белый кал. Из-за обилия жиров он становится жидким, имеет зловонный запах. Позже присоединяются нарушение пищеварения и запоры.
- Образования на коже. На груди, спине, локтях можно увидеть ксантомы (утолщенные участки огрубевшей кожи на теле коричневого или желтого цвета). Симметричные образования на веках желтого цвета называются ксантелазмами. Они появляются при росте количества холестерина в крови в течение трех и более месяцев и могут исчезать после его нормализации.
- Диспепсические расстройства. Во рту присутствует горький привкус, отмечаются тошнота и рвота. Аппетит часто снижен или отсутствует, из-за чего пациент теряет вес.
- Потемнение мочи. Выделяемая жидкость из соломенно-желтой становится цвета «темного пива».
- Признаки гиповитаминоза (из-за нарушения усвоения жиров нарушается усвоение жирорастворимых витаминов — А, Д, Е, К). Витамин К при затяжном холестазе недостаточно всасывается из кишечника, и появляется повышенная кровоточивость. Дефицит витамина D сопровождается хрупкостью костей и болевыми ощущениями в конечностях и спине. При плохом всасывании витамина А ухудшается зрение вдаль, и человек хуже видит в темноте. Дефицит витамина Е снижает либидо.
Холестаз у беременных женщин и детей
Отдельного внимания заслуживают такие формы патологии, как холестаз во время вынашивания плода и в детском возрасте. В этих случаях механизм развития нарушений и симптомы имеют свои особенности.
Проявления холестаза у беременных наблюдаются в третьем триместре. Кожный зуд может быть ярко выраженным или практически не доставлять дискомфорта. Расчесы чаще отмечаются на руках, голенях, предплечьях. Желтуха встречается лишь у одной из десяти женщин и, как правило, проходит самостоятельно через две недели после родов. Однако при выраженной желтухе и раннем начале (до 25-27-й недели беременности) может повышать риск осложнений в родах.
Детский холестаз может наблюдаться как с первых месяцев жизни, так и появиться в более старшем возрасте. В младенчестве чаще встречаются внутрипеченочный холестатический синдром, вызванный врожденными метаболическими нарушениями, идиопатический неонатальный гепатит и пороки развития желчных протоков. Причинами холестаза могут быть также инфекции, токсические поражения органов, цирроз печени, сердечно-сосудистая недостаточность, опухоли поджелудочной железы, паразитарные поражения, склерозирующий холангит.
Опасность холестаза в том, что он развивается у детей в скрытой форме. Симптоматика зависит от возраста, в котором проявилось заболевание, и особенностей организма.
Диагностика патологии
Диагностику и лечение синдрома холестаза проводит врач-гастроэнтеролог. Некоторые пациенты ошибочно консультируются с дерматологом, акцентируя внимание только на кожном зуде и не принимая во внимание прочие симптомы.
Заподозрить патологию врачу позволяют беседа с больным, внешний осмотр кожи и слизистых пациента. Пальпация и перкуссия часто позволяют выявить увеличение печени в размерах, болезненные области. Нередко холестатический синдром протекает почти бессимптомно, и на его наличие указывают только лабораторные анализы. Они заключаются в определении уровня билирубина, холестерина, щелочной фосфатазы, ферментов и желчных кислот в крови, желчных пигментов в моче.
Для общего анализа крови при холестазе характерны анемия, лейкоцитоз, завышенные значения СОЭ. В биохимическом анализе крови выявляются гипербилирубинемия (за счет прямого (конъюгированного) билирубина), гиперлипидемия, повышение активности ферментов, таких как аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ), щелочная фосфатаза (ЩФ), гаммаглутамилтранспептидаза (ГГТП). Обнаружение антимитохондриальных, антинуклеарных антител и антител к гладкомышечным клеткам позволяет заподозрить аутоиммунное поражение печени как возможную причину холестаза.
Инструментальная диагностика холестаза предполагает ультразвуковое и рентгеновское исследования органов брюшной полости, гастро- и дуоденоскопию, магнитно-резонансную или эндоскопическую ретроградную холангиопанкреатографию, чрескожную чреспеченочную холангиографию. Диагноз может быть установлен на любом этапе, даже просто после выполнения лабораторных анализов и УЗИ, не все вышеперечисленные исследования обязательно потребуются для диагностики.
Если результаты проведенных обследований сомнительны, то прибегают к биопсии печени (которая также может быть назначена на любом этапе диагностического поиска).
Лечение холестаза
Первая мера при выявлении холестаза или подозрении на него – коррекция питания. Особенностью такой диеты является замена животных жиров на растительные. Рекомендуется употреблять больше овощей и фруктов, выбирать нежирные сорта мяса и виды молочных продуктов. Полезны также каши на основе злаковых культур. Нужно ограничить жареные, копченые и острые продукты. Следует полностью отказаться от спиртного, крепкого кофе и чая.
- гепатопротекторы;
- антибиотики;
- цитостатики;
- препараты урсодезоксихолевой кислоты.
Лечение беременных осложняется рисками для плода при применении лекарств, потому для уменьшения симптоматики прибегают в первую очередь к простым и безопасным средствам – маски из овсяных хлопьев, отвар ромашки, использованию детского крема.
Холодная вода и сон в прохладном помещении облегчают кожный зуд. Однако при его усилении врачом могут быть назначены препараты желчных кислот, разрешенные к применению у беременных (в частности – урсодезоксихолевая кислота). Эти препараты определены американской Food and Drug Administration (FDA) на основании проведенных клинических исследований. Препараты, по которым накоплено достаточно данных о применении их у беременных, отнесены данной организацией к соответствующей группе (категории действия на плод).
Для успешного лечения холестаза у детей важно своевременно установить причину данного синдрома. Часто одними лекарствами патологию у этой группы больных не вылечить, тогда проводят хирургическую операцию.
- пластика желчевыводящих путей и наложение анастомозов;
- внешнее дренирование желчных протоков;
- удаление камней из полости желчного пузыря или самого органа.
Осложнения и прогноз
Часто прогноз для жизни пациента благоприятный – при холестазе печень довольно долго сохраняет свою функцию. Однако длительная желтуха и некомпенсированное течение синдрома приводят к печеночной недостаточности и печеночной энцефалопатии. У малой части пациентов при отсутствии лечения не исключено развитие сепсиса.
Нарушения моторики желчевыводящих путей
Среди многочисленных вариантов заболеваний желчевыводящих путей (холепатий) нарушения их моторики, или дискинезии, следует считать самыми распространенными, хотя бы по той причине, что они сопровождают практически любой патологический процесс в билиарном тракте.
Нарушения моторики желчевыводящих путей (ЖВП) можно подразделить на функциональные и связанные с органическими причинами. Также нарушения моторики билиарного тракта подразделяют на:
- дисфункции (дискинезии) желчного пузыря: гипо- и гиперкинетическая (гипо- и гипермоторная);
- дисфункции (дистонии) сфинктера Одди: гипо- и гипертоническая.
Причины дискинезий
Основными причинами дискинезий ЖВП являются:
- вегетативная дисфункция (наиболее частая причина функциональных холепатий);
- патология желчного пузыря (дискинезия на фоне органических нарушений);
- патология других органов пищеварения (в связи с нарушениями нервной и/или гуморальной регуляции).
Как следует из вышеуказанных причин, нарушения моторики ЖВП всегда носят вторичный характер. О «первичных дискинезиях» можно говорить лишь с определенной долей условности. В случае органических причин дискинезии и дистонии обусловлены поражением самих ЖВП, а при функциональных холепатиях – нарушением регуляции со стороны нервной системы.
Клинические проявления
Основными симптомами нарушений моторики ЖВП являются:
- боли в животе: в области правого подреберья и в эпигастральной области, тупые – острые; после еды – после нагрузки; типичная иррадиация – вверх, в правое плечо;
- тошнота, рвота;
- горечь во рту;
- признаки холестаза;
- увеличение печени;
- болезненность при пальпации;
- пузырные симптомы (в т.ч. болезненность в точке проекции желчного пузыря).
Характер болей в определенной степени определяется характером дискинезии: тупые боли после еды характерны для гипокинетических и гипотонических нарушений, тогда как сильные боли после нагрузки (физической или эмоциональной) указывают на гиперкинетические и гипертонические нарушения. Тошнота наблюдается относительно часто, но развитие рвоты указывает на тяжесть процесса. Горечь во рту является отражением нарушения моторики верхних отделов пищеварительного тракта в целом. Наконец, признаки холестаза могут отсутствовать или быть выражены в различной степени, что определяется характером основного патологического процесса.
При осмотре больного врач обращает внимание на «пузырные» симптомы, выявляемые при пальпации. Основными из них являются болезненность в точке проекции желчного пузыря, симптом Кера, симптом Мерфи, симптом Ортнера (Грекова), симптом Мюсси (Георгиевского; френикус-симптом). Всего же описано несколько десятков пузырных симптомов.
Дополнительные методы исследования
Исследования, позволяющие оценить моторику ЖВП и определить характер дискинезии:
- дуоденальное зондирование;
- пероральная и внутривенная холецистографии;
- ультразвуковое исследование;
- гепатобилиарная сцинтиграфия.
Дуоденальное зондирование позволяет оценить моторику ЖВП, цитологический и биохимический состав желчи, провести ее микробиологическое исследование. В то же время дуоденальное зондирование – длительное и плохо переносимое ребенком исследование. При этом эффект раскрытия сфинктера Одди при использовании сульфата магния удается добиться примерно в 70% случаев. Противопоказаниями к дуоденальному зондированию являются острый холецистит, холангит, обострение хронического холецистита, холангита, варикозное расширение вен пищевода, стенозы пищевода, склонность к бронхоспазмам, сердечная недостаточность. Приведенные выше обстоятельства ограничивает сферу применения данного метода, несмотря на уникальную информацию (недоступную для других методов исследования), которую можно получить при грамотном его проведении.
Наиболее широко в настоящее время для диагностики холепатий применяют ультразвуковое исследование (УЗИ). Чаще всего для оценки моторики желчного пузыря проводят функциональные тесты, назначая желчегонный стимулятор и оценивая изменения размеров желчного пузыря, которые измеряют до и после стимуляции (по данным ультразвукового исследования или, реже, пероральной холецистографии). В качестве стимулятора используются яичные желтки, ксилит, сорбит, лекарственные препараты. В норме поперечник желчного пузыря и его объем через 45 минут должны сократиться примерно на 50%. Более интенсивное сокращение говорит о его гипермоторике (гиперкинезии), а слабое – гипомоторике (гипокинезии). Метод не дает прямого ответа на вопрос о тонусе сфинктеров. Можно предположить, что появление боли на фоне стимуляции сокращения желчного пузыря является косвенным признаком гипертонии сфинктерного аппарата. Аналогичные результаты можно получить, используя рентгенологические методы исследования (холецистография), однако необходимость лучевой нагрузки на ребенка, так же как введения контрастного вещества, несколько ограничивают область их применения.
Гепатобилиарная сцинтиграфия (радиоизотопное исследование печени) проводится, в первую очередь, с целью оценки функции гепатоцита, но одновременно позволяет изучить моторную функцию ЖВП. Метод не является повседневным в силу сложности, необходимости специального оборудования, дороговизны. Кроме того, он не позволяет оценить другие характеристика желчевыводящей системы (форму и размеры протоков и желчного пузыря и др.).
Лечение
Коррекцию нарушений моторики ЖВП начинают с поиска причины и ее устранения – лечения основного заболевания ЖВП, коррекции вегетативного статуса и т.д. (табл. 1)
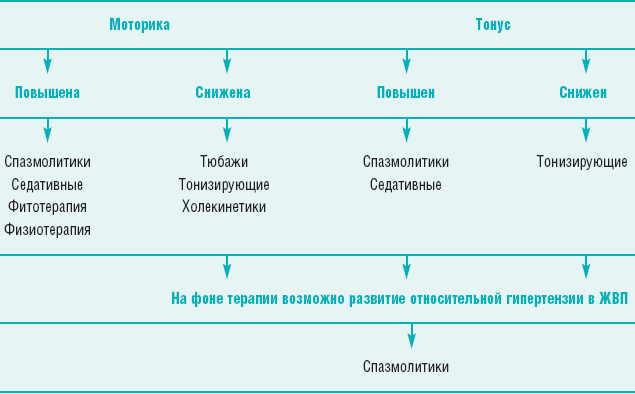
Таблица 1
Алгоритм коррекции дискинезий и дистоний ЖВПДиета. При любых формах дискинезий показано многократное питание в течение дня (5-6 раз), а также исключение жареных блюд, шоколада, какао, кофе, крепких бульонов, копченостей, газированных напитков.
При гипертонической и гиперкинетической формах дискинезий рекомендуется дробное (4-5 раз) питание с ограничением продуктов, вызывающих сокращение пузыря: жирные мясо, рыба и птица, растительное масло, изделия из жирного теста, пряности, грибы, бульоны, лук, чеснок, щавель, редька, маринады, копчености, газированные напитки. Также следует исключить продукты, вызывающие газообразование: ржаной хлеб, горох, бобы. Не рекомендуются любые холодные блюда.
При гипотонической гипокинетической формах дискинезий в диету должны быть включены фрукты, овощи, растительное и сливочное масло, сливки, сметана, яйца.
Желчегонные средства подразделяются на холеретики и холекинетики. Холеретики увеличивают концентрацию желчных кислот в желчи. К этой группе относятся препараты, содержащие компоненты бычьей желчи (Фестал, Аллохол, Холензим, Лиобил и др.) и/или растительные стеролы, входящие в состав желчегонных трав, увеличивающие концентрацию органических анионов. Противопоказаниями к назначению холеретиков, в первую очередь, содержащих компоненты желчи, являются гепатиты, циррозы печени, язвенная болезнь, эрозии слизистой оболочки желудочно-кишечного тракта, панкреатит, диарейный синдром. Эти же препараты, в связи с их раздражающим действием на слизистую оболочку желудочно-кишечного тракта, у детей с гастроэнтерологической патологией следует применять ограниченно.
Холекинетики стимулируют сократительную функцию желчного пузыря и снижают давление в билиарной системе (сернокислая магнезия, многоатомные спирты, растительные препараты – Фламин, Берберин и др.)
Высокоэффективным холекинетическим средством остаются тюбажи с минеральной водой. Утром натощак больной выпивает 100-150 мл теплой минеральной воды без газов, после чего ложится на правый бок, под который подкладывают теплую грелку, и лежит в течение 45-120 минут. В минеральную воду могут добавляться сорбит, сульфат магния, соль Барбара и др. Вместо минеральной воды могут использоваться соли, обладающие желчегонным эффектом, или мед. Конкретный стимулирующий состав подбирает врач, исходя из особенностей больного. Курс обычно состоит из 10 процедур, которые проводятся один раз в три дня.
Важным компонентом лечения являются холеспазмолитики (мебеверин, дротаверин, гимекромон и др.). Особое место среди миотропных спазмолитиков занимает мебеверин (Дюспаталин), обладающий двойным механизмом действия, препятствующим развитию гипотонии как побочного эффекта спазмолитической терапии. Особенностью Дюспаталина является его форма выпуска, обеспечивающая пролонгированный эффект. Дюспаталин назначается внутрь за 20 минут до еды по 1 капсуле 2 раза в день (утром и вечером). Многолетний опыт применения мебеверина показал не только эффективность препарата, но и его безопасность. Важной особенностью препарата является отсутствие антихолинергических эффектов, что значительно расширяет область его применения. В нашей стране Дюспаталин разрешен к применению у детей с 12 лет. Мебеверин является препаратом выбора для детей старше 12 лет при гипертонии сфинктеров, гиперкинезии и особенно при сочетании обоих нарушений.
Нейротропные средства назначаются с учетом характера дискинезии и вегетативной дисфункции. В соответствии с этим рекомендуют тонизирующие (женьшень, кофеин и т.п.) или седативные (бромиды, настой валерианы, настой пустырника и др.) препараты. Выбор препарата желательно обсудить с невропатологом.
Физиотерапия при гиперкинетических и гипертонических формах дискинезий может включать электрофорез с новокаином, парафиновые аппликации, общие радоновые или хвойные ванны, а при гипокинетических и гипотонических – электрофорез с или сульфатом магнезии, фарадизацию, гальванизацию, диадинамические токи Бернара.
Минеральные воды с высокой минерализацией, значительным содержанием газа, сульфатов, хлоридов (Ессентуки № 17, Арзни и др.) комнатной температуры или слегка подогретые за 30-60 минут до еды стимулируют моторику ЖВП, в то время как слабо минерализированные воды (Славяновская, Смирновская, Ессентуки №4, №20, Нарзан и др.) в подогретом виде обладают спазмолитическим и тормозящим моторику эффектом.
В качестве дополнительных средств при внепеченочном холестазе могут быть назначены гепатопротекторы, обеспечивающие защиту клеток печени и протоков от повреждающего действия желчи в условиях гипертензии в ЖВП.
