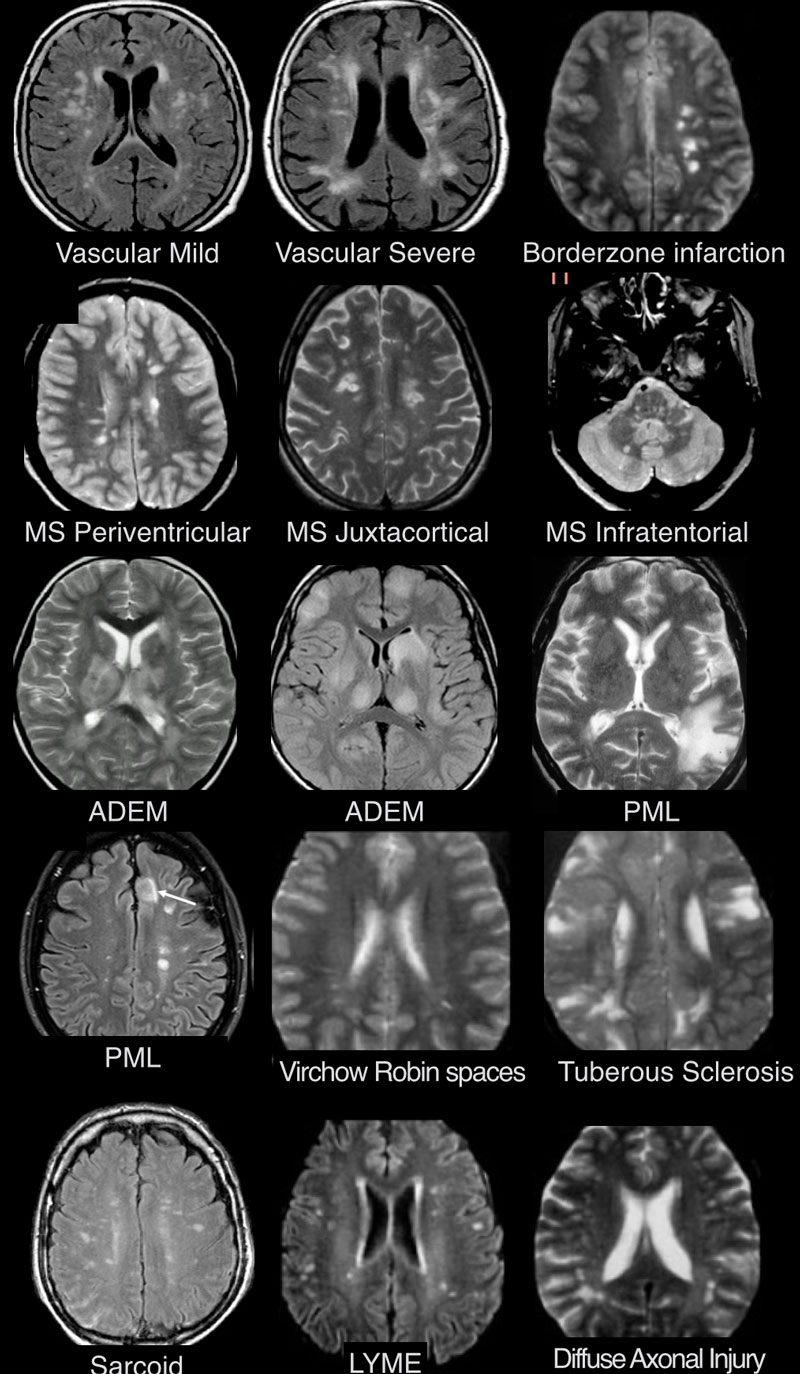
Нарушение центральной нервной системы
Нервная система объединяет деятельность всех органов и систем организма. Она состоит из центральной нервной системы, в которую входят головной и спиной мозг, а также из периферической нервной системы, в которую входят отходящие от головного и спинного мозга нервы.
Нервные окончания подходят к каждому участку человеческого тела, обеспечивая его двигательную активность и высокую чувствительность. Выделяют также отдел, иннервирующий внутренние органы и сердечно-сосудистую систему, это вегетативная нервная система.
Центральная нервная система состоит из:
Мозговые оболочки и спинномозговая жидкость играют роль амортизаторов, смягчающих всевозможные удары и толчки, которые испытывает тело и которые могли бы привести к повреждению нервной системы.
Результат деятельности нервной системы это та или иная активность, в основе которой лежит сокращение или расслабление мышц либо секреция или прекращение секреции желез.
Нарушение различных уровней и отделов нервной системы, в том численарушение центральной нервной системы вызываются многими причинами:
В последние годы возрастает роль сосудистых заболеваний и травм. К основным группам болезней ЦНС относятся сосудистые, инфекционные, наследственные заболевания, хронически прогрессирующие болезни нервной системы, опухоли головного и спинного мозга, травмы, функциональные заболевания ЦНС.
Нарушения центральной нервной системы
Сосудистые заболевания центральной нервной системы имеют все большее социальное значение, так как часто являются причиной смертности и инвалидизации населения. К ним относятся острые нарушения мозгового кровообращения (инсульты) и хроническая сосудисто-мозговая недостаточность, ведущая к выраженным изменениям со стороны мозга. Возникают эти заболевания на фоне атеросклероза, гипертонической болезни. Основными признаками острых нарушений мозгового кровообращения являются быстрое, часто внезапное развитие, а ткже следующие симптомы:
нарушение двигательной активности.
Инфекционные заболевания ЦНС
Инфекционные заболевания нервной системы могут вызываться:
Чаще всего при этом поражается головной мозг, бывают поражеия спинной и периферической нервной системы. Наиболее распространены первичные вирусные энцефалиты (например, клещевой). Развитием энцефалита может осложниться ряд таких заболеваний, как сифилис, грипп, малярия, корь.
Для всех нейроинфекций характерно появление на фоне высокой температуры общемозговых (головная боль, тошнота, рвота, нарушения чувствительности и двигательной активности) и очаговых поражений нервной системы. Симптомы проявления заболевания обычно следующие:
тошнота и рвота;
Хронически прогрессирующие болезни ЦНС
Хронически прогрессирующие болезни нервной системы это рассеянный склероз, миастения и некоторые другие заболевания. Причина их возникновения полностью не изучена, вероятно, это наследственная особенность строения нервной системы в сочетании с различными воздействиями (инфекции, обменные нарушения, интоксикации). Эти причины приводят к пониженной жизнеспособности той или иной системы организма.
Общими признаками этих заболеваний являются постепенное начало (чаще в среднем или пожилом возрасте), системность поражения и длительное течение с постепенным нарастанием признаков заболевания.
Наследственные заболевания ЦНС
Их принято на хромосомные (изменения в хромосомах, то есть на клеточном уровне) и геномные (изменения в генах — носителях наследственности). Наиболее часто встречающееся хромосомное заболевание это болезнь Дауна. Геномные заболевания делятся на формы с преимущественным поражением нервно-мышечной и нервной систем. Для людей, страдающими хромосомными болезнями, характерны проявления:
Травматические повреждения нервной системы это сотрясение мозга, ушиб и сдавление мозга, последствия травм головного и спинного мозга в виде энцефалопатии, к примеру. Сотрясение мозга проявляется расстройством сознания, головной болью, тошнотой, рвотой, расстройствами памяти. Если это ушиб мозга, то к описанным признакам присоединяются местные нарушения чувствительности и двигательной активности.
Нарушение центральной нервной системы это достаточно серьезное и прогрессирубщее нарушение, лечение необходимо проводить под присмотром невролога и нейрохирурга. Длительное лечение предполагает соблюдение назначений врача, это поможет быстрее оправиться от заболеваний ЦНС.
Дегенеративные заболевания ЦНС
Дегенерация центральной нервной системы представляет собой необратимые органические и функциональные изменения в спинном и головном мозге, которые приводят к психической дегенерации. Выделяют множество видов заболеваний, последствием которых являются нарушения работы нервной системы. Соответственно, лечение будет зависеть от вида заболевания и причин, его вызывающих. К сожалению, далеко не все болезни ЦНС поддаются лечению. Успешную терапию дегенеративных заболеваний ЦНС выполняют в Юсуповской больнице.
Дегенеративные заболевания ЦНС: общие понятия
Основными характеристиками группы дегенеративных заболеваний ЦНС являются следующие критерии:
- заболевания начинаются незаметно, до их появления нервная система могла работать абсолютно нормально;
- заболевания имеют постепенно прогрессирующее течение, могут длиться годы или десятилетия;
- некоторые дегенеративные заболевания связаны с наследственными факторами и развиваются у нескольких членов одной семьи;
- нейродегенеративное заболевание ЦНС характеризуется постепенной гибелью нейронов и заменой их глиальными элементами;
- атрофические процессы на начальной стадии развития патологии возникают в каком-либо определенном участке одного из полушарий головного мозга; далее в периоде развернутой стадии дегенерации атрофия в головном мозге становится практически симметричной.
Различные заболевания ЦНС, список которых достаточно длинный, остаются на стадии изучения. Достоверно неизвестны причины возникновения атрофических процессов при нормальном функционировании нервной системы большую часть жизни человека. Тем не менее, существует ряд факторов, которые могут провоцировать дегенерацию головного мозга:
- злоупотребление алкоголем, наркомания;
- токсическое влияние пестицидов и гербицидов;
- менингококковая инфекция;
- вирусные энцефалиты;
- дефицит витамина В12 и фолиевой кислоты.
Органические заболевания ЦНС
Наличие органического заболевания центральной нервной системы означает, что головной мозг неполноценен. Патология может быть врожденной или приобретенной. Неврологи утверждают, что органические нарушения ЦНС первой стадии можно найти у 98% населения, однако они не требуют лечения. Вторая и третья стадии характеризуется более серьезными поражениями и сопровождаются значительными отклонениями.
Врожденные органические поражения головного мозга происходят в период эмбрионального развития или во время родов в результате родовой травмы. Причинами их появления могут быть неблагоприятные факторы, которые влияли на беременную женщину:
- употребление женщиной алкоголя, наркотиков;
- тяжелое течение гриппа или других инфекционных заболеваний во время беременности;
- действие некоторых лекарственных препаратов;
- сильный стресс.
Приобретенные органические поражения могут возникнуть после инсульта, черепно-мозговой травмы, злоупотребления алкоголем и наркотиками, инфекционных заболеваний с поражением головного мозга.
Среди болезней, которые вызваны органическими поражениями ЦНС, выделяют олигофрению и деменцию. При олигофрении происходит задержка умственного развития. Заболевание возникает в период внутриутробного развития или на первом году жизни. У детей снижен интеллект, плохо развивается речь и моторика. При деменции происходит утрата уже приобретенных навыков и знаний. Постепенно деменция приводит к полной деградации человека. Рассматривая данное заболевание ЦНС, симптомы выделяют следующие: нарушение памяти, речи, ориентации в пространстве, человек не может учиться новому и теряет старые навыки и знания.
Инфекционные заболевания ЦНС
Инфекционные заболевания ЦНС являются одними из наиболее распространенных неврологических патологий. Заболевания ЦНС, вызванные инфекцией, очень опасны. Они имеют тяжелое течение, оставляют серьезные последствия и значительный неврологический дефицит. Инфекционные заболевания ЦНС могут вызывать бактерии, вирусы, грибковые заболевания. Чаще всего заболевания развиваются при проникновении в организм менингококка, стафилококка, пневмококка, энтеровирусов ECHO и Коксаки, эпидемического паротита, кандиды. Входными воротами для инфекции являются ЛОР-органы, также она передаётся контактным, гематогенным, лимфогенным, периневральным путем.
Инфекция может поражать нервную систему как первичное заболевание или возникнуть вторично, в результате развития инфекционного процесса вне ЦНС. К инфекционным заболеваниям ЦНС относят:
- менингит,
- энцефалит,
- полиомиелит,
- сифилис нервной системы,
- токсоплазмоз нервной системы,
- неврологические проявления ВИЧ-инфекции,
- паразитарные заболевания нервной системы.
Сосудистые заболевания ЦНС
Нарушение кровообращения в головном мозге провоцирует развитие сосудистых заболеваний ЦНС. Эти патологии чрезвычайно опасны, поскольку приводят в большинстве случаев к инвалидизации человека. Также сосудистые заболевания ЦНС имеют большой процент смертности. Поражение головного мозга происходит в результате ишемических и геморрагических инсультов, транзиторных ишемических атак, спонтанных субарахноидальных кровоизлияний. Причинами подобных патологий являются:
- аневризмы,
- тромбоэмболии,
- атеросклероз сосудов,
- гипертоническая болезнь,
- острые токсические поражения стенок сосудов,
- хронические дегенеративные заболевания стенок сосудов.
Пусковым механизмом развития инсультов могут быть сильные стрессы, судорожные припадки, алкогольная интоксикация, резкие перепады температуры тела. Сосудистое заболевание ЦНС чаще всего возникает спонтанно и требует незамедлительного обращения за медицинской помощью.
Лечение и диагностика дегенеративных заболеваний ЦНС
Опасность дегенеративных заболеваний ЦНС состоит в том, что их сложно предвидеть. При наличии провоцирующих факторов в жизни человека рекомендуется вести здоровый образ жизни и регулярно посещать невролога для профилактических осмотров. Заподозрив признаки заболевания ЦНС, следует немедленно обратиться к врачу. Чем раньше будет выявлено заболевание, тем больше шансов замедлить прогрессирование дегенеративных процессов в головном мозге.
Диагностика и лечение дегенеративных заболеваний будет зависеть от вида патологии. Определив клиническую картину болезни, врач назначит исследования для уточнения состояния пациента. Они могут включать лабораторные анализы, УЗИ, МРТ, КТ, и психологические тесты для определения состояния когнитивных навыков.
В Юсуповской больнице города Москвы работает клиника неврологии, в которой оказывают помощь высококвалифицированные неврологи, доктора наук. Врачи Юсуповской больницы имеют большой опыт лечения дегенеративных заболеваний ЦНС и используют в своей работе новейшие методики терапии и реабилитации, что позволяет браться за самые сложные случаи.
Обратиться за помощью, записаться на прием и получить консультацию специалистов можно по телефону.
Заболевания нервной системы
Постгерпетическая невралгия, что это, причины и симптомы. Расскажем, как лечится постгерпетическая невралгия, к какому врачу обращаться при нарушениях. Эффективные методы диагностики неврологических заболеваний.

Миотонический синдром
Миотонический синдром, что это, причины и симптомы. Расскажем, как лечится миотонический синдром, к какому врачу обращаться при нарушениях. Эффективные методы диагностики неврологических заболеваний.

Невралгия тройничного нерва
Невралгия тройничного нерва, что это, причины и симптомы. Расскажем, как лечится невралгия тройничного нерва, к какому врачу обращаться при нарушениях. Эффективные методы диагностики неврологических заболеваний.

Неврит
Неврит, что это, причины и симптомы. Расскажем, как лечится неврит, к какому врачу обращаться при нарушениях. Эффективные методы диагностики неврологических заболеваний.

Мышечная слабость
Мышечная слабость, что это, причины и симптомы. Расскажем, как лечится мышечная слабость, к какому врачу обращаться при нарушениях. Эффективные методы диагностики неврологических заболеваний.
Синдром запястного канала
Синдром запястного канала, что это, причины и симптомы. Расскажем, как лечится синдром запястного канала, к какому врачу обращаться при нарушениях. Эффективные методы диагностики неврологических заболеваний.

Ликворея
Ликворея, что это, причины и симптомы. Расскажем, как лечится ликворея, к какому врачу обращаться при нарушениях. Эффективные методы диагностики неврологических заболеваний.

Миастения
Миастения, что это, причины и симптомы. Расскажем, как лечится миастения, к какому врачу обращаться при нарушениях. Эффективные методы диагностики неврологических заболеваний.
Парез стопы (паралич)
Парез стопы (паралич), что это, причины и симптомы. Расскажем, как лечится парез стопы (паралич), к какому врачу обращаться при нарушениях. Эффективные методы диагностики неврологических заболеваний.

Невропатия лицевого нерва
Невропатия лицевого нерва, что это, причины и симптомы. Расскажем, как лечится невропатия лицевого нерва, к какому врачу обращаться при нарушениях. Эффективные методы диагностики неврологических заболеваний.
Информация на сайте является ознакомительной, проконсультируйтесь с лечащим врачом
Наши клиники
Направления
Популярные услуги
О компании
Пациентам
Связаться с нами
24/7 — работаем круглосуточно
Наши клиники
Направления
Популярные услуги
О компании
Пациентам
Наши клиники
Направления
Популярные услуги
О компании
Пациентам
Связаться с нами
24/7 — работаем круглосуточно
Связаться с нами
24/7 — работаем круглосуточно
Версия для слабовидящих
©2016-2021 Официальный сайт сети клиник ЦМРТ в Москве
ООО “ЦМРТ Новослободская” Лицензия № ЛО-77-01-010510 ИНН 7707832119 ОГРН 1147746434527
Сайт носит информационный характер и не является публичной офертой.
Стоимость услуг, их наличие и подробные характеристики уточняйте у представителей ЦМРТ, используя средства связи, указанные на Сайте
Органические поражения головного мозга: причины, симптоматика, лечение
Органические поражения мозга могут иметь различную природу и специфические механизмы развития. Они могут характеризоваться множеством различных невротических и психопатических нарушений. Достаточно обширный спектр клинических проявлений можно объяснить:
— Различиями в величине поражения.
— Спецификой области дефекта.
— Личностными качествами человека.
Недостаточность чаще всего заключается в изменениях функции мышления. Естественно, чем глубже разрушение, тем более четко проявляется недостаточность.
Основными причинами развития органических поражений являются:
— Повреждение мозга на этапе беременности или во время родов
— Открытые и закрытые черепно-мозговые травмы
— Менингит, абсцесс, энцефалит, арахноидиты и другие инфекционные заболевания.
— Злоупотребление алкоголем, наркотиками, никотином.
— Ишемический инсульт, энцефалопатия, геморрагический инсульт и другие сосудистые заболевания головного мозга.
— Опухоли
— Рассеянный склероз
— Болезнь Паркинсона
— Болезнь Альцгеймера
Подавляющее большинство случаев возникновения органических поражений мозга возникают по вине самого пациента. Например, спровоцировать поражение может интоксикация или же неправильное лечение инфекционных заболеваний.
Причины поражений ЦНС:
Пери-интранатальная патология
Во время беременности или родов даже незначительное влияние на организм матери может негативно отразиться на состоянии ребенка. Например, кислородное голодание (асфиксия), преждевременное отслоение плаценты, а также длительные роды могут повлечь за собой необратимые процессы в клетках головного мозга ребенка. Негативно может повлиять и снижение тонуса матки
В некоторых случаях это может повлечь за собой гибель ребенка в возрасте от 5 до 15 лет. Если жизнь удается сохранить, такие дети подвержены риску стать инвалидами в самом раннем возрасте. Практически всегда нарушения, которые были описаны выше, приводят к нарушениям психической сферы. Если изначально был снижен умственный потенциал, это может привести к формированию отрицательных черт характера
Различные психические нарушения у детей могут проявляться следующим образом:
— Задержка развития речи,
— отсутствие интересов к чему-либо,
— существенные нарушения познавательных процессов.
Черепно-мозговые травмы
ЧМТ — это повреждения мягких тканей головы, черепа или головного мозга. Причиной может стать автомобильная авария или же бытовая травма. Черепно-мозговые травмы принято делить на закрытые и открытые. Определить наличие открытой травмы можно в том случае, когда есть сообщение полости черепа с внешней средой. Если сообщения нет – травма закрытая.
В клинике могут присутствовать как психические, так и неврологические нарушения. Неврологические проявляются в нарушениях движения конечностей, дефектах речи и сознания. Также могут возникать и эпилептические приступы. Нередкими являются и поражения черепно-мозговых нервов.
Психические нарушения провоцируют возникновение нарушений поведения, а также различные когнитивные дефекты. Когнитивные нарушения могут проявляться посредством неспособности ребенка получать и обрабатывать информацию, которая «приходит» извне. Также существенно снижается способность ребенка к обучению, самостоятельному принятию решений, страдает логика и мышление. Такие нарушения могут сопровождаться повышенной агрессивностью, замедленными реакциями на различные раздражители. Также присутствуют безосновательные страхи, астения, дезорганизация, быстрые смены настроения.
Инфекционные заболевания ЦНС
Существует достаточно большое количество агентов, которые могут вызывать поражения центральной нервной системы. Основным является вирус Коксаки, герпетическая инфекция, ЕСНО. Они могут провоцировать возникновение менингита, арахноидитов, энцефалита. Центральная нервная система может быть поражена и при ВИЧ-инфекции, когда болезнь находится на последней стадии. Проявляется чаще всего в виде абсцессов, лейкоэнцефалопатий.
Проявляться психические нарушения, спровоцированные инфекционной патологией могут следующим образом:
— Астенический синдром: слабость, быстрая утомляемость, существенное снижение работоспособности.
— Полная или частичная психологическая дезорганизация.
— Аффективные расстройства.
— Нарушения целостности личности.
— Психозы: параноидные, ипохондрические, истерические.
— Интоксикация
К интоксикации может привести неконтролируемое употребление наркотических средств, алкоголя, никотина, а также отравление грибами, солями тяжелых металлов, угарным газом. Отравление возможно и при передозировке лекарственными препаратами. Клинические последствия зависят от специфики употребляемого вещества. Также возможно развитие и неврозоподобных нарушений.
Если отравление произошло из-за употребления димедрола, атропина, различных антидепрессантов, проявляется оно делирием. Если же употреблялся психостимулятор, возможен интоксикационный параноид. Характерными для такого типа интоксикации являются зрительные, слуховые и тактильные галлюцинации, бредовые идеи. Также возможным является и маниакальноподобное состояние, которое проявляется эйфорией, сексуальной и двигательной расторможенностью, ускоренными процессами мышления.
Если интоксикация имеет хронический характер, пациент столкнется со следующими ее проявлениями:
— Истощаемость, вялость, ипохондрия, заметное снижение работоспособности, различного рода депрессивные расстройства.
— Нарушения памяти, снижение уровня интеллекта, нарушения внимания.
— Сосудистые заболевания
К сосудистым заболеваниям головного мозга относят:
— Геморрагический инсульт.
— Ишемический инсульт.
— Дисциркуляторная энцефалопатия.
Геморрагический инсульт возникает по причине пропитывания крови сквозь стенки сосудов или же разрыва аневризма. В результате формируются гематомы. Ишемический инсульт возникает из-за закупорки тромбом сосуда, атеросклеротической бляшкой. Как результат, образуется очаг, лишенный достаточного количества кислорода, питательных веществ.
Дисциркуляторная энцефалопатия может развиться при гипоксии, которая имеет хронический характер. При этом во всем мозге формируется большое количество очагов. Причин, которые провоцируют развитие опухолей в мозге, может быть множество:
— Генетическая предрасположенность.
— Воздействие химических веществ.
— Ионизирующее излучение.
На сегодняшний день медики активно обсуждают вероятность негативного влияния ушибов, сотовых телефонов и различных травм в области головы.
Если обнаружена сосудистая патология, могут развиваться различные психические нарушения. Как правило, они напрямую зависят от месторасположения очага. Как показывает практика, наиболее часто они возникают тогда, когда поражено правое полушарие.
Проявляться они могут в виде:
— Когнитивных нарушений (чтобы замаскировать данное нарушение, больные пользуются записными книжками, где фиксируют всю необходимую информацию).
— Существенное снижение уровня критики собственного состояния.
— Затяжная депрессия.
— Нарушения сна.
— Проявление агрессивного поведения.
— Астенический синдром.
— Сосудистая деменция
Отдельно стоит рассматривать сосудистую деменцию. На сегодняшний день она разделяется на несколько типов:
— Связанные с инсультом.
— Безинсультные.
— Варианты, вызванные нарушениями
Больные, имеющие вышеописанные патологии, имеют ригидность всех или большинства процессов, их лабильность. Также наблюдается и существенное снижение круга интересов. Интенсивность выраженности когнитивных нарушений обусловлена целым рядом характеристик, среди которых может быть даже возраст больного.
Демиелинизирующее заболевание
Одним из основных заболеваний является рассеянный склероз. Очаги формируются с разрушением оболочек нервных окончаний.
Психические нарушения при этом могут быть следующими:
— Повышенные показатели утомляемости, слабость, существенное снижение работоспособности.
— Наблюдается снижение интеллекта, памяти, рассеянное внимание.
— Маниакально-депрессивный психоз.
— Депрессия.
— Нейродегенеративные заболевания
В эту категорию можно отнести болезнь Альцгеймера и болезнь Паркинсона. Симптомы, как правило, проявляются уже в пожилом возрасте.
Наиболее часто встречается при болезни Паркинсона депрессия. Она сопровождается глубоким ощущением пустоты, эмоциональной бедности. Также снижается возможность человека ощущать радость, получать удовольствие. Человек может вести себя излишне агрессивно, грустить или же проявлять неоправданный пессимизм. Депрессия может быть дополнена различными тревожными расстройствами (у 70% больных).
Болезнь Альцгеймера является дегенеративным заболеванием, которое проявляется заметным снижением когнитивных функций, а также изменениями поведения и структуры личности. Люди с болезнью Альцгеймера неспособны узнавать привычные предметы, хорошо знакомых людей, они забывчивы и растеряны. Они быстро впадают в состояние депрессии, испытывают дезориентированность, беспокойство, ощущают эмоциональные расстройства.
Как лечить?
Тактика лечения должна быть основана на специфике органической патологии.
Инфекционные патологии лечат с использованием антибиотиков, которые проявляют чувствительность к конкретному возбудителю. Если же причина в вирусной инфекции, доктор назначит иммуностимуляторы и различные противовирусные препараты. Геморрагические инсульты требуют немедленного удаления гематомы. Ишемические инсульты – антикоагулянтной, противоотечной, сосудистой терапии.
Коррекция различных психических нарушений при этом может быть как медикаментозной, так и без назначения специальных препаратов. Но наиболее быстрого результата удается достигнуть при комбинированном лечении.
Медикаментозное лечение включает назначение следующих препаратов:
— Ноотропных.
— Церебропротективных.
— Транквилизаторы.
— Антидепрессанты.
— Если необходимо провести коррекцию сна, врач дополнительно назначает снотворные средства.
Для того, чтобы лечение принесло наилучшие результаты, также применяется и психотерапия:
— Гипноз.
— Психоанализ.
— Аутотренинг.
— Арт-терапия.
— Гештальт-терапия.
Такое лечение является обязательным для детей, так как медикаментозное лечение может спровоцировать различные побочные эффекты.
Родственники больных должны отчетливо понимать, что люди с органическими поражениями головного мозга могут забывать принимать назначенные препараты или же пропускать сеансы психотерапии. Поэтому так важно следить за тем, чтобы все назначения врача выполнялись регулярно.
Помните: раннее диагностирование нарушений позволит ускорить процесс лечения больных. Именно поэтому сразу же обращайтесь к специалистам, как только заподозрили наличие органических поражений головного мозга.
Демиелинизирующие заболевания
Демиелинизирующие заболевания – это большая группа болезней, при которых разрушаются миелиновые оболочки структур центральной и периферической нервной системы. Они имеют мультифакториальную природу, возникают при сочетании отягощенной наследственности и внешних факторов риска. Самые распространенные нозологии: рассеянный склероз, разные клинические формы рассеянного энцефаломиелита и полинейропатий. Диагностика демиелинизирующих патологий требует проведения МРТ, нейрофизиологических и иммунологических исследований. Лечение включает гормонотерапию, иммуносупрессию, экстракорпоральную гемокоррекцию, мультидисциплинарную реабилитацию.
МКБ-10


Общие сведения
В России зарегистрировано более 500 тыс. больных с разными демиелинизирующими патологиями, из которых 30% составляют люди с рассеянным склерозом. Уровень заболеваемости колеблется в пределах 30-70 случаев на 100 тыс. населения в разных регионах страны. Демиелинизирующие болезни представляют серьезную проблему здравоохранения, поскольку они снижают качество жизни и трудоспособность, требуют больших затрат на лечение. Специалисты в сфере экспериментальной и практической неврологии постоянно работают над новыми методами терапии, которые дают надежду на достижение стойкой ремиссии или полное излечение.

Причины
Общепринята мультифакториальная теория демиелинизирующих заболеваний, согласно которой они возникают при сочетании внешних и внутренних провоцирующих факторов. Большинство патологий связаны с наследственными причинами. Лучше всего эти закономерности изучены у больных рассеянным склерозом (РС), за развитие которого отвечают как минимум 2 гена из комплекса HLA. К экзогенным факторам риска относятся следующие:
- Инфекции. Специфический возбудитель рассеянного энцефаломиелита – вирус ОРЭМ. Зачастую демиелинизацию провоцируют вирусы кори, краснухи, инфекционного мононуклеоза. Особого внимания заслуживает ВИЧ-инфекция: энцефалопатия и деменция развиваются у 15-20% больных на стадии СПИДа.
- Метаболические нарушения. Демиелинизирующие процессы по типу миелинолиза развиваются при накоплении продуктов азотистого обмена на фоне ХПН, декомпенсированном сахарном диабете, патологии цикла обмена мочевины.
- Церебральная ишемия. Поражение миелиновых оболочек провоцируется эпизодами нарушения мозгового кровообращения. Они характерны для людей с осложненным течением артериальной гипертензии, повторными гипертензивными кризами, тяжелыми аритмиями.
- Интоксикация. В развитии демиелинизирующих заболеваний играют роль отравления химическими растворителями, лакокрасочной продукцией, угарным газом. К провоцирующим факторам относят передозировки лекарственных препаратов, которые влияют на регуляцию кардиореспираторной деятельности и вызывают гипоксию.
- Вакцинация. Описаны единичные случаи поражения ЦНС после проведения иммунизации АКДС и КПК, при факультативной вакцинации против гриппа и бешенства. Такие патологии вызваны индивидуальной реакцией организма на прививку и чаще развиваются у пациентов с отягощенной наследственностью.
Патогенез
Миелин представляет собой наружную оболочку нервных волокон и состоит из нескольких слоев плазмолеммы. Он обеспечивает электроизоляцию и питание нервов, чтобы импульсы могли быстро достигать разных структур нервной системы. Демиелинизация – патологический процесс утраты миелина при относительной сохранности аксонов. Ее следует отличать от миелинопатий – заболевания, при котором нарушаются первичные процессы образования миелиновых оболочек.
В зависимости от типа повреждения выделяют 4 вида демиелинизации: дизиммуновоспалительная, вирусная, метаболическая и гипоксически-ишемическая. Дизиммуновоспалительные формы встречаются при рассеянном склерозе и близких к нему патологиях. Она проявляется избирательной очаговой деструкцией миелина, появлением липофитов и пролиферацией микроглиоцитов. При этом большинство аксонов в ЦНС продолжают функционировать.
Вирусные демиелинизирующие заболевания развиваются при накоплении в нервной ткани патогенов, которые постепенно разрушают миелиновые оболочки. Гипоксически-ишемическое повреждение сопряжено с хроническими эпизодами гипоперфузии мозга либо с поражением ЦНС нейротоксическими агентами. Метаболическая демиелинизация может быть связана с резкими колебаниями уровня натрия. В этом случае развивается центральный понтинный миелинолиз.

Классификация
С учетом этиопатогенеза демиелинизирующие заболевания подразделяются на первичные, которые возникают без четкой причины под влиянием аутоиммунных механизмов, и вторичные – результат повреждающего действия вирусных или токсических агентов. В практической неврологии широко применяется классификация по локализации поражения и клиническому течению. Согласно ей, выделяют такие варианты демиелинизирующих болезней:
1. Поражения ЦНС. В этом случае повреждение локализовано в белом веществе головного и спинного мозга. Заболевания отличаются тяжелым течением, неуклонным прогрессированием и нарушением всех неврологических функций. По скорости развития они подразделяются на подгруппы:
- Острые. К этой категории относят первичный рассеянный энцефаломиелит и его отдельные формы: оптикомиелит, диссеминированный миелит, полиоэнцефалит. Острое течение типично для параинфекционных и вакцинальных энцефалопатий.
- Подострые. Такой тип течения характерен для рассеянного склероза, который проявляется в виде цереброспинальной, церебральной, оптической и других клинических форм.
- Хронические. В эту группу демиелинизирующих заболеваний входят энцефалиты Даусона, Петте-Деринга, диффузный лейкоэнцефалит Шильдера.
2. Поражение периферических нервов. Чаще всего диагностируется первичный полирадикулоневрит при болезни Гийена-Барре. Также к группе периферических демиелинизирующих патологий относят инфекционные и токсические нейропатии, диабетическую полинейропатию.
Симптомы демиелинизирующих заболеваний
Рассеянный склероз
Дебют происходит в молодом возрасте. Начальные симптомы представлены парестезиями в одной или нескольких конечностях, мышечной слабостью в руках и ногах, периодическими нарушениями зрения. Пациенты отмечают легкую дискоординацию движений, неустойчивость походки. Иногда в начале болезни проявляются расстройства функций тазовых органов: недержание мочи, частые позывы на мочеиспускание.
По мере прогрессирования рассеянного склероза возникают парезы или параличи конечностей, нарушаются функции черепно-мозговых нервов (ЧМН), усиливаются поражения чувствительных нервных волокон. Присоединяется спастичность мышц, которая усиливается при вертикализации пациента и во время ходьбы. Для РС типичен синдром диссоциации: несоответствие между поражениями внутренних органов и клиническими симптомами.
Острый рассеянный энцефаломиелит
Клинические проявления демиелинизирующего заболевания соответствуют энцефалопатии. Патология манифестирует нарушениями сознания разной степени тяжести – от оглушенности до комы. Пациентов беспокоят сильные головные боли, тошнота, рвота, которая не приносит облегчение. Неврологическая симптоматика достигает максимума в течение нескольких дней, из-за чего больные госпитализируются в отделение интенсивной терапии.
Очаговые проявления вариабельны и зависят от локализации поражения. Демиелинизирующая патология проявляется нарушениями координации, параличами половины дела, нарушениями зрения, речи и других функций, которые контролируются ЧМН. До 35% случаев сопровождается эпилептическими приступами, около 25% пациентов страдают от корешкового болевого синдрома, дисфункции тазовых органов.
Синдром Гийена-Барре
Главным признаком заболевания является симметричные мышечная слабость, которая начинается в ногах и постепенно распространяется на мышцы туловища, верхних конечностей, лица и шеи. Она сопровождается шаткостью походки, покалыванием в руках и ногах, болями в спине. В процесс вовлекаются мышцы, отвечающие за глотание и артикуляцию, поэтому развивается дисфагия, дизартрия. При параличе дыхательной мускулатуры возможна асфиксия.
Другие виды полинейропатий
Повреждения периферических нервов проявляются сочетанием моторных, сенсорных и вегетативных симптомов. Большинство случаев демиелинизирующего заболевания начинается с мышечной слабости в дистальных отделах конечностей, которая постепенно распространяется на вышележащие отделы тела и может достигать дыхательной мускулатуры. Характерно угнетение или полное отсутствие сухожильных рефлексов.
В дебюте полинейропатии пациенты жалуются на симметричное нарушение чувствительности по типу «носков» и «перчаток». В дистальных отделах наблюдается повышенная болевая и тактильная чувствительность, некоторые больные жалуются на ощущение ползания мурашек и онемение кожи. Постепенно симптомы раздражения сменяются признаками выпадения неврологической функции, нарушается температурная и болевая чувствительность.
Осложнения
Демиелинизирующие болезни сопровождаются неврологическим дефицитом, который неумолимо прогрессирует. На поздних стадиях пациенту устанавливают группу инвалидности из-за двигательных или когнитивных нарушений. При остро протекающих заболеваниях (концентрическом склерозе, рассеянном энцефаломиелите) летальный исход возможен в первые месяцы. Диффузно-диссеминированный склероз завершается смертью через 3-7 лет от появления симптоматики.
Для демиелинизации характерно тотальное поражение мышц, поэтому как минимум у трети больных развивается дыхательная недостаточность, нарушение пережевывания и глотания пищи, расстройства речевой функции. Особенно тяжело протекает бульбарный синдром, вызванный поражением (ЧМН). Присоединяются расстройства вегетативной нервной системы, которые проявляются аритмиями, колебаниями артериального давления. нарушениями перистальтики и работы тазовых органов.
Диагностика
Для выявления демиелинизирующих заболеваний пациенту требуется полное обследование у врача-невролога. На первичной консультации большое внимание уделяется сбору анамнеза, поскольку у 80% людей выявляются факторы риска в виде перенесенных инфекций, ятрогенных вмешательств, интоксикации и прочих экзогенных вредностей. Осмотр дополняется оценкой неврологического статуса. Диагностическая программа состоит из следующих методов:
- Магнитно-резонансная томография. Нейровизуализация головного и спинного мозга является основным методом для диагностики демиелинизации в ЦНС, определения ее топографии и размеров. Внимание врачей привлекает сочетание накапливающих и не накапливающих контрастное вещество очагов в рамках одного МРТ-снимка.
- Нейрофизиологическая диагностика. При судорожном синдроме обязательно проводят классическую электроэнцефалографию и ЭЭГ с депривацией сна для выявления эпилептиформной активности. Признаки патологии периферических нервов требуется выполнение электронейромиографии, которая определяет локализацию патологии и скорость прохождения нервных импульсов.
- Иммунологические анализы. Обязательным при РС считается исследование крови и ликвора на олигоклональные антитела IgG. Чтобы определить возможные провоцирующие факторы, проводится анализ на антитела к нативной ДНК, кардиолипину, волчаночному антикоагулянту. Отличить РС от оптиконевромиелита позволяет исследование на антитела к аквапорину-4.
- Дополнительные методы. Базовая диагностическая программа включает общие анализы крови и мочи, расширенный биохимический анализ крови, определение острофазовых показателей. Для исключения хронических инфекций выполняются серологические и молекулярно-генетические реакции.
- Консультации специалистов. Зрительные нарушения требуют консультации офтальмолога, проведения офтальмоскопии, биомикроскопии глаза и визометрии. При снижении слуха пациента направляют на консультацию к отоларингологу с обязательным проведением аудиометрии, исследованием слуховых вызванных потенциалов.
Дифференциальная диагностика
Дифференциальная диагностика демиелинизирующих процессов сложна из-за разнообразия клинической картины, отсутствия четких клинико-морфологических критериев. При обследовании исключают вирусные и бактериальные энцефалиты, системные болезни соединительной ткани, паранеопластический синдром. В сложных случаях симптоматику дифференцируют с проявлениями митохондриальных заболеваний, для чего назначают биопсию мышц и ДНК-диагностику.

Лечение демиелинизирующих заболеваний
Консервативная терапия
Схема лечения подбирается индивидуально для каждого больного с учетом вида заболевания, его стадии, степени тяжести и клинических особенностей. Пациенты с умеренными проявлениями неврологического дефицита и стабильным развитием болезни проходят лечение в домашних условиях под наблюдением врача. При более тяжелых формах требуется госпитализация в неврологический стационар или реанимационное отделение. При демиелинизирующих заболеваниях показано несколько направлений консервативной терапии:
- Иммуносупрессия. Поскольку патология носит аутоиммунный характер, для купирования симптоматики назначают лечение глюкокортикостероидами. Для быстрого купирования обострения показана гормональная пульс-терапия с парентеральным введением лекарств. При их неэффективности применяются цитостатики, интерфероны, моноклональные антитела.
- Коррекция неврологических симптомов. Для ликвидации мышечной спастичности применяются миорелаксанты центрального действия, антиконвульсанты. Чтобы уменьшить координационные нарушения, используют препараты против системного головокружения. Коррекцию психоэмоционального статуса проводят антидепрессантами и анксиолитиками.
- Экстракорпоральные методы. Для удаления циркулирующих антител и иммунных комплексов проводят каскадную фильтрацию плазмы, криоаферез, лимфоцитаферез и другие методы гемоккоррекции. Терапия ускоряет наступление ремиссии и увеличивает ее продолжительность.
При вторичных формах демиелинизирующих процессов, связанных с конкретным этиологическим фактором, по возможности устраняют первопричину. Пациентам назначают противовирусную или антибактериальную терапию нейроинфекций, рациональную гипогликемическую терапию, медикаментозные и экстракорпоральные методы лечения ХПН. При токсических формах полинейропатии необходимо прекратить контакт с ядовитым веществом и ввести соответствующие антидоты.
Экспериментальное лечение
Ведутся клинические испытания блокатора ионов кальция (4-амидопирина) для купирования симптоматики демиелинизирующих процессов в ЦНС. Доказано, что препарат ускоряет проводимость по миелиновым нервным волокнам и уменьшает явления неврологического дефицита. Он действует на кальциевые каналы аксолеммы волокон, благодаря чему регулирует потенциал действия.
В 2017 году группа американских ученых представила уникальный метод генной терапии, который основан на подавлении активности иммунных клеток и ликвидации аутоиммунных повреждений миелина. Исследователи создали безопасный вирус с генетическим кодом MOG, который встраивается в ДНК печени и снижает агрессию Т-киллеров на головной мозг. Терапия находится в стадии разработки и требует длительной подготовки к клиническим исследованиям.
Реабилитация
Пациентам требуется комплексный уход и медико-социальная реабилитация. Эти меры направлены на повышение качества жизни, нормализацию физического и интеллектуального функционирования человека. Лечебная физкультура (ЛФК) улучшает силу скелетной мускулатуры, тренирует сердечно-сосудистую и дыхательную системы. Рекомендованы когнитивные тренировки, занятия с логопедом и клиническим психологом.
Прогноз и профилактика
Несмотря на усовершенствование знаний об этиопатогенезе и возможностях лечения, демиелинизирующие болезни пока представляют неразрешимую проблему для неврологии. Комплексная терапия замедляет или останавливает их прогрессирование, однако методы полного излечения не разработаны. Осторожный оптимизм внушают направления иммунотерапии и генной терапии, которые влияют на первопричину развития заболеваний.
Эффективные меры первичной профилактики отсутствуют. Чтобы снизить риск активации аутоиммунных процессов, пациентам с генетическими факторами риска рекомендуется избегать токсических воздействий, нейроинфекций, полипрагмазии лекарственных препаратов. Необходим рациональный подход к плановой вакцинации, которая предупреждает корь, краснуху и другие инфекции, выступающие триггерами демиелинизирующей болезни.
1. Неврология. Национальное руководство/ под ред. Е.И. Гусева, А.Н. Коновалова, В.И. Скворцовой. – 2018.
2. Редкие демиелинизирующие заболевания центральной нервной системы/ Т.Е. Шмидт// Неврологический журнал. – 2016. – №. 5.
3. Дифференциальная диагностика миелитов при демиелинизирующих заболеваниях/ И.С. Бакулин// Нервные болезни. – 2015. – №. 4.
4. Демиелинизирующие заболевания/ Ю.И. Стаднюк, Д.С. Лезина, О.В. Воробьева// Лечение заболеваний нервной системы. – 2012. – №2.
Резидуально-органическое поражение ЦНС: причины, симптомы, лечение и прогноз

Органическое поражение центральной нервной системы (ЦНС) – это диагноз, который указывает на то, что человеческий мозг находится в нестабильном состоянии и считается неполноценным.
В результате таких поражений в мозгу происходят дистрофические расстройства, разрушение и отмирание мозговых клеток или их некротизация. Органическое поражение делится на несколько степеней развития. Первая стадия является присущей большинству обычных людей, что считается нормой. Но вторая и третья – требует врачебного вмешательства.
Резидуальное поражение ЦНС – это такой же диагноз, который показывает, что болезнь появилась и сохранилась у человека в перинатальный период. Чаще всего этим страдают младенцы.
Отсюда можно сделать очевидный вывод. Резидуально-органическое поражение ЦНС – это нарушения головного или спинного мозга, которые были получены в период, когда ребенок находится еще в утробе (не менее 154 дней со дня зачатия) или в течение недели после его появления на свет.
Механизм повреждения
Одной из всех «не состыковок» болезни является тот факт, что нарушение такого типа относится к невропатологии, но его симптоматика может относиться к другим ответвлениям медицины.
Из-за внешнего фактора у матери появляются сбои при формировании фенотипа клеток, которые отвечают за полноценность перечня функций центральной нервной системы. Вследствие этого появляется задержка развития плода. Именно такой процесс может становиться последним звеном на пути к нарушениям ЦНС.
Касательно спинного мозга (так он тоже входит в ЦНС), соответствующие поражения могут появиться в результате неправильного акушерского пособия или при неаккуратных поворотах головки при выведении ребенка.
Причины и факторы риска
Перинатальный период также можно назвать «хрупким периодом», потому что в это время буквально любой неблагоприятный фактор может служить причиной развития пороков ЦНС младенца или плода.
К примеру, врачебная практика имеет случаи, которые показывают, что органическое поражение центральной нервной системы вызывают следующие причины:

- наследственные болезни, которые характеризуются патологией хромосом;
- заболевания будущей мамы;
- нарушение родового календаря (долгие и тяжелые роды, преждевременные роды);
- развитие патологии во время беременности;
- нарушенное питание, недостаток витаминов;
- экологические факторы;
- принятие медикаментов во время беременности;
- стрессовое состояние мамы во время беременности;
- асфиксия при родах;
- атония матки;
- инфекционные заболевания (и в период лактации);
- незрелость беременной девушки.
Кроме этого, на развитие патологических изменений может влиять употребление различных биодобавок или спортивного питания. Их состав может пагубно сказываться на человеке, с определенными особенностями организма.
Классификация поражений ЦНС
Перинатальное поражение ЦНС делится на несколько типов:
- Гипоксически-ишемические. Характеризуется интернатальными или постанальными поражениями ГМ. Появляется в результате проявления хронической асфиксии. Проще говоря, главной причиной такого поражения является дефицит кислорода в организме плода (гипоксия).
- Травматическое. Это тип повреждения, которое получено новорожденным в процессе родов.
- Гипоксически-травматические. Это сочетание кислородной недостаточности с травмой спинного мозга и шейного участка позвоночника.
- Гипоксически-геморрагическое. Такое повреждение характеризуется травмой при родах в сопровождении сбоя кровообращения мозга с последующими кровоизлияниями.
Симптомы в зависимости от тяжести

У детей резидуально-органические повреждения трудно увидеть невооруженным глазом, но опытный невролог, уже на первом осмотре малыша сможет определить, внешние признаки болезни.
Зачастую это бывает непроизвольное дрожание подбородка и ручек, беспокойной состояние младенца, синдром тонусных нарушений (отсутствие напряжений в мышцах скелета).
А, если поражение тяжелого характера, то оно может проявляться неврологическими симптомами:
- паралич любой конечности;
- нарушение движений глаз;
- рефлекторные сбои;
- потеря зрения.
В некоторых случаях симптоматику можно заметить только пройдя определенные диагностические процедуры. Такая особенность называется немым протеканием болезни.
Общие симптомы резидуально-органического поражения центральной нервной системы:
- безосновательное утомление;
- раздражительность;
- агрессия;
- психическая неустойчивость;
- переменчивое настроение;
- снижение интеллектуальных способностей;
- постоянное душевное волнение;
- заторможенность действий;
- ярко выраженная рассеянность.
Кроме этого, больному свойственны симптомы психического инфантилизма, мозговой дисфункции и нарушения личности. При прогрессировании заболевания, комплекс симптомов может пополняться новыми патологиями, что при отсутствии лечения может привести к инвалидности, а в худшем случае – летальному исходу.
Необходимый комплекс мер

Далеко не секрет, что заболевания такой степени опасности трудно вылечить одиночными методами. А уж тем более для устранения резидуально-органического поражения ЦНС и подавно необходимо назначение комплексного лечения. Даже при сочетании нескольких методов терапии процесс выздоровления будет длиться довольно долго.
Для правильного подбора комплекса, строго-настрого необходимо обращаться к лечащему врачу. Обычно в комплекс назначенной терапии входит следующий комплекс мер.
Лечение с помощью препаратов разного направления:
- успокоительные;
- психотропные препараты;
- ноотропы;
- антипсихотические средства;
- витамины и минералы для улучшение работы мозга.

Внешняя коррекция (лечение внешней стимуляцией):
- массаж;
- лечение специальными нагрузками (кинезотерапия);
- физиотерапия (лазеротерапия, миостимуляция, электрофорез и др);
- рефлексотерапия и иглотерапия.
Методы нейрокоррекции
Нейрокоррекция – психологические методики, которые используют для восстановления нарушенных и потерянных функций ГМ.
При наличии дефектов речи или нервно-психических нарушений, специалисты подключают к лечению психолога или логопеда. А в случае проявления слабоумия, рекомендуется обратиться за помощью к педагогам образовательных учреждений.
Кроме того, пациент стоит на учете у невролога. Он должен проходить регулярное обследование у врача, который ведет его лечение. Доктор может назначать новые лекарства и другие лечебные мероприятия с появлением такой потребности. В зависимости от степени тяжести болезни, пациент может нуждаться в постоянном наблюдении родных и близких.
Подчеркнем, лечение резидуально-органического поражения ЦНС в период острого проявления ведется только в условиях стационара, и только под присмотром квалифицированного специалиста.
Помните! Своевременное лечение органического поражения ЦНС сможет остановить развитие осложнений, уменьшить последствия заболевания, устранить симптоматику и полностью реабилитировать нервную систему человека.
Реабилитация — все в руках матери и медиков

Реабилитационные мероприятия при данном заболевании, как и при его лечении, должен назначать лечащий врач. Они направлены на устранение сформировавшихся осложнений в соответствии с возрастом больного.
При оставшихся двигательных расстройствах, обычно назначают физические методы воздействия. В первую очередь рекомендуется делать лечебную гимнастику, основная идея которой, будет направлена на «оживление» пораженных областей. Дополнительно физиотерапия снимает отеки нервных тканей и возвращают тонус мышц.
Задержки психического развития устраняют с помощью специальных препаратов, которые обладают ноотропным эффектом. Кроме таблеток также проводят занятия с логопедом.
Для снижения активности эпилепсии используют противосудорожные средства. Дозирование и сам препарат должен выписывать лечащий врач.
Повышенное внутричерепное давление должно устраняться постоянным контролем ликворной жидкости. Назначаются аптечные препараты, которые повышают и ускоряют ее отток.
Очень важно искоренить болезнь при первых тревожных звоночках. Это даст возможность человеку в дальнейшем вести нормальный образ жизни.
Осложнения, последствия и прогноз
Согласно опыту медиков, органическое поражение ЦНС у детей может вызвать такие последствия:

- нарушения психического развития;
- дефекты речи;
- задержку речевого развития;
- отсутствие самоконтроля;
- приступы истерики;
- нарушение нормального развития ГМ;
- посттравматическое стрессовое расстройство;
- приступы эпилепсии;
- вегето-висцериальный синдром;
- невротические расстройства;
- неврастению.
У детей довольно часто такие нарушения сказываются на адаптации к условиям окружающей среды, проявлениями гиперактивности или, напротив, синдромом хронической усталости.
На сегодня диагноз «резидуально-органическое поражение ЦНС» ставится довольно часто. По этой причины медики стараются улучшить свои диагностические и лечебные способности.
Точные характеристики и особенности определенного типа поражения дают возможность просчитать дальнейшее развитие болезни и предупредить его. В лучшем случае можно вовсе снять подозрения на заболевание.
Заболевания нервной системы
Нервная систем отвечает за работу и взаимосвязь всех систем и органов человеческого организма. Она объединяет центральную нервную систему, состоящую из головного и спинного мозга, и периферическую нервную систему, куда входят нервы, отходящие от головного и спинного мозга. Нервные окончания обеспечивают двигательную активность и чувствительность всех участков нашего тела. Отдельная автономная (вегетативная) нервная система инвертирует сердечно-сосудистую систему и другие органы.
Заболевания нервной системы представляют собой широкое и разнообразное поле патологий различной этиологии и симптоматики. Это объясняется тем, что нервная система является чрезвычайно разветвлённой, и каждая её подсистема – уникальна. Чаще всего нарушение функций нервной системы губительно влияет на функции других внутренних органов и систем.
Виды заболеваний нервной системы
Все заболевания нервной системы можно разделить на сосудистые, инфекционные, хронически прогрессирующие, наследственные и травматические патологии.
Сосудистые заболевания являются чрезвычайно распространёнными и опасными. Они часто ведут к инвалидности или даже смерти больного. В эту группу входят нарушения мозгового кровообращения острого характера (инсульты) и хронически текущая сосудисто-мозговая недостаточность, становящаяся причиной изменений со стороны мозга. Такие заболевания могут развиваться вследствие гипертонической болезни или атеросклероза. Сосудистые заболевания нервной системы проявляются головными болями, тошнотой и рвотой, снижением чувствительности и нарушениями двигательной активности.
Инфекционные заболевания нервной системы развиваются вследствие патогенного воздействия различных вирусов, бактерий, грибков и паразитов. Страдает преимущественно головной мозг, а периферическая нервная система и спинной мозг поражаются реже. Распространёнными заболеваниями этой группы являются энцефалиты, малярия, корь и проч. Симптомами нейроинфекций выступают повышенная температура, нарушения сознания, сильная головная боль, тошнота и рвота.
Наследственные заболевания нервной системы разделяют на хромосомные (клеточные) и геномные. Самым распространённым хромосомным заболеванием нервной системы является болезнь Дауна, а геномные патологии поражают чаще всего нервно-мышечную систему. Характерными признаками таких нарушений являются слабоумие, инфантильность, нарушения эндокринной системы и двигательного аппарата.
Травматические повреждения нервной системы возникают вследствие травмы, ушиба или сдавливания головного или спинного мозга. К ним относят сотрясение мозга. Сопровождающими симптомами являются головная боль, расстройства сознания, тошнота и рвота, потеря памяти, снижение чувствительности и т. д.
Дегенеративные поражения нервной системы
Большинство заболеваний наследственной природы имеют какие-либо клинические симптомы, характерные для поражения нервной системы. Поэтому классификация наследственных нервных заболеваний очень разнообразна и широка. Их можно подразделить на пять условных групп.
К первой группе наследственных нервных болезней относят дегенеративные поражения центральной нервной системы. Они проявляются, когда после периода нормальной работы ЦНС начинается постепенное разрушение и гибель нейронов какого-либо отдела нервной системы. Ко второй группе относят различные формы эпилепсии. Нервно-мышечные болезни представляют собой третью группу, а четвёртой группой являются моногенные опухоли центральной нервной системы. К пятой группе относят болезни, характеризующиеся нарушением развития нейронов и их миграции. Все эти патологии имеют разные типы наследования. Рассмотрим распространённые наследственные заболевания нервной системы более детально.
Болезнь Паркинсона обычно начинается в пожилом возрасте и проявляется прогрессирующим снижением общей двигательной активности, дрожанием конечностей (тремором), замедлением движений, изменением позы (ригидностью). Возможно развитие депрессии и различных нарушений интеллекта.
Болезнь Альцгеймера характерна для людей старше 65 лет. Ранним симптомом её является расстройство памяти, нарушение способности к запоминанию. При развитии болезни сознание человека становится спутанным, а сам он может проявлять раздражительность и агрессию; настроение колеблется, способность говорить и воспринимать речь нарушается (афазия). Затухание сознания ведёт к потере функций организма и смерти. Обычно больные живут в среднем 7 лет после установления диагноза.
Боковой амиотрофический склероз является прогрессирующей неизлечимой болезнью ЦНС, этиология которой остаётся неизвестной. Верхние и нижние двигательные нейроны, находящиеся в моторной коре головного мозга и передних рогах спинного мозга, подвергаются дегенеративному поражению, вследствие чего наступает паралич и атрофия мышц. Таким образом, больной умирает от инфекций дыхательных путей или отказа дыхательной мускулатуры (смотрите также: рассеянный склероз).
Хорею Гентингтона считают одним из тяжёлейших прогрессирующих дегенеративных заболеваний головного мозга. Она является формой гиперкинеза и характеризуется психическими расстройствами и непроизвольными быстрыми движениями. Заболевание достаточно редкое (10:100 000), поражает людей всех возрастов, но появление первых симптомов обычно приходится на 30–50 лет.
Болезнь Пика встречается редко, но прогрессирует очень быстро. Это заболевание ЦНС преимущественно возникает в 50–60 лет и проявляется атрофией коры головного мозга. Симптомами патологии являются слабоумие, нарушение способности логически мыслить, распад речи и проч. Клинические проявления болезни Пика схожи с болезнью Альцгеймера, но полный распад личности наступает значительно быстрее.
Эпилепсия. Эпилепсия является хроническим заболеванием нервной системы и психики, проявляющимся как в детском, так и во взрослом возрасте. Эпилепсия имеет огромное количество форм, среди которых:
Фокальные (локализационно-обусловленные) эпилепсии;
Эпилепсии с признаками фокальных и генерализованных форм.;
Главным признаком эпилепсии является эпилептический приступ. Эпилептический припадок может протекать как с нарушением сознания, так и без него. Также приступы могут быть судорожными или несудорожными, случайными, циклическими, вызванными определёнными сенсорными факторами или же постоянными (эпилептический статус).
Причины заболеваний нервной системы
Выше упоминалось, что среди причин заболеваний нервной системы очень часто фигурируют различные инфекционные возбудители:
Бактерии (пневмококк, менингококк, стафилококк, бледная трепонема и стрептококк);
Различные грибки и паразиты;
Вирусы, передающиеся воздушно-капельным путём (арбовирусы).
Также заболевания нервной системы могут передаваться плацентарным путём во время беременности (цитомегаловирус, краснуха) и по периферической нервной системе. Например, таким путём распространяется вирус бешенства, герпес, острый полиомиелит и менингоэнцефалит.
Среди распространённых причин заболеваний нервной системы находятся также ушибы головного мозга, опухоли в головном мозгу или их метастазы, сосудистые нарушения (тромбозы, разрывы или воспаления), наследственность или хронические прогрессирующие заболевания (болезнь Альцгеймера, хорея, болезнь Паркинсона и проч.)
Влияют на нервную систему также недостаточное питание, отсутствие витаминов, сердечные, почечные и эндокринные заболевания. Патологические процессы могут развиваться под воздействием различных химических веществ: опиатов, барбитуратов, антидепрессантов, этилового спирта, ядов животного и растительного происхождения. Возможно также отравление антибиотиками, противоопухолевыми препаратами и тяжёлыми металлами (ртутью, мышьяком, свинцом, висмутом, марганцем, таллием и проч.)
Симптомы заболеваний нервной системы
Симптомы заболеваний нервной системы проявляются по-разному, очень часто – в виде двигательных расстройств. Характерно развитие у больного парезов (снижения мышечной силы) или параличей, неспособности быстро двигаться, тремора, непроизвольных быстрых движений (хореи). Возможно также появление патологических поз (дистонии). Возможны нарушения координации и речи, непроизвольные сокращения разных групп мышц, тики, вздрагивания. Тактильная чувствительность также может нарушаться.
Другими важными симптомами заболеваний нервной системы являются головная боль (мигрень), боль в спине и шее, руках и ногах. Патологические изменения затрагивают также другие типы чувствительности: обоняния, вкуса, зрения.
Проявляются заболевания нервной системы и эпилептическими припадками, истериками, нарушениями сна и сознания, умственной деятельности, поведения и психики.
Диагностика заболеваний нервной системы
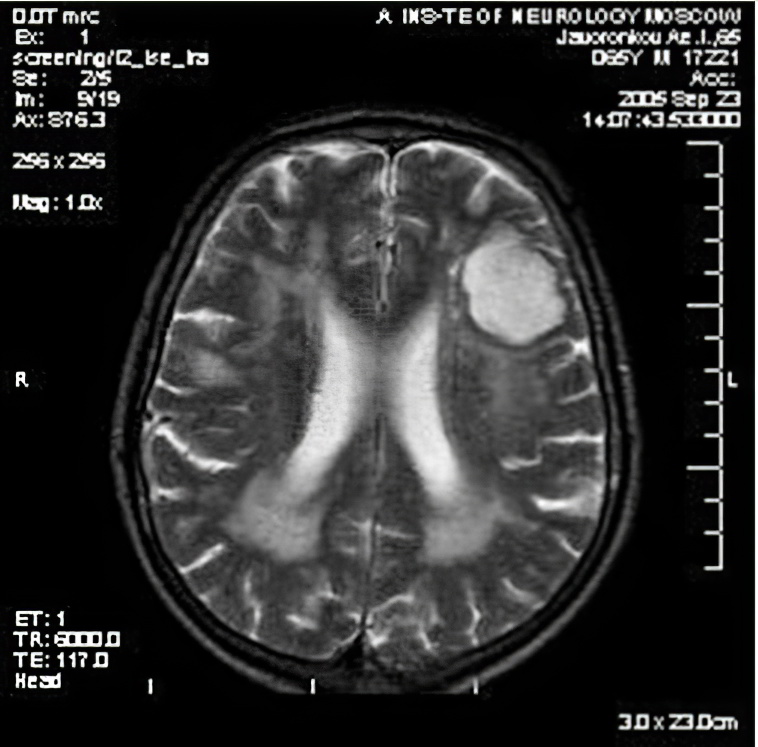
Диагностика заболеваний нервной системы предусматривает неврологический осмотр пациента. Анализу подлежит его сознание, интеллект, ориентация в пространстве и времени, чувствительность, рефлексы и проч. Иногда заболевание можно выявить на основе клинических показателей, но чаще всего диагноз требует дополнительных исследований. К ним относят компьютерную томографию головного мозга, позволяющую обнаружить новообразования, кровоизлияния и другие очаги заболевания. Более чёткую картину даёт магнитно-резонансная томография (МРТ), а сосудистые нарушения позволяют выявить ангиография и ультразвуковое исследование.
Также для диагностики заболеваний нервной системы используют люмбальную функцию, рентгенографию или электроэнцефалографию.
Среди других методов исследования выделяют биопсию, анализ крови и проч.
Лечение заболеваний нервной системы
Лечение заболеваний нервной системы зависит от их типа и симптомов, назначается врачом и требует интенсивной терапии в условиях стационара.
Чтобы избежать заболеваний нервной системы, следует вовремя диагностировать и лечить инфекции, вести здоровый образ жизни, отказавшись от алкоголя и наркотиков, полноценно питаться, избегать стрессов и переутомления. При появлении каких-либо тревожных симптомов обязательно следует обратиться к врачу.

Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
Наши авторы