Лечение плечевого сустава
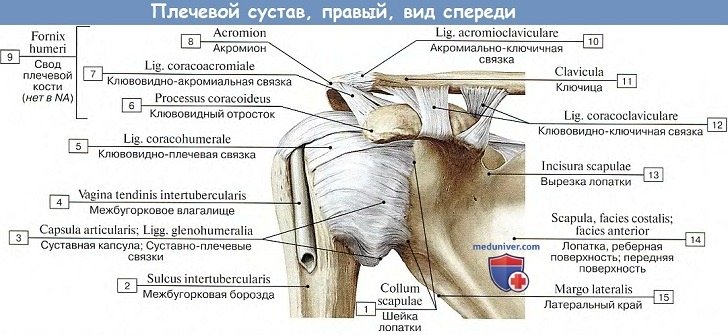
Плечо – это сложный сустав, составленный из четырех анатомических образований, движения которых в сумме обеспечивают его обширную подвижность. В течение развития стабильностью пожертвовали в пользу подвижности.
В плечевом суставе возможны три направления движения: сгибание и разгибание в сагитальной плоскости, отведение и приведение во фронтальной плоскости, а также наружняя и внутренняя ротации.
Ключица, лопатка, и плечевая кость обеспечивают костную основу плечевого сустава. Они участвуют в образовании трех двойных суставов: грудино-ключичный сустав, акромиально-ключичный сустав, и плече-лопаточный сустав. Лопаточно-грудной сустав — четвертое анатомическое образование плеча; оно образовано лопаткой, скользящей на слое мышц и синовиальной сумке, по задней поверхности верхней части грудной клетки. Эти три кости фиксируются к осевому скелету и управляются 19 мышцами. Мышцы разделены на внутреннюю группу, которая перемещает плечевую кость относительно лопатки, и внешнюю группу, которая перемещает плечевой пояс и плечевую кость относительно осевого скелета.
Повреждения вращательной манжеты
К повреждению сухожилий вращательной манжеты могут приводить несколько причин:
- дегенеративные изменения;
- сужение пространства между акромионом и головкой плечевой кости;
- травма;
- хроническая травматизация.
Дегенеративные изменения связаны с нарушением кровообращения сухожилий вращательной манжеты, процессом старения и износом тканей, а также с качественными изменениями коллагеновых волокон в составе сухожилий.
Сужение пространства между акромионом и головкой плечевой кости (импинджмент-синдром) возникает на фоне особого строения акромиального отростка или после получения травмы. Сухожилие надостной мышцы, проходящее в данном пространстве, попадает как бы в тиски и постепенно сдавливается.
Характерными травмами являются падение на область плечевого сустава или на вытянутую вперед руку, резкое поднятие тяжести, резкое отведение руки в сторону.
Частые микротравмы области плечевого сустава возникают у людей тяжелого физического труда и бросающих атлетов. К типичным профессиям можно отнести и тех, у кого работа связана с длительным положением руки на уровне 90 0 и выше. Это, к примеру, парикмахеры, стоматологи, электрики, плотники, маляры.
Симптомы разрыва вращательной манжеты.
Небольшие разрывы или частичные повреждения могут проходить бессимптомно. Но чаще всего ведущим признаком является боль. При факте травмы боль возникает резко, а при повторяющихся нагрузках она усиливается постепенно и со временем нарастает. Наибольшая интенсивность боли определяется при отведении руки по дуге от 60 0 до 120 0 . Периодически боль усиливается ночью и приводит к нарушению сна.
Во время осмотра можно выявить снижение силы мышц травмированной конечности. Болевые ощущения ограничивают объем движений в плечевом суставе и приводят к развитию контрактуры (тугоподвижности).
Частичные повреждения сухожилий вращательной манжеты могут быть со стороны суставной поверхности, со стороны акромиона или внутри сухожилия. Лечение целесообразно начать с консервативных методов. Основная задача – устранить причину возникновения патологического процесса и купировать воспаление. Пациенту необходимо снизить свои физические нагрузки. Врачом назначаются противовоспалительные препараты, физиотерапия, лечебная физкультура. При отсутствии подтверждения полнослойного разрыва возможно введение субакромиально кортикостероидных препаратов с целью обезболивания и уменьшения воспаления.
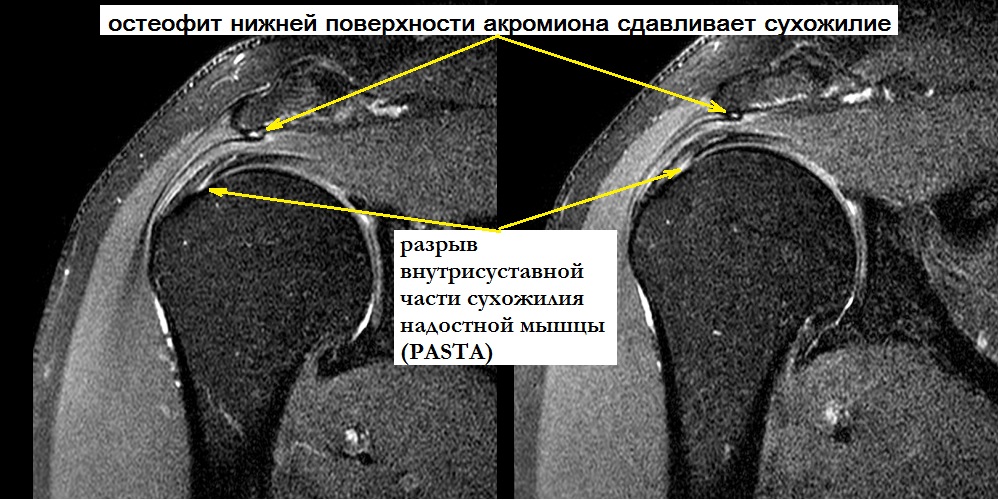
В последнее время большое внимание уделяется возможности регенерации тканей. Как современный альтернативный метод безоперационного укрепления мягкотканных структур плеча применяется внутрисуставное введение обогащенной тромбоцитами плазмы (PRP) в комбинации с ударно-волновой терапией (УВТ). Консервативное лечение также рассматривается в качестве подготовительного этапа перед хирургическим вмешательством.
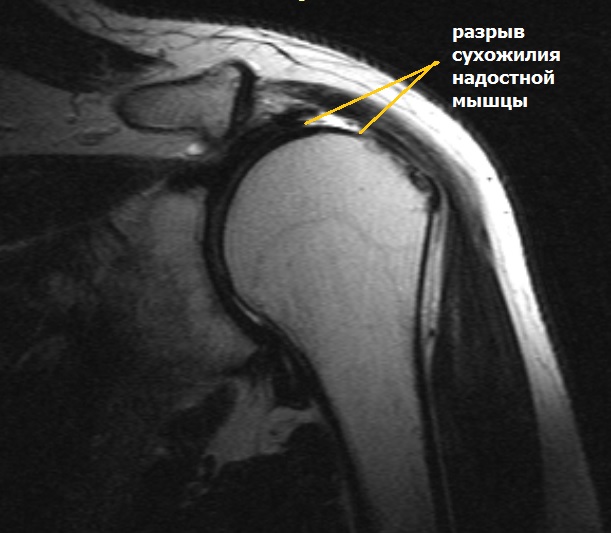
Полнослойный разрыв может затрагивать как одно сухожилие, так и несколько. Массивные повреждения вращательной манжеты в ряде случаев характеризуются, как невосстановимые и требуют открытых операций с целью пластического замещения дефектов сухожилия или перемещения других мышц в зону разрыва.


Биодеградируемые импланты Титановые импланты
Для основной массы разрывов применяются современные технологии артроскопического шва. Артроскопия выполняется под эндотрахеальным наркозом, который может сочетаться с проводниковой анестезией нервов плечевого сплетения. На операционном столе уже под анестезией пациент укладывается в положение «пляжного кресла». Артроскопическое вмешательство подразумевает выполнение 4-5 проколов по 5мм по периметру плечевого сустава, в который вводится камера и микрохирургические инструменты. С их помощью производится декомпрессия сухожилия, очистка и расширение субаромиального пространства. Шов сухожилия выполняется после установки в головку плечевой кости специальных винтов (якорей) с прикрепленными к ним нерассасывающимися нитями. За счет нитей сухожилия прошиваются и фиксируются в головке плечевой кости.
Наилучшие результаты оперативного лечения разрыва вращательной манжеты прослеживаются в сроки до 3 месяцев с момента травмы.
Привычный вывих плеча
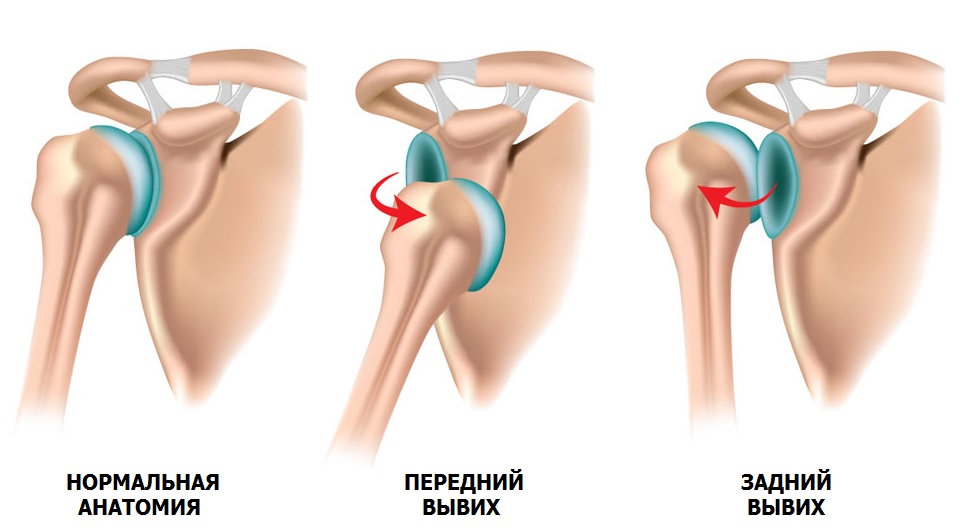
Одно из ошибочных утверждений, что вывих лучше, чем перелом. Последствия первичного вывиха могут быть достаточно серьезными и приводить к повторению травмы.
Привычный вывих – патологическое состояние, при котором происходит смещение головки плечевой кости относительно суставной впадины лопатки (нестабильность плечевого сустава). Причиной вывиха в 90% случаев является травма, например: падение на вытянутую руку, удар по области плечевого сустава, поднятие тяжести, слишком размашистые движения руками, мышечный спазм при эпилепсии.
Предрасположенностью к вывиху является дисплазия – врожденное нарушение развития соединительной ткани, при котором суставы обладают повышенной подвижностью (гипермобильность).
Во время вывиха происходит резкое перемещение головки плечевой кости, как будто выходит из сустава. В результате повреждаются удерживающие элементы: фиброзная губа и связки. С увеличением количества вывихов, смещение происходит с меньшим сопротивлением. Мягко-тканные структуры не оказывают должной поддержки суставу и постепенно начинают повреждаться соприкасающиеся кости, которые при этом стираются. Нестабильность плечевого сустава со временем прогрессирует и вывихи могут происходить даже во сне.
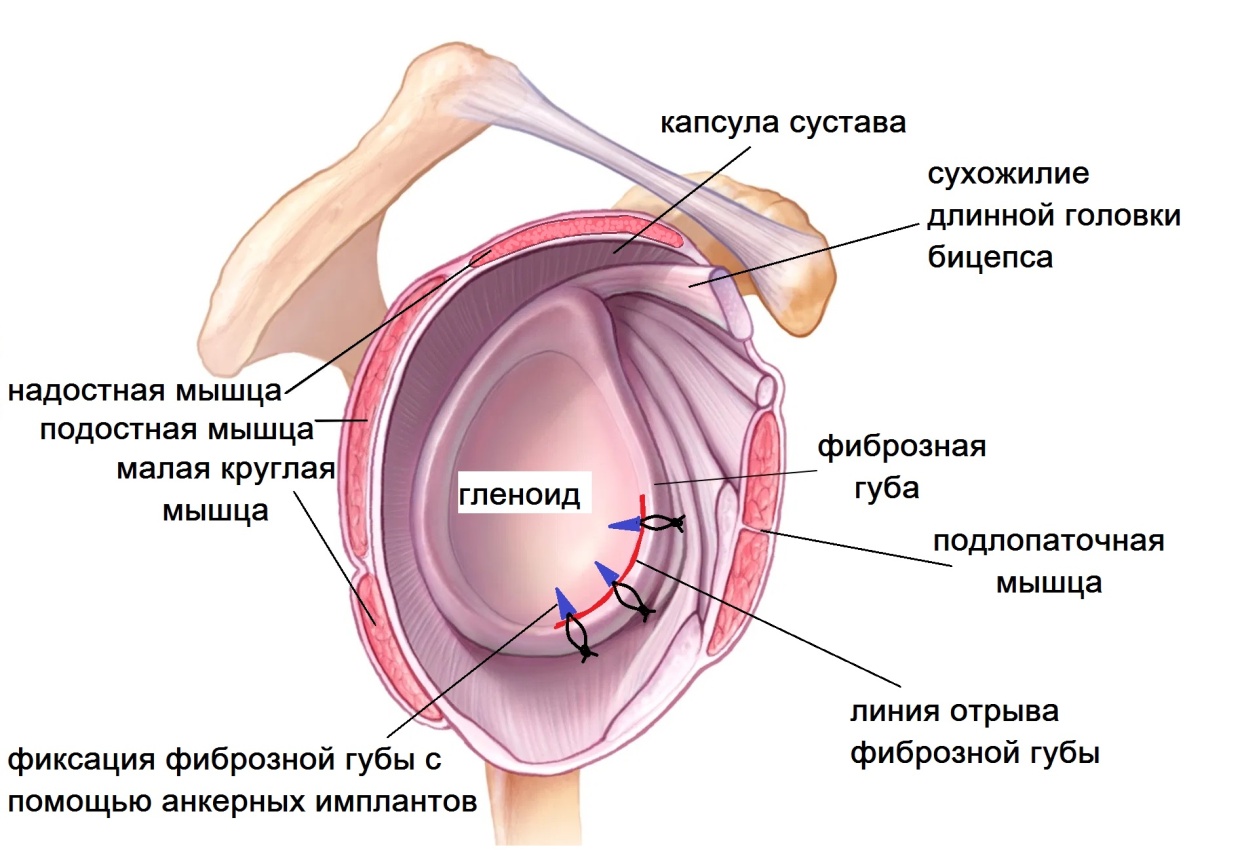
Основным методом восстановления стабильности плечевого сустава считается хирургическое лечение. Наиболее щадящей методикой является артроскопия (операция Банкарта). При неповрежденной костной ткани и наличие фиброзной губы хорошего качества выполняется рефиксация фиброзной губы с помощью специальных якорных рассасывающихся имплантов. Вся операция производится через 3-4 прокола кожи по 5-6 мм. Через первый прокол в полость сустава вводится камера и изображение передается на монитор. Сустав осматривается изнутри, находится разрыв фиброзной губы. Через другие проколы она мобилизуется специальными мини-инструментами, поверхность лопатки зачищается от рубцов. В лопатке рассверливаются каналы и в них вводятся якорные (анкерные) фиксаторы и закрепляются в кости. Нитями из этих имплантов фиброзная губа прошивается и притягивается к зачищенной поверхности лопатки. Стабилизация мягко-тканных структур, таким образом, восстанавливает утраченную при вывихе анатомию. Для приживления фиброзной губы требуется время, поэтому после операции рука повещается в мягкую поддерживающую повязку сроком на 4 недели.
Операция Латарже
При нестабильности плечевого сустава на фоне дефицита костной ткани лопатки рекомендована транспозиция клювовидного отростка лопатки – операция Латарже.
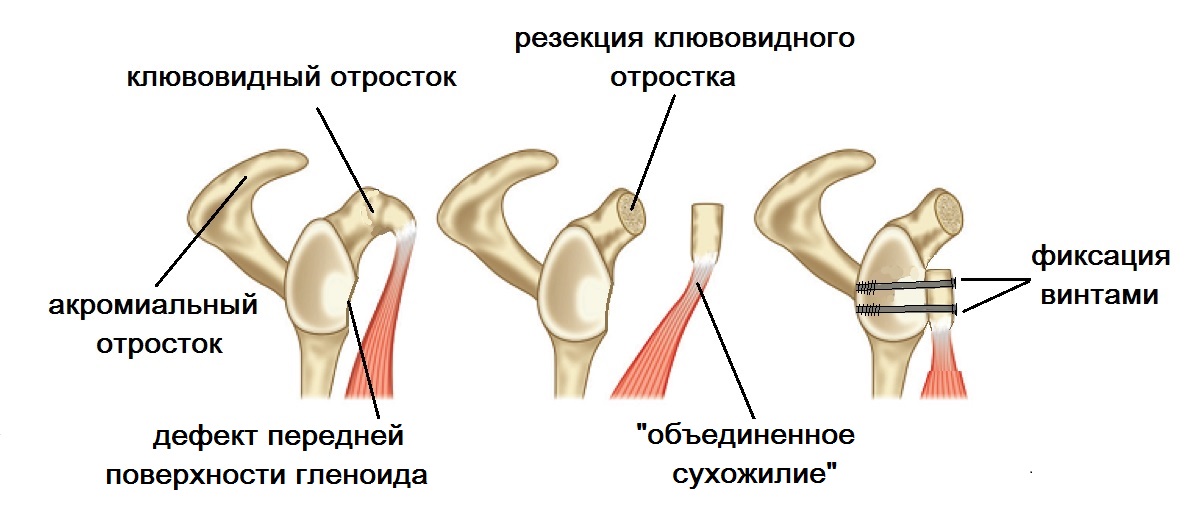
Операция также применяется при плохом состоянии связочного аппарата плечевого сустава, повторении вывиха после операции Банкарта, отсутствии фиброзной губы. Во время операции отсекается фрагмент клювовидного отростка (2х1см). С прикрепленными к нему мышцами он переносится сквозь подлопаточную мышцу на переднюю поверхность суставной впадины лопатки (гленоид). После подготовки и правильного расположения он фиксируется 2 винтами.
Операция обеспечивает восстановление костного дефекта гленоида за счет переноса клювовидного отростка и поддерживающий эффект из-за перемещенных мышц ближе к головке плечевой кости.
Восстановление и возврат к прежним нагрузкам возможно уже через 3 месяца после операции.
Повреждение SLAP
Установление диагноза SLAP – повреждения до недавнего времени представляло большую сложность. С развитием МРТ диагностики и совершенствования артроскопических технологий данная патология стала обязательной в практике плечевой хирургии.
SLAP (superior labrum anterior posterior) характеризуется отрывом фиброзной губы от гленоида в верхнем ее сегменте с распространением кпереди и кзади. В данной локализации от фиброзной губы начинается сухожилие длинной головки бицепса, что является основным вектором тяги во время травмы.
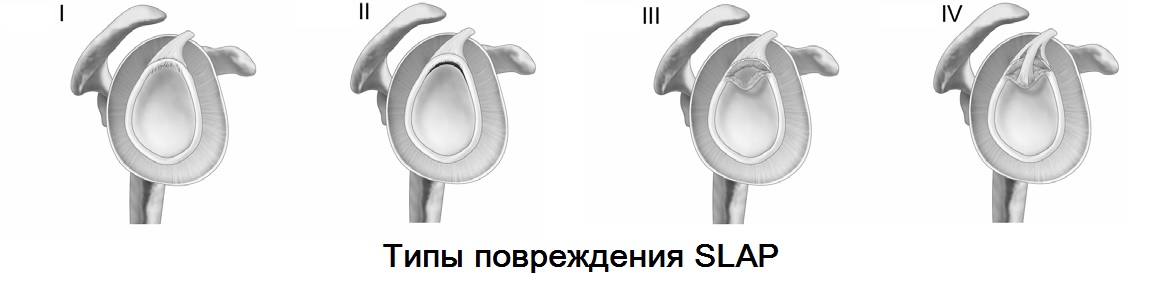
Причиной повреждения чаще всего служит травма: падение с опорой на отведенную руку, удар по области плеча, часто встречается у «бросающих» спортсменов (гандбол, бейсбол, водное поло), боксеров.
Консервативное лечение редко приводит к полноценному восстановлению, т.к. возврат к специфическим нагрузкам провоцирует повторение болей и прогрессирование разрыва.
Однако у пациентов без тяжелых физических и спортивных нагрузок комплексная терапия надолго избавляет от болевого синдрома. В первую очередь обеспечивается покой для плечевого сустава путем фиксации руки на поддерживающей повязке. Назначаются противовоспалительные нестероидные препараты. Для уменьшения воспалительной реакции и уменьшения боли обязательно используется физиотерапевтические процедуры, такие как фонофорез с лекарственными препаратами, лазер высокой интенсивности (HILT), ударно-волновая терапия (УВТ), массаж, тейпирование. Стимулирование регенерации достигается за счет приема хондропротекторов и внутрисуставного введения обогащенной тромбоцитами плазмы (PRP). После снятия воспаления и завершения этапа покоя важным фактором восстановления функции будет правильная реабилитация под контролем врача лечебной физкультуры.
Артроскопическая фиксация фиброзной губы по аналогии с привычным вывихом плеча является наиболее рациональным методом лечения, т.к. обеспечивает точное восстановление анатомических структур. Малотравматичная операция сокращает время реабилитации. Под контролем камеры в суставную впадину лопатки устанавливают анкерные фиксаторы и с помощью нерассасывающихся нитей фиброзная губа возвращается на свое место.
Патология сухожилия длинной головки бицепса
Патология сухожилия длинной головки двуглавой мышцы плеча (бицепса) часто сопровождает другие состояния, такие как: SLAP-повреждение, импиджмент-синдром, разрывы сухожилия надостной и подлопаточной мышц. Однако, даже изолированное нарушение целостности сухожилия бицепса может приводить к нарушению функции верхней конечности и требует хирургического лечения.
Двуглавая мышца человека состоит из длинной головки, фиксирующейся к верхнему сегменту суставной поверхности лопатки и короткой головки, которая крепится к клювовидному отростку лопатки. Основную нагрузку на себе несет короткая головка, а длинная – придает характерный контур руке. При полном разрыве сухожилия длинной головки бицепса возникает характерная клиническая картина. Длинная головка опускается вниз, в результате деформируется контур плеча. Данный симптом назван в честь знаменитого мультяшного героя Popeye (Попай) из-за сходства с руками моряка.
Стойкий болевой синдром поддерживается частичным повреждением целостности сухожилия, развитием хронического тендинита, нестабильности сухожилия в межбугорковой борозде. Пациенту трудно совершать ротационные движения в плечевом суставе, отжиматься и подтягиваться. Болевые ощущения, локализованные в переднем отделе сустава, зачастую сопровождаются щелчками.
Лечение начинается с консервативных методов по аналогии с повреждениями SLAP. Для быстрого снятия воспаления нередко применяется лечебная блокада. В область сухожилия
Производится инъекция раствора анестетика с Дипроспаном под контролем УЗИ. Эффект достигается достаточно быстро, однако с целью предотвращения рецидива необходимо соблюдение лечебного режима и физиотерапевтическое лечение.
При неэффективности консервативного лечения ставится вопрос о хирургическом вмешательстве. Развитие технологий не оставило места в данном вопросе открытой хирургии – все манипуляции производятся под контролем артроскопа через проколы.
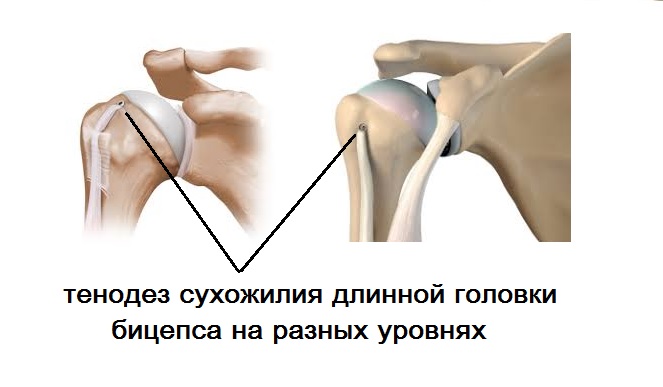
Используемые методики разнообразны и комбинируются в процессе операции: дебридмент сухожилия (т.е. его шлифовка и окружающих тканей), коррекция сопутствующей патологии, субакромиальная декомпрессия. Молодым активным пациентам, спортсменам рекомендуется выполнение тенодеза сухожилия длинной головки бицепса. Производится данная манипуляция на разных уровнях межбугорковой борозды с применением артроскопических имплантов. После фиксации к головке плечевой кости внутрисуставная часть сухожилия иссекается. Для пациентов пожилого возраста методом выбора является тенотомия – отсечение сухожилия от места прикрепления к лопатке. Это более простой способ, но не менее эффективный. Однако в послеоперационном периоде может развиться симптом Попая, о чем обязательно пациент предупреждается заранее.
При полноценном разрыве у молодого пациента в первую очередь стоит думать о хирургическом лечении. Суть операции в выделении оторванного сухожилия и фиксации его к передней поверхности головки плечевой кости (тенодез) в межбугорковой борозде. Выполнить операцию можно как артроскопически, так и с помощью разреза.
Проблемы восстановления после вывихов плечевого сустава:
Какой же все таки наш организм — сложный и слаженный инструмент, казалось бы обычное плечо, а выполняет столько функций и любой вывих и перелом может привести к серьёзным последствиям.
Не дай Бог, конечно, повредить себе не только плечо, но и любую другую часть тела. Очень больно, когда просто мышцы простужаешь, а о травме и говорить нечего.
Прочитал статью и понял, что плечевой сустав это очень сложная штуковина и оно имеет огромный функционал, а травма сустава может вести к различным проблемам для всего организма! Частой травмой плеча является вывих, предрасположенностью к вывиху является дисплазия – врожденное нарушение развития соединительной ткани. Статья очень интересная и познавательная! Я много нового узнал из неё!
Какой сложный сустав. Без знаний анатомии не разобраться. Скажите пожалуйста, в отсутствие явных травм в прошлом, какова причина «щелчка» в плечевых суставах, после того как лежишь на правом или левом боку соответственно?
Доверять следует только специалистам. У нас любая кость в организме так или иначе влияет на самочувствие. В течение жизни мы часто нагружаем именно плечевые суставы: носим сумки, тяжести, силовые тренировки. Поэтому следить за их здоровьем тоже необходимо.
Я мучилась болью в плече почти год, травмы вроде не было. Ходила на консультацию к хирургу, сделали снимок и назначили уколы в сустав. Было очень страшно, но все обошлось и теперь боли не мучают. Хотя лечение было без операции, но поняла что суставы надо беречь и прислушиваться к словам знающих людей.
Добрый день. После 15-ти летних мучений решилась на открытую операцию Латарже. 27.07.2021 была проведена операция. Подскажите кто уже сталкивался. Находясь в косыночной повязке вот уже две недели, испытываю резкую боль в районе битцепса, а по ночам, видимо от каких то непроизвольных движениях резкая боль в самой кости руки. Заранее благодаорю за ответ.
30.08.2021г. фанис гафиятулли
С интересом прочитал статью, оказывается плечо и сустав очень сложная форма организма, и судя какие могут быть последствия, очень не хотелось бы вообще в жизни повреждений. А так конечно если что то беспокоит то лучше обращаться к специалистам. Молодцы что на такие темы вопросы и ответы затрагиваете.
Я и не знала что вывих оказывается может различаться по типам, очень подробно и понятно написана статья. Я даже понятия не имела, что нужно делать при подозрении на вывих и как можно оказать первую помощь пострадавшему, а это же очень важно. Теперь буду знать, ведь у меня подрастают два сыночка, и они очень активные. Ну как говорится предупрежден, значит вооружен!
упал на плечо, сильный ушиб, не могу 3й месяц поднять руку в сторону(от себя влево). Лечение таблетками, блокада дипроспаном не дали ощутимых результатов.
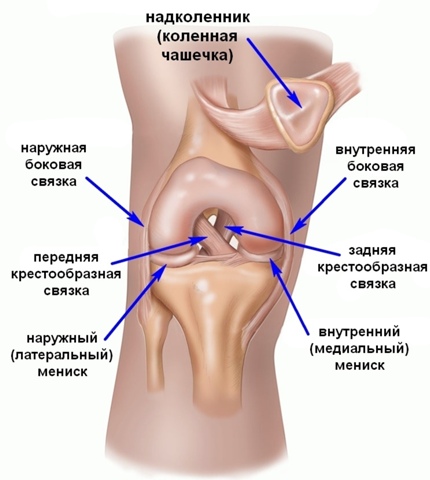
Коленный сустав: как устроен и почему болит
Боли в колене – самая частая причина обращения к ортопеду-ревматологу. Этот сустав поражается чаще остальных, поскольку ежедневно выдерживает колоссальную нагрузку. Он принадлежит к одним из самых сложных в организме человека. Как устроен коленный сустав и в чем причина болевого синдрома в нем?
Строение коленного сустава в двух словах
Коленный сустав состоит из двух костей – бедренной и большеберцовой. Между костями находятся две соединительные связки, расположенные относительно друг друга крест-накрест. Их называют передняя и задняя. С наружной и внутренней сторон есть две боковые связки (по-научному внутренняя медиальная и наружная латеральная). Связки – это прочные эластичные волокна, задача которых – направлять движение сустава и тормозить его в определенных позициях. Они не имеют ничего общего с сухожилиями.
Связки представляют собой эластичные волокна между костями, а сухожилия соединяют кости с мышцами. Это две совершенно разные субстанции. Мышцы постепенно переходят в сухожилия, которые крепятся к костям. Сгибая или разгибая ногу, человек управляет мышцами, которые через сухожилия тянут за собой кости.


Связки и сухожилия – разные субстанции: не путать!
Хрящи, суставная сумка, синовиальная жидкость…
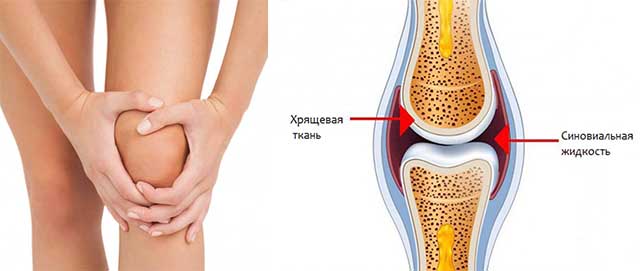
В месте, где кости соединяются между собой, их головки покрыты хрящом, который защищает их от трения и ударов. Внутри сустава есть два мениска, напоминающих по форме полумесяцы. Они нужны в качестве дополнительной защиты хрящей и костей от механических воздействий.
Хрящи и мениски находятся в так называемой суставной сумке, внутри которой расположена синовиальная жидкость. По аналогии с маслом она смазывает все поверхности сустава и предотвращает их трение. Это справедливо, если синовиальной жидкости достаточно и ее вязкость соответствует нормальной.
Спереди сустава находится надколенник, или коленная чашечка. Ее удерживают связки и сухожилия, а внутри – покрывает хрящ. Надколенник – это своеобразный щит, который защищает внутренние составляющие коленного сустава от повреждения.

Так выглядит коленный сустав изнутри
Как устроен коленный сустав? Наглядная демонстрация с детальными пояснениями:
Что может болеть в суставе
Нервных окончаний в хрящах и менисках нет, поэтому болеть они не могут. По сути, в суставе нет ничего, что могло бы болеть в привычном понимании. Нервы подходят не к костям, а к надкостницам – тонким оболочкам, покрывающим кость снаружи. Поэтому человек испытывает боль при повреждении кости. Что же происходит, если перелома нет?
При отсутствии перелома источником болевого синдрома могут быть связки, окружающие коленный сустав и удерживающие внутри мениски. Кроме того, нервные окончания подходят к суставной сумке, которая также может вызывать боль.

Хрящи не болят: нервных окончаний в них нет
При механической травме происходит следующее:
- травмируется сустав, связки опухают;
- организм инициирует процесс заживления – гонит кровь в поврежденную область;
- кожа вокруг сустава краснеет, сустав отекает;
- синовиальная жидкость перестает свободно циркулировать и давит на нервы в суставной сумке, что приводит к усилению боли.
Спустя какое-то время мелкие связки заживают, отек спадает, жидкость снова начинает циркулировать – боль исчезает. Так происходит, если повреждены только мелкие связки, а крупные и мениск остались целы. При повреждении мениска ситуация развивается иначе, поскольку человек не испытывает боли, а структура продолжает нарушаться.
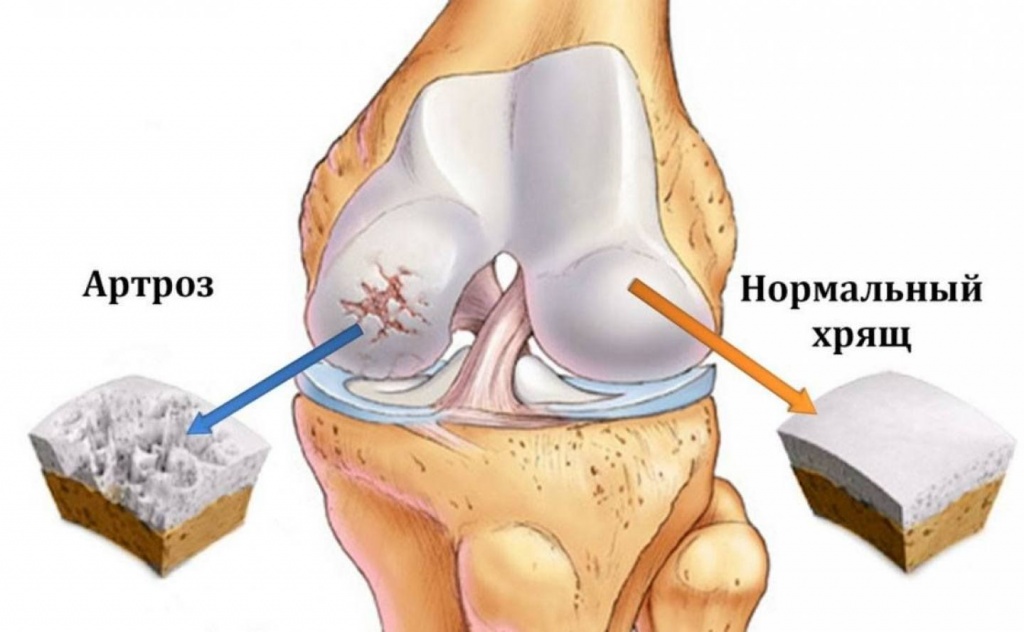
Со временем мениск повреждается еще больше, хрящи вокруг него также деформируются, оказавшись в неблагоприятных условиях. Их поверхность постепенно истирается, что приводит к трению костей, раздражению нервных окончаний в надкостнице и как следствие – к боли. Именно так развивается артроз коленного сустава – заболевание, которое редко диагностируют на ранней стадии.
Когда человеку назначают лечение артроза или остеоартроза, состояние суставов у него уже оставляет желать лучшего. Почти наверняка в суставной сумке недостаточно синовиальной жидкости, а в условиях дефицита смазки хрящи быстро иссушиваются, трескаются и истираются. Исправить ситуацию можно внутрисуставными инъекциями заменителя синовиальной жидкости «Нолтрекс».

«Нолтрекс» – как недостающий кирпичик в строительстве дома
Препарат вводится внутрь суставной сумки и равномерно распределяется по хрящевым поверхностям. Из-за высокой молекулярной массы он не проникает внутрь, а задерживается там, выполняя функцию смазки. Noltrex не имеет в составе белков животного происхождения, поэтому не вызывает аллергии и не распознается иммунными клетками организма. Нескольких инъекций достаточно, чтобы восстановить физиологические особенности сустава на год, полтора или даже два, а значит, избавить человека от боли.
Строение плеча
Плечевое сочленение обеспечивает многообразные перемещения верхней конечности в любой плоскости. Его контуры можно увидеть невооруженным взглядом у худого человека и прощупать спереди. Описательная анатомия плеча, которую все мы учили по учебникам анатомии, за последние 20 лет постепенно изменилась в функциональную анатомию плеча. Это «новое» видение анатомии плеча – результат более точных знаний о структуре связок, мышц и сухожилий плеча, приобретенных благодаря клиническому прогрессу, визуализации, получению изображений, рентгену суставов, артроскопии и хирургии. Речь идет о практической анатомии, которая позволяет лучше понять не только то, из чего состоят эти разные структуры, но и как они принимают участие в различных функциях движения и стабильности, и наконец, как они будут изменяться, когда речь идет об их функциональном износе, амортизации и старении, патологии или травматическом повреждении.
Плечевой сустав по строению простой, по форме – шаровидный, его оси движения – вертикальная, сагиттальная, поперечная, то есть он – многоосевой. Разнообразный спектр движения сочетается с сильной мускульной тканью и крепким связочным аппаратом. При его повреждении и потери функций хоть частично повседневная жизнь становится проблематичной.

Коротко об анатомии плеча
Когда мы говорим о плече, мы не ограничиваемся характеристикой лишь плечелопаточного сустава. В действительности, говоря о настоящем плечевом костносуставном комплексе, мы подразумеваем верхнюю часть humerus, суставную поверхность лопатки, клювовидный отросток, расположенные спереди, ось лопатки – сзади, над и подостные мышцы, плечевой отросток лопатки- акромион, но также и ключицу — настоящую подпорную арку, которая находится между грудной костью и плечевым отростком лопатки.
Суставный комплекс плеча состоит из трех сочленений:
- плечелопаточный;
- акромиоплечеключичный;
- грудноключичный.
Повреждение хрящевой поверхности одного из этих трех суставов имеет определенные клинические признаки, своеобразную рентгенкартину и визуальный ряд при артроскопии. Любая патология в любой части этого комплекса может повлиять на функционирование самого плеча.
Суставная капсула
Плече-лопаточное сочленение окутано специальной оболочкой, которая представляет внутри замкнутое и герметичное пространство с отрицательным давлением, облегчающее прилаживание между двумя сочленениями. Изнутри капсула покрыта синовиальной оболочкой, клетки которой продуцируют специфическую влагу, богатую веществом необходимым для жизнедеятельности клеток хрящей.
Пассивное или активное движение плечелопаточного сустава провоцирует выработку синовиальной жидкости, которая облегчает скольжение двух соприкасающихся частей. Неподвижность плечелопаточного сустава вредна: не стимулируется выделение необходимой жидкости, хрящ больше не получает питания. Когда плечелопаточный сустав «блокирован», функциональные последствия проявляются в виде боли, по причине деминерализации (обессоливания) субхрондральной, лежащей под суставным хрящом, кости, и из-за прогрессирующей тугоподвижности сустава.
Плечевой связочный аппарат
Если задняя капсула сочленения тонкая и с константной плотностью, то передняя, напротив, толще, в частности на уровне тех зон, что составляют плечевые связки сустава.
- Верхняя суставно-плечевая связка (ВСПС).
ВСПС находится в передней области межбугровой выемки, там, где сухожилие длинной головки бицепса (ДГБ) сгибается в межбугровую бороздку плечевой кости, чтобы из вертикального положения перейти в горизонтальное -внутрисуставное, для его вставки в верхнюю часть суставной впадины. Артроскопия этой области позволяет хорошо выявить верхнюю связку, которая является реальным восстанавливающим блоком и лежит в основе длинной головки бицепса, позволяя ему сделать поворот на выходе из межбугровой борозды. Маленького размера, менее 1 см, но с очень прочной структурой, ВСПС хорошо изучена. Верхняя суставно-плечевая связка составляет вместе с сухожилием длинной головки бицепса (ДГБ) покрыта клювовидно-плечевой связкой (КПС). Визуально данный участок – это настоящий перекрест верхне-передних волокон, непрерывные соединения –синдесмозы впечатляют, настолько сложен и досконально продуман связочный аппарат.
Дегенеративное или, чаще, травматическое повреждение ВСПС, влечет за собой смещение длинной головки бицепса в межбугровой бороздке плечевой кости. Поражение ВСПС часто сочетается с разрывом третьего верхнего сухожилия субскапулариса.
- Средняя суставно-плечевая связка (ССПС).
ССПС– тонкая, крепкая, она не имеет никакой механической роли. Связка хорошо дифференцируется артроскопией.
- Нижняя суставно-плечевая связка (НСПС).
НСПС имеет настоящую форму нижне-переднего капсульного кармана, который располагается между анатомической шейкой кости плеча и передней частью суставной впадины. Нижнюю суставно-плечевую связку можно отлично разглядеть благодаря артроскопии.
НСПС – самый важный элемент в пассивной стабилизации передней головки плечевой кости. Отрыв сухожилия в переднем крае суставной впадины — самое частое повреждение, последствие которого — передняя травматическая нестабильность плеча. Разрыв сухожилия НСПС может происходить и с плечевой стороны.
НСПС обеспечивает переднюю пассивную устойчивость головки плечевой кости и может быть разорвана после смещения или переднего травматического подвывиха головки плечевой кости
Суставный бугорок
В неразрывности с суставной капсулой, суставный бугорок является волокнистым хрящом, который совпадает с суставной плоской поверхностью и сферической (шарообразной) головкой плечевой кости. Отрыв сухожилия суставного бугорка встречается намного чаще в передней части. Разрыв большого бугорка, чья волокнистая ткань продолжается до длинной головки бицепса, определяет то, что С. Дж. Снидер называл SLAP повреждение (повреждение верхней части суставной губы лопатки). Этот вид повреждения встречается, в большинстве случаев, у спортсменов, которые занимаются спортивным метанием.
Мышца манжеты плеча
Манжета плеча состоит из четырех отдельных сухожилий, исходящих из 4-х отдельных мышц, которые идут к верхнему краю плечевой кости. Манжета обеспечивает широкий диапазон движений и фиксирует головку плечевой кости.
- Подлопаточная мышца (субскапуларис).
Субскапуларис — внутренняя ротаторная мышца, она находится в ямке лопатки, начинается от своей фасции и крепится к плечевой капсуле спереди. На сегодняшний день повреждения подлопаточной мышцы изучены лучше, они, чаще всего, имеют травматическое происхождение. Диагностика должна быть ранней, чтобы предотвратить реакцию сухожилия и мышечно-жировую дистрофию как можно быстрее.
- Надостная мышца (супраспинатус).
Супраспинатус, её ещё называют «стартером плеча», занимает супраспинатусную лопаточную ямку, начинается от поверхности фасции супрастинатуса, проходит над acromion; крепится к верхнему участку капсулы humerum iuncturam.
Супраспинатус должен быть всегда в движении, ибо задействован во всех сферах человеческой деятельности: спорте, работе. Мышца служит для отведения плеча. Если возникают боли при поднятии руки, по медицинской терминологии такой признак называется «impingement syndrome de humero», термин, данный хирургом Ниром.
- Подостная мышца (инфраспинатус).
Инфраспинатус — внутренний вращатель плеча. Мышца объемная, занимает всю подостную ямку лопатки.
Расширение разрыва от супраспинатуса до инфраспинатуса – критерий плохого функционального исхода.
- Малая круглая мышца.
Внешняя продолговатая поворотная мышца, которая расположена в латеральном краю лопатки, плотно прилегает к подостной мышце и заканчивается сухожилием, расположенным у задней части бугорка плечевой кости. Дегенеративные разрывы сухожилий малой круглой мышцы встречаются намного реже, чем разрывы надостной и подостной мышц.
Четыре мышцы вращательной манжеты плеча являются подвешивающими связками головки плечевой кости. Это объясняет, например, отдающие боли по всей длине руки, ощущаемые бегуном, которые свидетельствуют о воспалении манжеты. Боль будет постоянная, как игрушка «йо-йо», которая поднимается
Сухожилие длинной головки бицепса
Бицепс состоит из слияния, с передней стороны плеча – длинной головки бицепса (ДГБ) и короткой головки, которые сливаются в общее брюшко.
Сухожилие длиной головки бицепса можно сравнить с веревкой, которая постоянно скользит и с каждым движением поднимает плечо.
Субакромиальное пространство
Это ограниченное пространство, извне – глубокой поверхностью дельтовидной мышцы, изнутри – акромиально-ключичным суставом, выше и впереди – нижней частью акромиона, и клюковидно-акромиальной связкой; нижнее — наружной поверхностью сухожилия супраспинатуса. Действительно, субакромиальное пространство занято по всей своей полноте синовиальными тканями, скольжение происходит между нижней костной поверхностью акромиона и надостным сухожилием. Именно в субакромиальной сумке (бурсе) откладываются соли кальция в сухожилие и в мышцы плечевого пояса. Субакромиальная сумка создает пространство скольжения вместе с субкоракоидальной сумкой, расположенной около основания клюво-плечевой связки
Длительная неподвижность плеча, локтя или туловища, после травм или хирургического вмешательства имеет пагубное влияние: субакромиальная сумка скольжения не будет играть своей роли в движении и перемещении.
На уровне переднего субакромиального пространства существует потенциальный механический конфликт между верхним сухожилием вращающей мышцы плеча и клювовидно-акромиального свода. Этот конфликт возникает при поднятии руки вбок, между 90˚ и 120˚.
Лопаточногрудной сустав
Лопаточногрудной сустав является ложным, в нем нет хрящевой ткани. Он представлен двумя скользящими плоскостями. Выполняемые движения возможны в полном объеме и в любых плоскостях.
Трапециевидные и дельтовидные мышцы
Элементы мышечно-сухожильные вращающей мышцы плеча и субакромиального пространства, покрыты поверхностным слоем мышц, состоящих из трех волокон, переднего, среднего и заднего, дельтовидной мышцы, которые вставлены, соответственно, на уровне ключицы, акромиона и осью лопатки, чтобы закончиться общим сухожилием, которое представляет собой V-образную дельтовидную бугристость со внешней стороны руки.
Трапециевидная мышца образовывает вместе с дельтовидной настоящую апоневрозную стяжку включения на верхне-переднем уровне акромиально-ключичного сустава, который может быть разорван в плечеключичных местах.
Вывод
Все вышеперечисленные составляющие плечевого сустава отвечают за определенные функции. Патология любой структуры тянет за собой цепочку болезненных реакций.
Знание анатомического функционирования плеча очень важно и необходимо людям, особенно тем, которые активно занимаются спортом. Проинформированные, они могут понять механизм возникновения травм, диагностировать ранние повреждения, чтобы вовремя обратиться к врачу.
ДЛЯ СВЯЗИ С НАМИ
Чтобы получить полную информацию о видах лечения и профилактике заболеваний ортопедии, ревматологии или неврологии, пожалуйста, обратитесь к нам:
телефон +7(495)120-46-92
эл.почта info@euromed.academy
Форма обратной связи
Напишите нам в Telegram
Напишите нам в WhatsApp

Наш адрес — г. Москва, ул. Трифоновская 11
Анатомия коленного сустава
Коленный сустав, будучи одним из самых сложных суставов в человеческом теле, очень часто подвергается повреждениям, затрагивающим как костную структуру, так и капсульно-связочный аппарат.
Коленный сустав сформирован мыщелками бедра с эксцентричной кривизной, а также суставными поверхностями надколенника и большеберцовой кости. Суставные поверхности мыщелков, относящихся к большеберцовой кости, между собой разделены межмыщелковым возвышением с задними и передними бугорками, в которых прикрепляются мениски и крестообразные связки.
Внутрисуставные образования сустава колена — это жировое тело, мениски и крестообразные связки. Жировое тело располагается между фиброзной капсулой, синовиальной оболочкой и связкой надколенника. Жировые тела выполняют роль амортизаторов, которые в процессе движений в суставе переносят напряжение синовиальной оболочки. Они также богаты нервами, кровеносными и лимфатическими сосудами.
Мениски, образованные волокнистым хрящом, повышают степень вогнутости большеберцовой кости. Медиальный мениск имеет полулунную форму, а латеральный – кольцевидную. Латеральный мениск несколько шире, чем мениск медиальный. Его передний рог прикреплен к наружной части медиального межмыщелкового возвышения и передней крестообразной связки (ПКС), а задний рог крепится непосредственно к латеральному межмыщелковому возвышению. Важно знать, что медиальный мениск – полукруг, больший по размеру, чем мениск латеральный. Узкий передний рог данного мениска прикрепляется к медиальному возвышению, находящемуся перед ПКС, а более широкий задний рог крепится к латеральному возвышению впереди задней крестообразной связки (ЗКС), а также кзади от заднего рога латерального мениска. Тем временим, передние рога менисков отделяет ПКС, задние – прикреплены в положении рядом. Наружный край медиального мениска очень прочно сращен с суставной капсулой. Малая подвижность мениска, связанная с этим, предопределяет частое возникновение его разрывов. Латеральный мениск на протяжении 1-1,5 см в наружном отделе отделяется посредством сухожилия подколенной мышцы от капсулы сустава, что обеспечивает большую его подвижность, за счет чего и предохраняет мениск от травм.
Менискам свойственны следующие функции:
- участие в питании, а также смазке гиалинового хряща за счет перемешивания синовиальной жидкости во время движений,
- функция буферная, то есть функция смягчения ударов и сотрясений;
- увеличение зоны контакта и улучшение конгруэнтности;
- контроль механизма движений в суставе колена;
- функция стабилизации.
На 70% ПКС образована переднемедиальным и заднелатеральным пучками. Данная связка отвечает за ограничение передней нестабильности. В процессе ротации голени кнаружи она расслаблена, в то время как при ротации внутрь данная связка напряжена. ЗКС образована переднелатеральным и заднемедиальным пучками. Напряжение в переднелатеральном пучке возрастает от разгибания к сгибанию (тем самым, ограничивая заднее смещение), а напряжение в заднемедиальном пучке увеличивается от сгибания к разгибанию (то есть ограничивает переразгибание). Во время ротации голени кнаружи передние пучки являются расслаблеными, в то время как задние пучки всегда напряжены. Задняя крестообразная связка не дает голени смешаться назад и препятствует ее переразгибанию.
Кроме указанных связок сустав колена окружен мощнейшим капсульно-связочным аппаратом, который обеспечивает стабильность, а также движения в суставе.
По своим биомеханическим показателям коленный сустав является наиболее сложным и крупным вращательно-блоковидным сочленением. В данном суставе могут осуществляться следующие три типа движений: сдвиг, качение и скольжение.
За счет такого сложного строения сустав колена обеспечивает стабильность, а также устойчивость при ходьбе, стоянии, беге, прыжках, то есть при любых физических или спортивных нагрузках.
Физиология суставов
Человеческое тело имеет более двухсот костных соединений. В теле взрослого человека многие из этих соединений двигаются очень мало или вообще неподвижны, поэтому мы в большинстве своем и ничего не знаем о них. В этой статье мы опишем анатомию и функцию суставов, прежде чем перейти к обсуждению поражений суставов при ревматоидном артрите (РА).
СУСТАВЫ ЧЕЛОВЕКА
Суставы могут быть разделены на три основных типа в зависимости от разрешенного природой объема движения в каждом соединении: неподвижные, слегка подвижные, и свободно подвижные. Различные типы соединений работают по-разному для достижения различных функций.
НЕПОДВИЖНЫЕ СУСТАВЫ
Суставы отдельных костей черепа и таза являются примерами жестких, неподвижных, или иначе фиксированных, суставов. Эти суставы подвижны только в раннем детстве, в период роста, или в особых случаях, таких как беременность. Эти суставы особенны тем, что РА на них не влияет.
СЛЕГКА ПОДВИЖНЫЕ СУСТАВЫ:
Некоторые суставы, например, между позвонками в позвоночнике, имеют возможность нормально двигаться лишь слегка. Костные структуры позвонков (спинной и шейный отдел позвоночника), разделены подушкой хряща, который называется межпозвоночный диск. В самом деле, когда эти суставы движутся больше, чем очень необходимо, могут возникнуть проблемы. Вот всем известная «грыжа межпозвоночного диска», например, может произойти, когда чуть-чуть мобильный диск движется дальше, чем следовало. Эти суставы также не затрагиваются при ревматоидном артрите.
СВОБОДНО ПОДВИЖНЫЕ СУСТАВЫ
Свободно подвижные суставы, известны как синовиальные соединений или диартрозы. Эти виды суставов большинство людей думают, когда просят назвать совместной. Плечи, локти, запястья, пальцы рук и ног, суставы бедер, коленей и лодыжки все свободно подвижные суставы. Синовиальные суставов могут быть затронуты РА.
Существуют большие различия между различными синовиальными суставами с точки зрения структуры и функции. Для того чтобы приспособить широкий диапазон движения у нас есть шаровидные и шарнирные суставы. Например, в коленных и локтевых суставах возможность на движение преимущественно в одном направлении, потому что контуры костей на суставы подходят друг другу, как стержень. В тазобедренных и плечевых суставах, однако, допускается движение по многим осям и направлениям. Хотя функции различных синовиальных суставов устроена по-разному, все они состоят из одинаковых деталей.
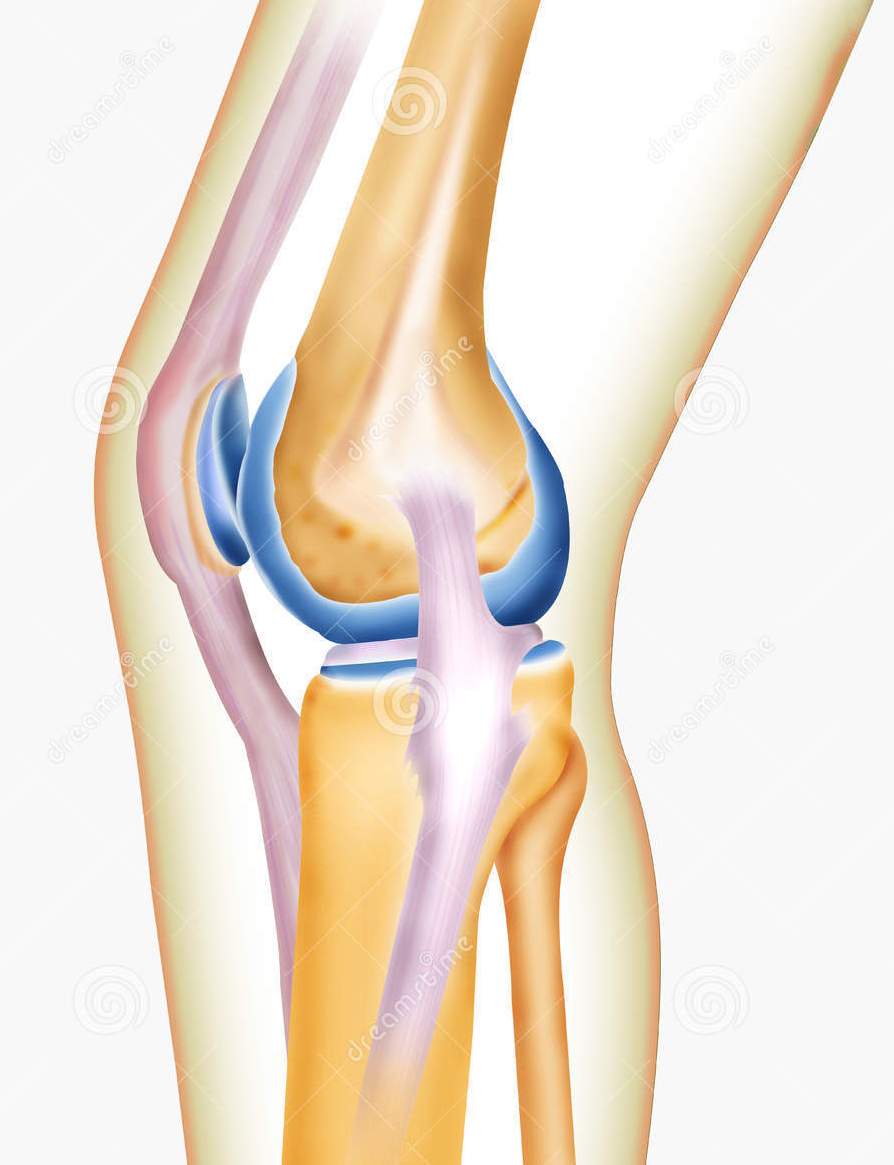
ИЗ КАКИХ ЧАСТЕЙ СОСТОИТ СИНОВИАЛЬНЫЙ СУСТАВ?
Синовиальные суставы состоят из поддерживающих структур, включая хрящ, сухожилия, связки и мышцы, которые состоят из различных видов ткани. Каждый тип тканей, в свою очередь, состоит из специализированных клеток, которые придают ему одно или несколько специфических свойств, они-то и позволяют суставу нормально функционировать. Свойства тканей разных структур, которые способствуют полноценному суставов относятся упругость, эластичность, сжимаемость и прочность.
Суставная капсула является фиброзным покрытием, обволакивающей структуры внутри сустава. Волокнистая ткань состоит из тонких, нитевидных структур. Эта упругая ткань похожа примерно на «хрящ» как в жестком стейке.
Синовиальное покрытие или синовиальная оболочка, является чем-то на подобии подкладки внутри суставной капсулы. Это гладкая, тонкая мембрана, которая обычно состоит из тонкого слоя клеток. Она имеет богатое кровоснабжение, что позволяет питательным веществам легко быть поставленным внутрь суставов. Синовиальная оболочка и ее клетки вырабатывают смазку, которая называется синовиальной жидкостью (или синовиальным выпотом), которая одновременно смазывает и питает сустав. Одним из компонентов этой жидкости, смазочное вещество под названием гиалуроновая кислота, которая выделяется выстилающими клетками синовиальной оболочки. В нормальном суставе, небольшое количество этой жидкости держит хрящевые поверхности смазанными и уменьшает трение во время движения сустава.
Гиалиновый хрящ покрывает суставные концы костей. Эта ткань состоит из клеток хондроцитов, которые внедряются в окружающие ткани, называемого хрящевой матрикс. Хрящ имеет скользкую поверхность, которая легко сжимается и гладко скользит, когда сустав двигается. Свойства губкоподобной сжимаемости хряща позволяет ему впитать жидкость и питательные вещества, которые вырабатываются синовиальной оболочкой. Прочный каркас из волокон соединительной ткани коллагена, которые содержит хрящ — все вместе и придает ему долговечность. Продуманная конструкция хряща позволяет ему сжиматься при ударе, сохраняя его глянцевую поверхность для минимизации трения, что также обеспечивает своеобразную подушку для костей. В отличие от синовиальной оболочки, хрящ не имеет прямого кровоснабжения; это может ограничить его способность исцеляться, когда происходят его повреждения.
Кости, их соединения
Мы открываем новую главу анатомии, посвященную опорно-двигательному аппарату. Именно он обеспечивает опору для организма, поддерживает части тела в необходимом положении, служит защитой внутренним органам и обеспечивает локомоторную функцию — движение.
Кости — основа опорно-двигательного аппарата, который мы начинаем изучать. Остеология (от греч. osteon — кость) — раздел анатомии, посвященный изучению костной ткани, отдельных костей и скелета в целом.
Помимо того, что вы узнали о строении костей в разделе «соединительные ткани», существует еще ряд важнейших моментов, на которые я обращу внимание в данной статье.
Скелет и суставы — пассивная часть опорно-двигательного аппарата, мышцы — активная часть. Сокращаясь, мышцы меняют положения костей — возникают различные движения.
Строение кости
Кость состоит из органических и неорганических веществ. Органические вещества представлены оссеином (от лат. os — кость), неорганические вещества — фосфатом кальция. Эластичность костей обусловлена оссеином, а твердость — солями кальция. В норме это соотношение представляет баланс.
У детей кости более эластичны и упруги, чем у взрослых: в них преобладают органические вещества. В костях пожилых людей снижается содержание как органического компонента, так и неорганического — солей кальция, поэтому кости пожилых хрупкие и подвержены переломам.
Компактное вещество кости формируют костные пластины, плотно прилегающие друг к другу и образующие остеоны (структурные единицы компактного вещества костной ткани). Компактное вещество придает кости прочность.
Губчатое вещество также содержит костные пластинки, однако они не образуют остеоны, в связи с чем губчатое вещество менее прочное, чем компактное вещество. В губчатом веществе между костными перекладинами (костными балками) расположен красный костный мозг.

В красном костном мозге проходят начальные стадии развития форменные элементы крови: здесь появляются эритроциты, лейкоциты, тромбоциты.
Желтый костный мозг (жировая ткань) выполняет питательную функцию: здесь накапливаются питательные вещества — жиры (липиды). В случае большой кровопотери желтый костный мозг способен замещаться клетками красного костного мозга.
Локализуется желтый костный мозг в костномозговых полостях (костномозговом канале) трубчатых костей (в диафизах).
Итак, подведем итоги. Губчатое вещество — место расположения красного костного мозга — центрального органа кроветворения. В полостях трубчатых костей располагается желтый костный мозг, выполняющий питательную функцию и способный замещаться клетками красного костного мозга при больших кровопотерях.

Структурная единица компактного вещества кости — остеон, или Гаверсова система. В канале остеона (Гаверсовом канале) проходят кровеносные сосуды, нервы. Располагаются остеоны по направлению действия силы, что определяет механическую прочность кости.
Основные клетки костной ткани, изученные нами в разделе «соединительные ткани»: остеобласты, остеоциты и остеокласты. Остеоциты имеют отростчатую форму и располагаются вокруг Гаверсова канала.

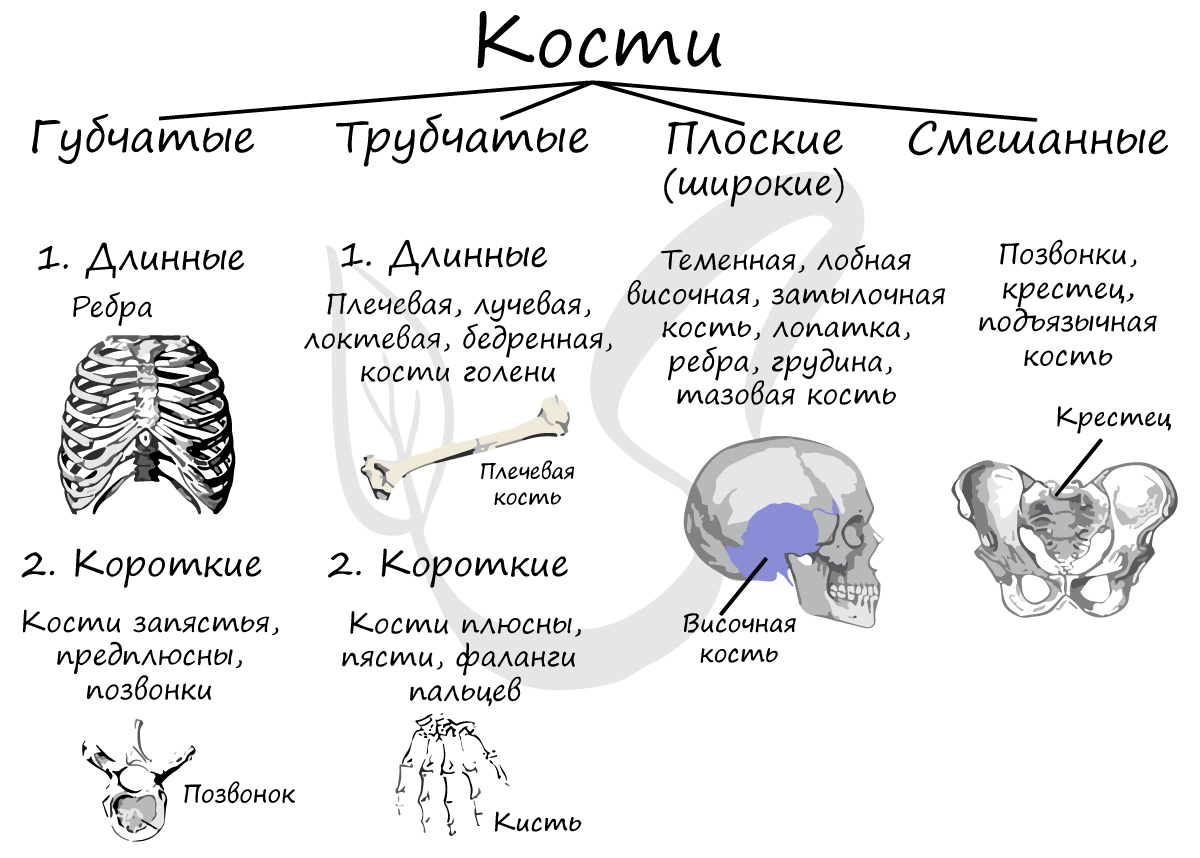
Классификация костей
Кости цилиндрической формы, чаще всего их длина больше ширины. В полости трубчатых костей находится желтый костный мозг.
К длинным трубчатым относятся бедренная, малоберцовая и большеберцовая кости, плечевая, лучевая и локтевая кости. К коротким — плюсневые и пястные кости, фаланги пальцев. При движении трубчатые кости выполняют функции подобно рычагам, которые приводят в движение мышцы.
Ширина губчатых костей приблизительно равна длине. Губчатые кости покрыты снаружи слоем компактного вещества, состоят из губчатого вещества, в котором находится красный костный мозг.
Губчатые кости: грудина (плоская губчатая кость), ребра (плоские губчатые кости), кости запястья и предплюсны. Ключица — губчатая кость по строению, однако по форме — трубчатая кость.
Для этих костей характерна сложная форма, в ходе развития они обычно образуются из нескольких частей. К ним относят позвонки (позвонок — смешанная губчатая кость), крестец, подъязычную кость. По происхождению к смешанным костям также относится ключица.
Площадь плоских костей значительно преобладает над шириной. Плоские кости сходны по строению с губчатыми костями.
Плоскими костями являются: теменная, лобная, височная и затылочная (кости свода черепа), лопатка, грудина, ребра, тазовая кость.
Строение трубчатой кости
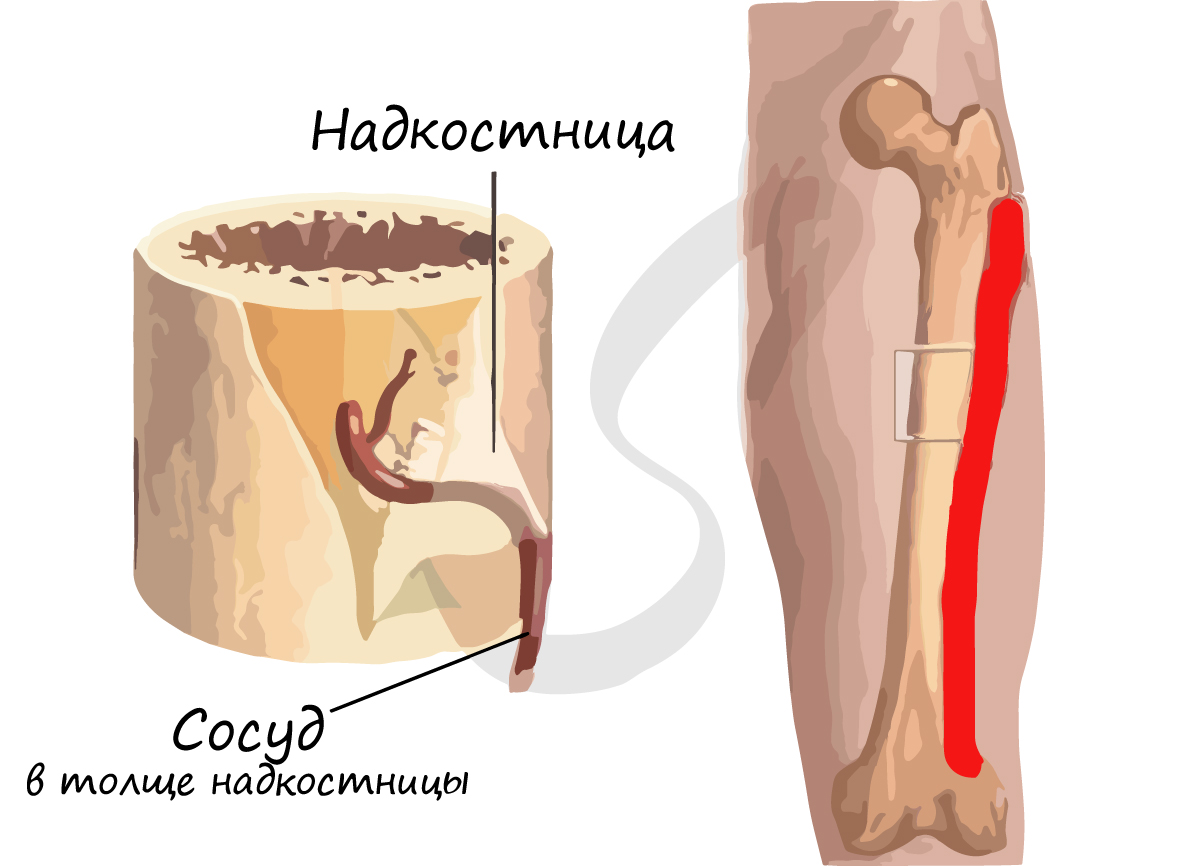
На примере трубчатой кости мы с вами разберем части, на которые подразделяется кость. Поверхность кости покрыта надкостницей — тканью, которая окружает кость, прочно срастается с ней. В толще надкостницы лежат кровеносные сосуды и нервы, дающие ветви внутрь.
- Защитную — наружный слой плотный, защищает кость от повреждений
- Питательную (трофическую; греч. trophe — пища, питание) — в толще надкостницы к кости проходят сосуды
- Нерворегуляторную — в толще надкостницы проходят нервы
- Костеобразовательную — рост кости в толщину, восстановление кости после перелома
Перейдем непосредственно к строению кости. Диафиз (греч. diaphýomai — расти между) — тело кости, обычно диафиз цилиндрический или трехгранный. Эпифиз (от греч. epíphysis — нарост, шишка) — утолщенный конец длинной трубчатой кости. Участок кости между эпифизом и диафизом — метафиз (греч. meta — вслед, после, через).
В диафизах преобладает компактное вещество кости, в эпифизах — губчатое. Эти термины легко объяснить и запомнить с помощью рисунка, так что сделайте схему, и вы быстро их выучите 
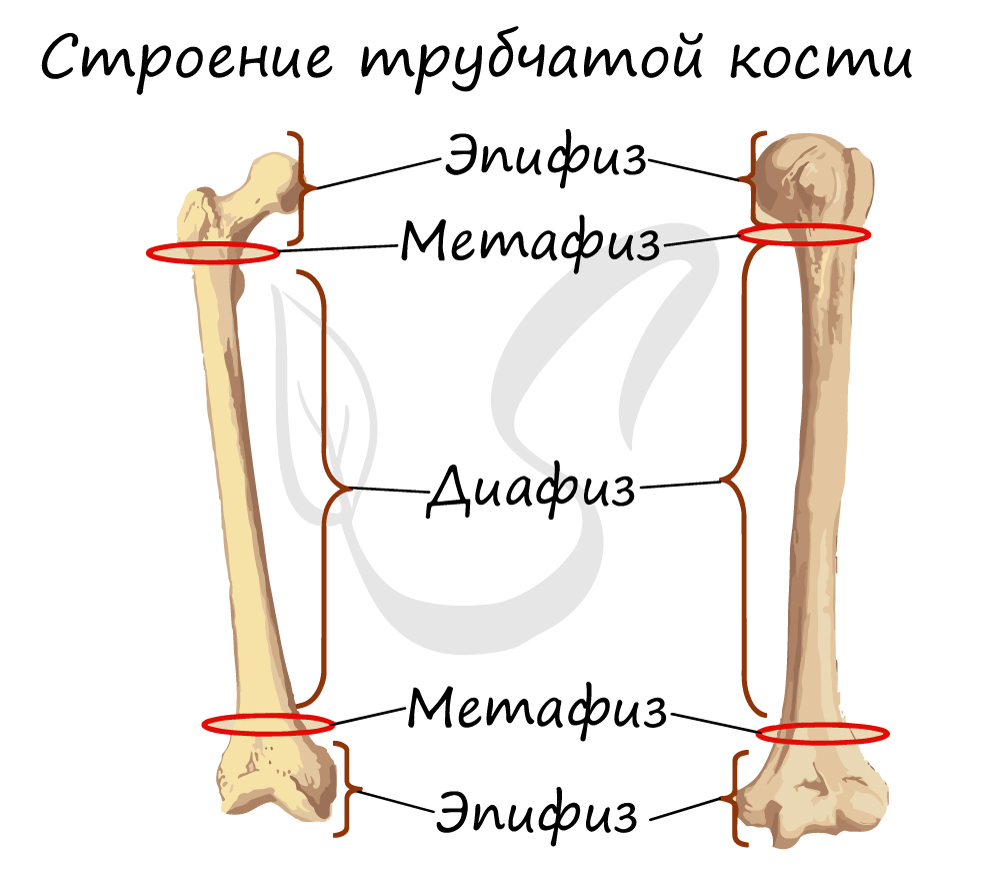
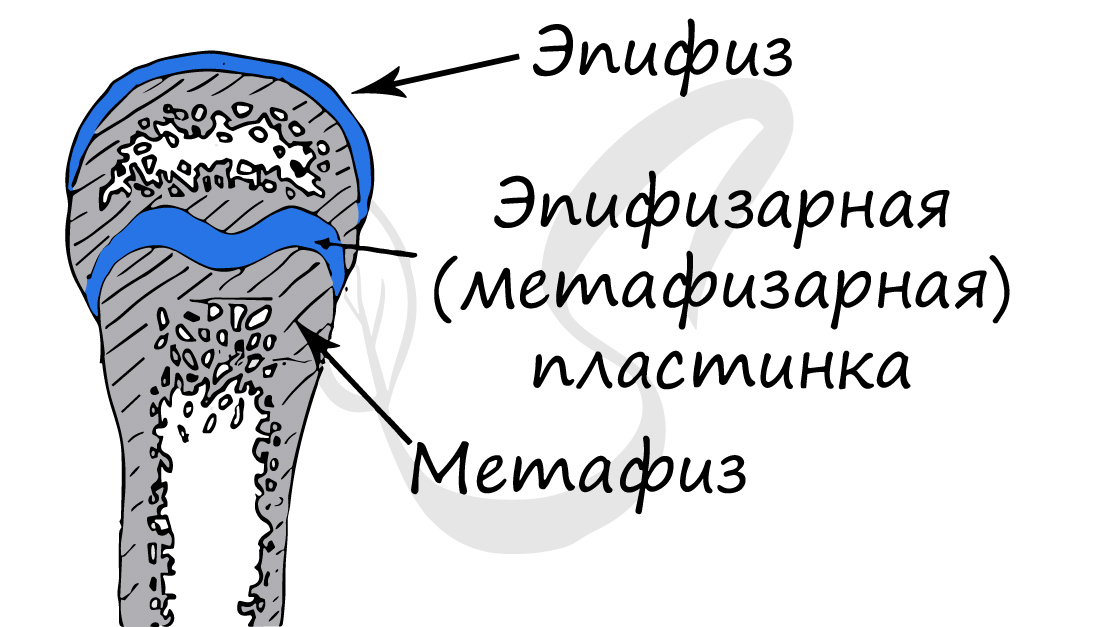
Обратите свое особое внимание на то, что рост кости в длину осуществляется за счет эпифизарной пластинки. Именно за счет этой пластинки, располагающейся между метафизом и эпифизом, происходит рост кости в длину. Эпифизарная пластинка хорошо кровоснабжается.
Соединения костей
Кости могут быть соединены друг с другом неподвижно: кости таза (подвздошная, лобковая, седалищная), кости черепа (кроме нижней челюсти), позвонки крестцового отдела, копчик.
К полуподвижным можно отнести: соединения шейных, грудных и поясничных позвонков, соединения ребер с грудиной. Межпозвоночные диски выполняют амортизационную функцию (фр.amortir – ослаблять, смягчать) — равномерно распределяют нагрузку на позвонки, обеспечивают гибкость и подвижность позвоночника. Обратите особое внимание, что между собой лобковые кости соединены полуподвижно: они образуют лобковый симфиз.

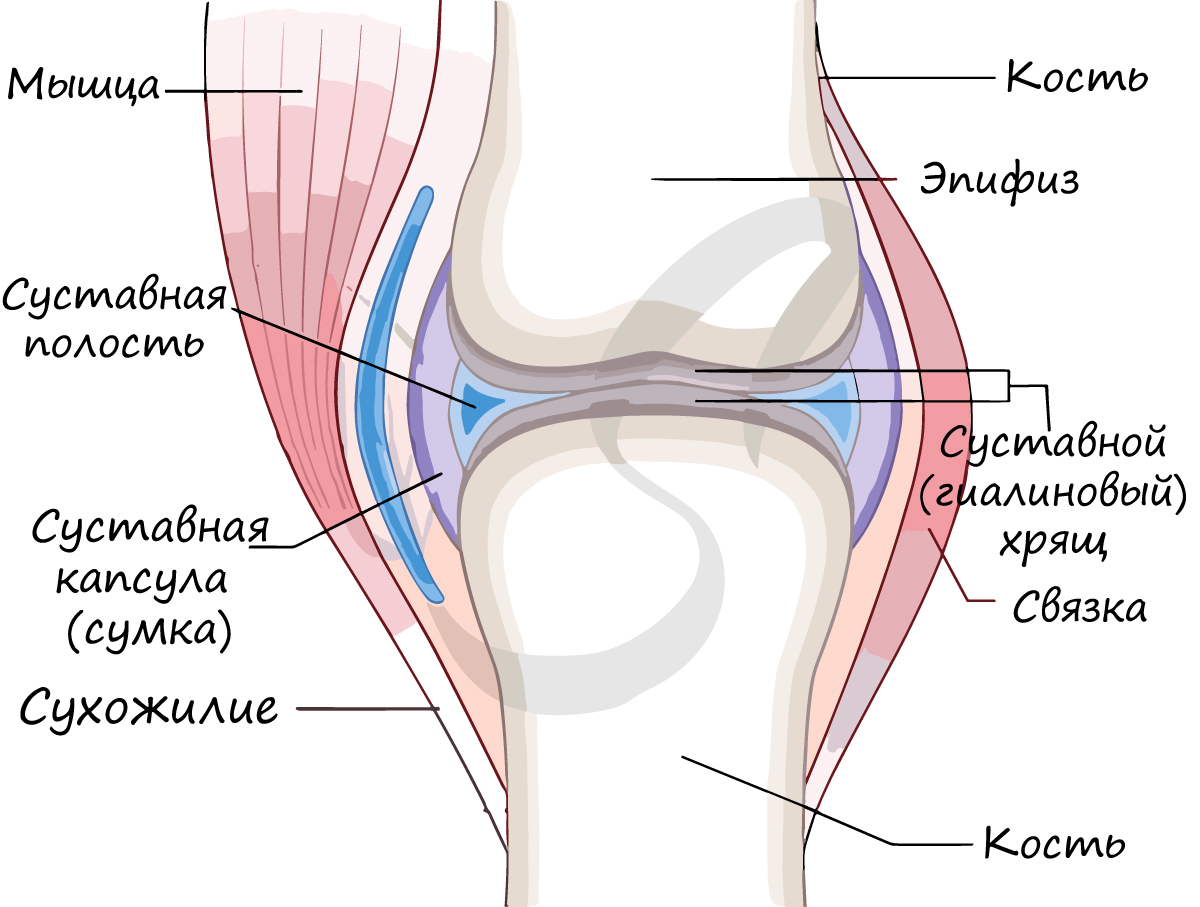
Сустав (синовиальное соединение — греч. sýn — вместе + лат. ovum — яйцо) — подвижное соединение костей скелета. Наука о суставах — артрология (греч. arthron — сустав + logos — учение). Связки — плотные образования из соединительной ткани — укрепляют сустав изнутри и снаружи (связки бывают внутрисуставными и внесуставными).
Поверхности костей в суставе (называемые — суставные поверхности) покрыты гиалиновым хрящом, который снижает трение между костями, выполняет амортизирующую функцию — равномерно распределяет давление.
Суставная сумка (капсула) крепится к суставным поверхностям или в их близи, окружает суставную полость (щелевидное пространство). Суставная сумка изнутри покрыта синовиальной оболочкой, которая секретирует синовиальную жидкость. Синовиальная жидкость заполняет полость сустава, питает сустав, увлажняет его, устраняет трение суставных поверхностей.
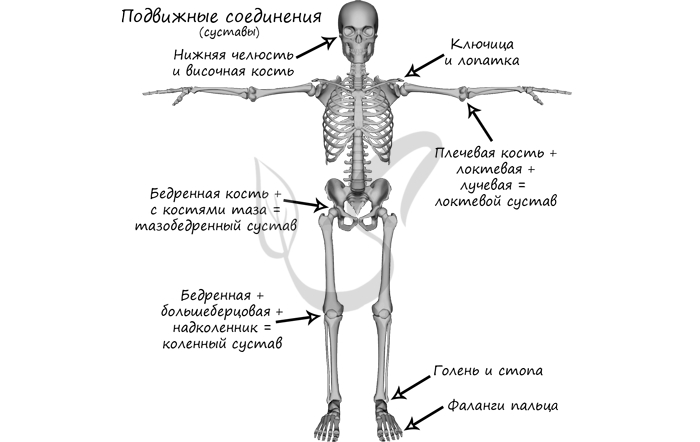
Подвижно в скелете человека соединены: нижняя челюсть + височная кость, ключица + лопатка (сустав малоподвижен), бедренная кость + тазовая кость (тазобедренный сустав), плечевая кость + локтевая + лучевая (локтевой сустав), бедренная + большеберцовая + надколенник (коленный сустав), голень и стопа (голеностопный сустав = большеберцовая + малоберцовая + таранная кости), фаланги пальцев.
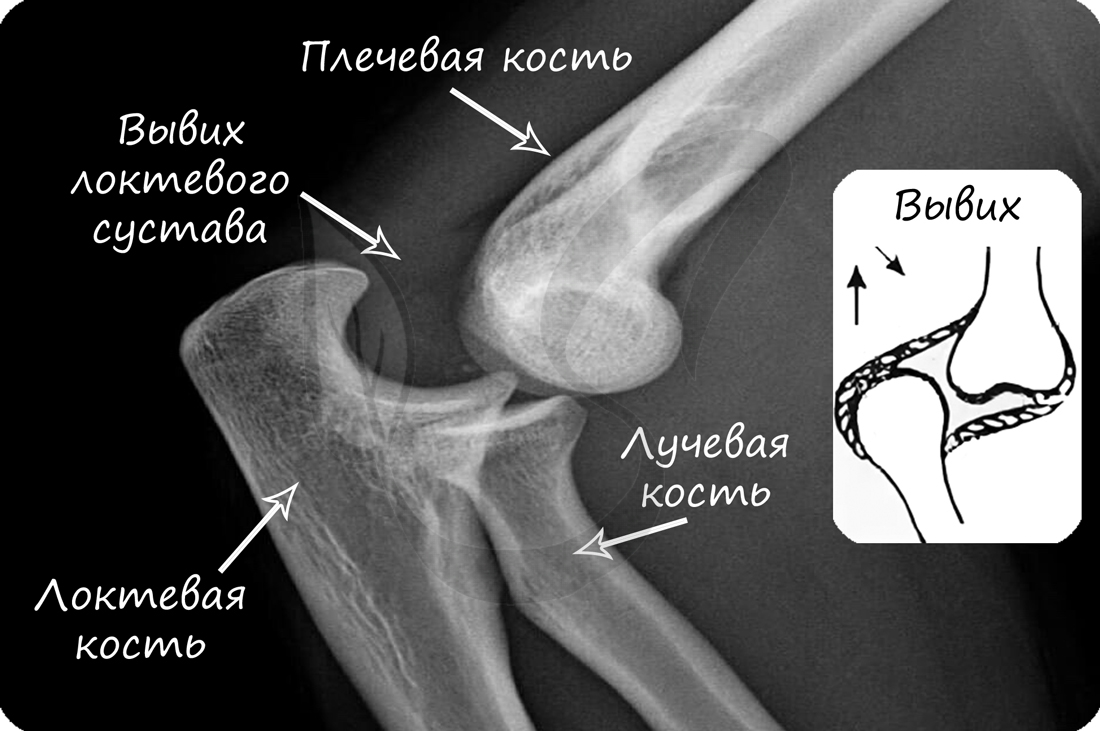
В норме кости могут смещаться относительно друг друга в суставе, однако при травме, слишком резком и сильном движении это смещение может быть слишком сильным: в результате нарушается соприкосновение суставных поверхностей. В таком случае говорят о возникновении вывиха.
Вывих — смещение суставных концов костей, как с нарушением целостности суставной капсулы, так и без нарушения.

Техника оказания медицинской помощи при вывихах:
- Иммобилизация (лат. immobilis — неподвижный) поврежденной конечности с помощью косынок, шин (поддерживающие крепления), путем прибинтовывания конечности к здоровой части тела
- Холод на область поражения, дать обезболивающее (убедившись в отсутствии аллергии)
- Доставить пострадавшего к врачу или вызвать скорую помощь
Перед вправлением вывиха следует делать рентгенологическое исследование, чтобы убедиться в отсутствии переломов костей, которые иногда сопутствуют вывиху.
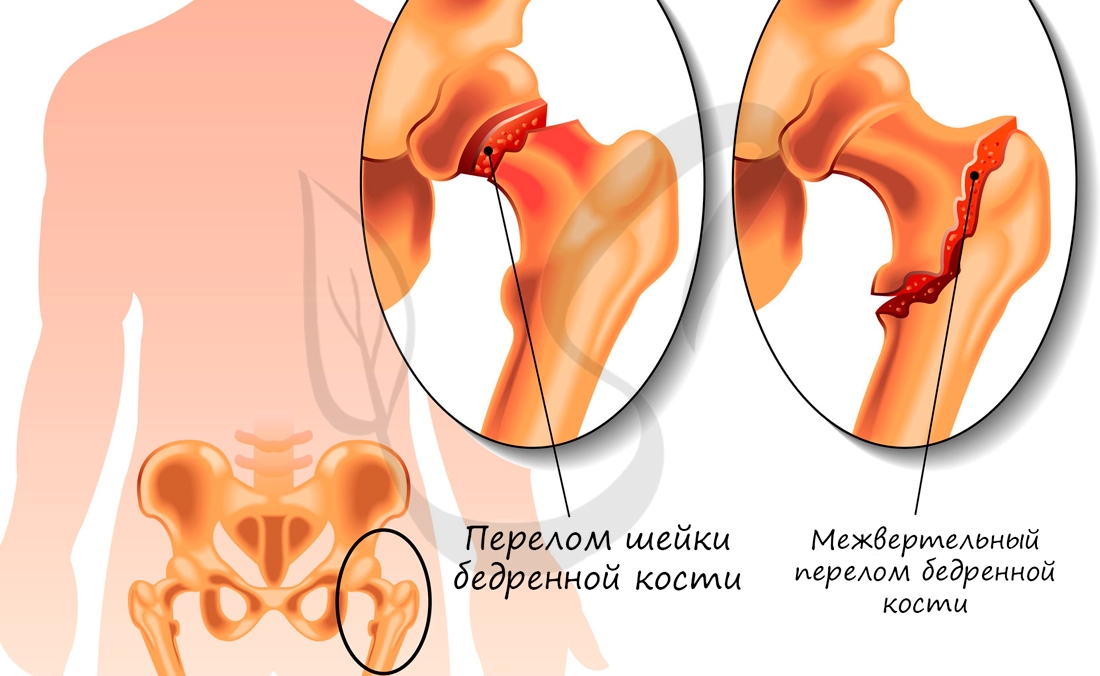
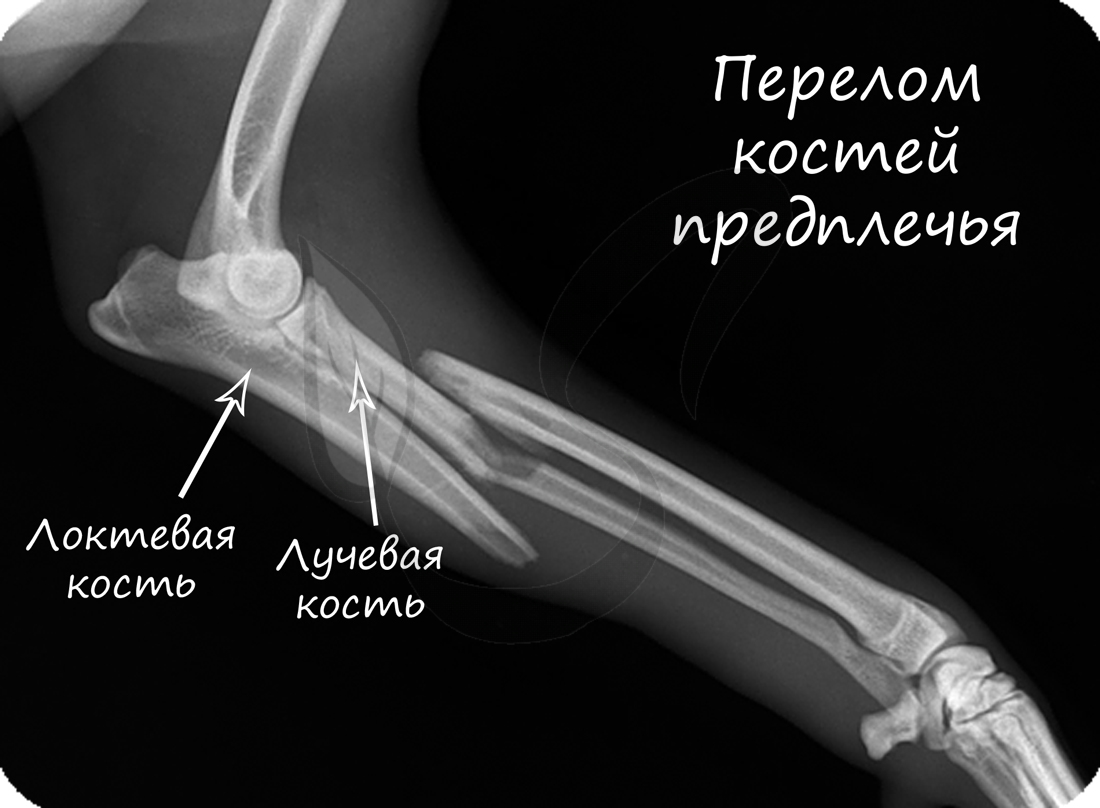
Переломы костей
Перелом кости — частичное или полное нарушение целостности кости, возникающее в результате нагрузки превышающей прочность травмированного участка.
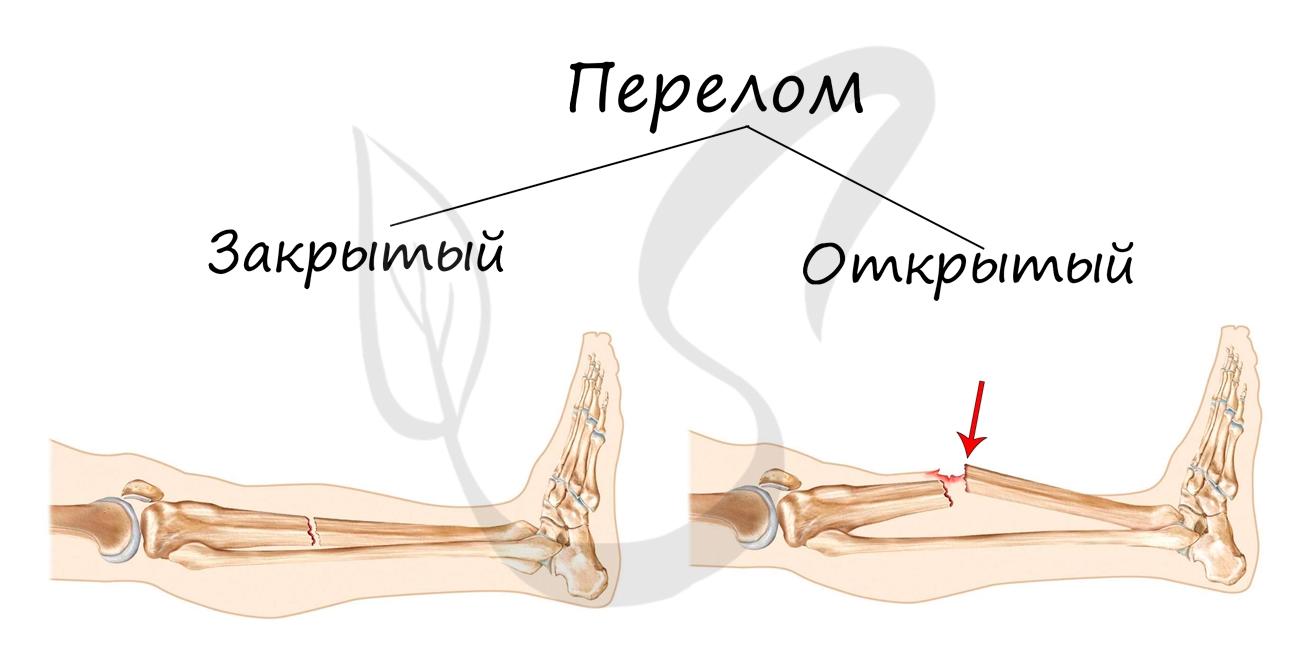
- Открытые — над переломом локализуется рана, проникающая или непроникающая до костных отломков
- Закрытые — перелом без повреждения кожных покровов над ним
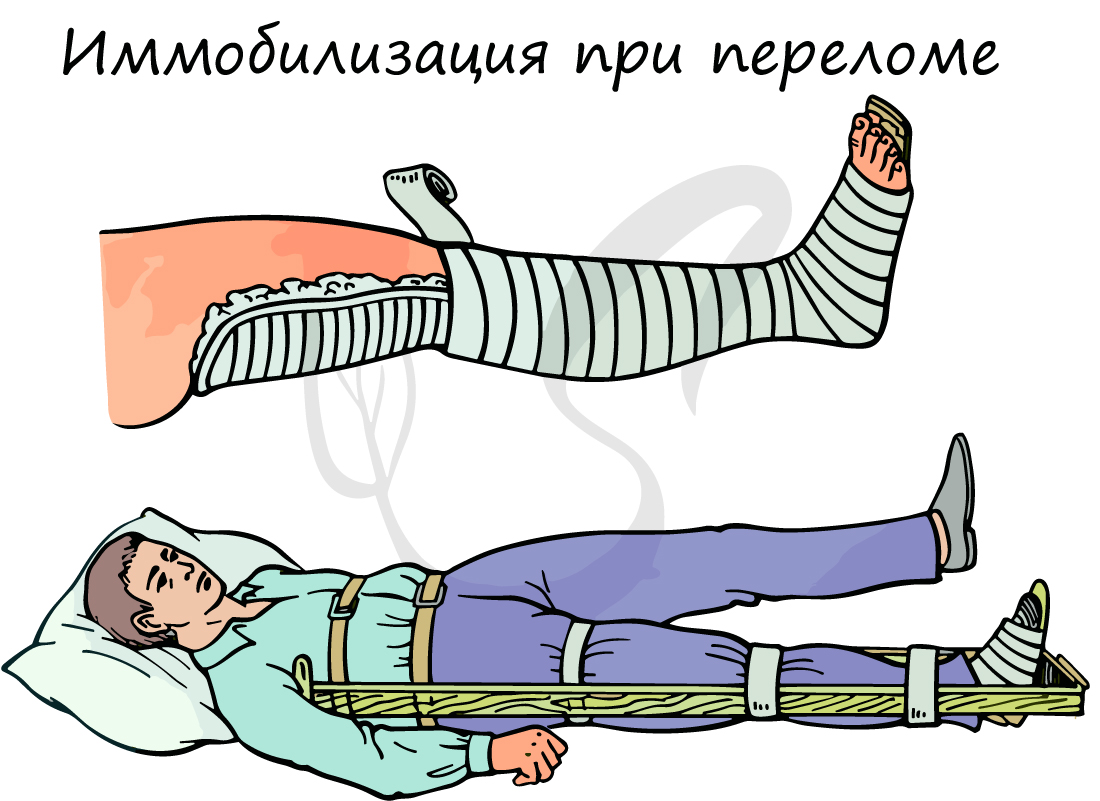
- Вызвать скорую медицинскую помощь
- При наличии кровотечения — его немедленно нужно остановить, наложив жгут
- В случае повреждения кожных покровов — наложить асептическую повязку, используя бинт или чистую ткань
- Дать пострадавшему обезболивающее, убедившись в отсутствии у него аллергии
- Иммобилизовать (обездвижить) поврежденную конечность специальными шинами, зафиксировать суставы выше и ниже места перелома. Для иммобилизации можно использовать подручные средства (палки, доски, прутья и т.п.)
© Беллевич Юрий Сергеевич 2018-2022
Данная статья написана Беллевичем Юрием Сергеевичем и является его интеллектуальной собственностью. Копирование, распространение (в том числе путем копирования на другие сайты и ресурсы в Интернете) или любое иное использование информации и объектов без предварительного согласия правообладателя преследуется по закону. Для получения материалов статьи и разрешения их использования, обратитесь, пожалуйста, к Беллевичу Юрию.
Дисплазия мыщелков бедренной кости, подвывих и наклон надколенника
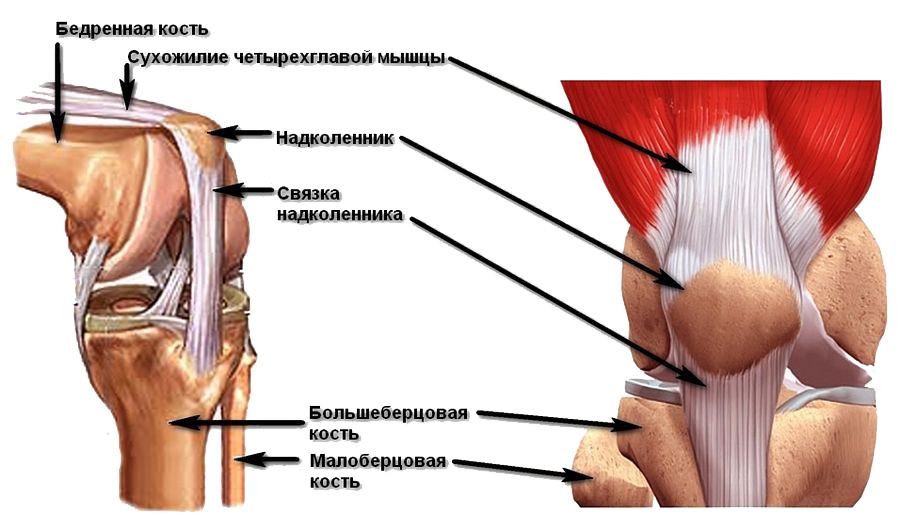
Коленная чашечка, именуемая в медицине надколенником и представляющая собой самую крупную из сесамовидных костей, располагается во фронтальной части колена внутри сухожилия, разгибающего голень. Работая по принципу блока, надколенник обеспечивает мышечную тягу, повышая ее рабочий потенциал.
Анатомия надколенника и коленной чашечки
Сухожилие, в котором расположен надколенник, образовано 4-мя мышцами передней бедренной поверхности. В нижней части коленной чашечки расположена собственная связка надколенника, присоединенная (прикрепляемая) к большеберцовой кости. Когда нога находится в разогнутом положении, коленная чашечка, как бы, плавает в суставной щели над коленным суставом. При этом, при сгибании нижней конечности, надколенник ложится в суставную борозду, расположенную на концах (мыщелках) бедренной кости.
С внутренней части коленная чашечка имеет достаточно толстый (до 5 мм) хрящевой слой, обеспечивающий нормальное скольжение по мыщелку бедра.
На рис. 1 изображено колено в согнутом положении. При этом, коленная чашечка, расположенная в бороздке, работает, как блок, повышая силу тяги сухожилия.
Нормальная работа коленной чашечки возможна при условии центрированного (правильного) его расположения в бороздке бедренной кости. В противном случае может наблюдаться наклон коленной чашечки.
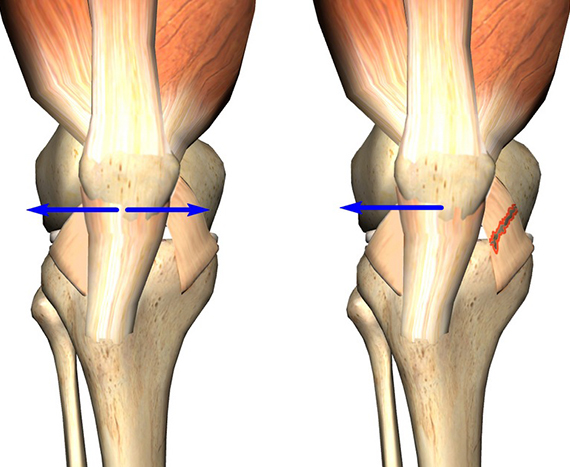
На рисунке слева показано нормальное (центрированное) положение надколенника. Справа – положение надколенника смещено.
В подавляющем большинстве ситуаций, при наличии тех или иных проблем в бедренно-надколенниковом суставе, коленная чашечка смещается в наружную сторону, и лишь изредка – во внутреннюю. Незначительные наклоны во фронтальном направлении могут говорить о наличии высокого давления надколенника на мыщелок, или, как называют данную патологию в медицине, латеральной гиперпрессии. В свою очередь, если коленная чашечка смещается во внутреннюю часть, пациенту диагностируется медиальная гиперпрессия.
Как показывает медицинская практика, даже незначительное смещение надколенника может спровоцировать его подвывих. В то время, как полный выход коленной чашечки за пределы бороздки – ее вывих.

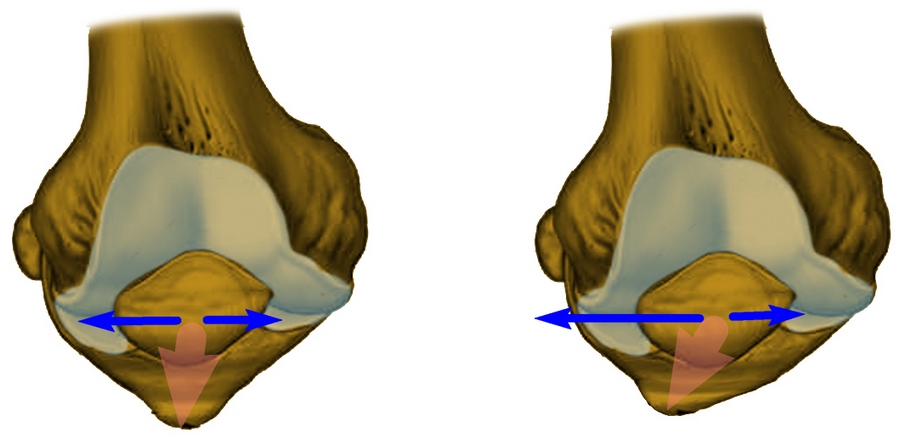
На рис. 3 в направлении слева на право отображено нормальное состояние коленного сустава с одинаковой шириной наружной и внутренней частей. Далее, показана латеральная гиперпрессия, при которой внутренний просвет шире, нежели наружный. На следующем изображении можно наблюдать выход части коленной чашечки за пределы бороздки при подвывихе. И, затем, можно наблюдать полное смещение надколенника за пределы сустава при вывихе.
Наклон, а также подвывих коленной чашечки являются одним из примеров его нестабильности, при которой может наблюдаться полный вывих.
Причины
Возникновение и патологическое развитие наклона надколенника, а также его подвывих провоцируются множеством факторов и, в большинстве случаев, сразу несколькими.
Наиболее значимыми причинами данного недуга являются:
- аномалии развития нижних конечностей;
- ослабление внутренней связки, либо чрезмерное натяжение поддерживающей коленную чашечку наружной связки;
- слабость внутренней широкой мышцы бедра;
- аномальная форма ног:
- Х-образное или вальгусное искривление голеней;
- высокое стояние надколенника
- внутренняя ротация голени и многое другое.
Анатомически, коленная чашечка имеет 2-е расположенные по бокам связки, удерживающие ее и не дающие ей смещаться внутрь и наружу. При этом, чрезмерное натяжение наружной, либо ослабление внутренней связки могут провоцировать существенное смещение надколенника кнаружи.
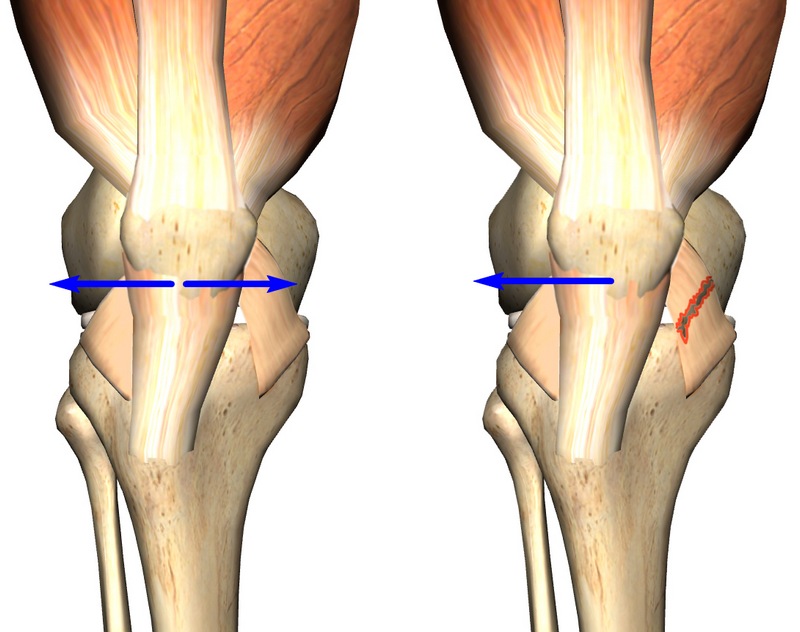
При нормальном, строго центрированном положении коленной чашечки в бороздке (мыщелке), тяга внутренней и наружной связок строго сбалансирована. В случае возникновения дисбаланса (например, при серьезных повреждениях и разрывах связки) надколенник будет смещаться кнаружи вследствие отсутствия компенсации тяги наружной связки.
Помимо связок, стабильность коленной чашечки обеспечивают и мышцы, в том числе и внутренняя (медиальная). Являющаяся составным элементом четырехглавой мышцы бедра, данное мышечное образование отвечает, в том числе, и за стабильность коленной чашечки, исключая ее смещение кнаружи.
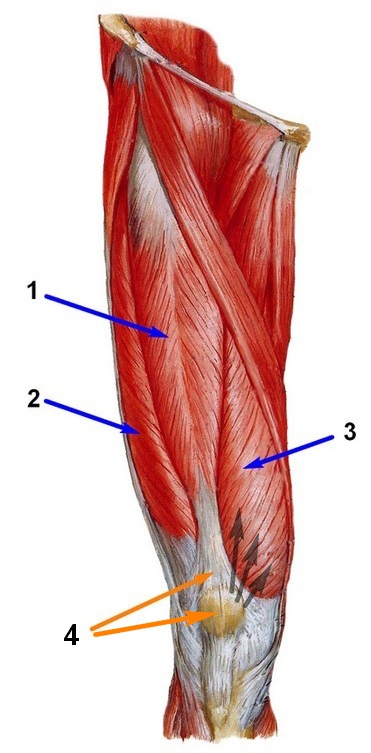
На рис. 5 отображены бедренные мышцы (вид спереди): 1 – прямая, 2 – латеральная, 3 – медиальная, 4 – промежуточная. Черными стрелками отмечена тяга медиальной мышцы.
Вальгусное или Х-образное искривление голеней кнаружи
Голень соединяется с бедренной костью под так называемым Q-углом (углом квадрицепса), определяемым шириной таза. Как правило, у женщин данный угол больше, нежели у мужчин. Как показывает медицинская практика, большая величина угла квадрицепса является дополнительным фактором, провоцирующим повреждение (включая полный разрыв) передней связки.
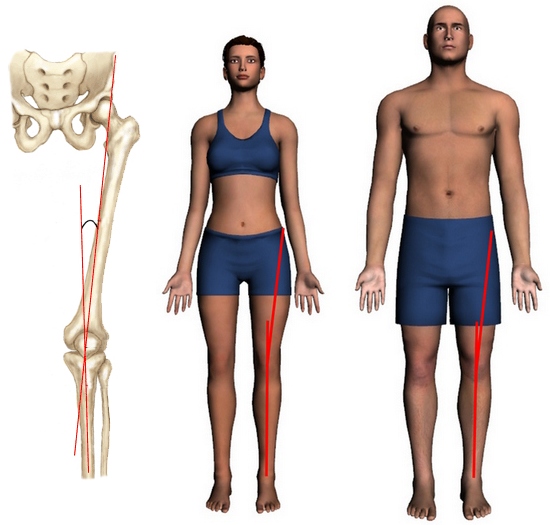
Q-угол у женщин составляет 20°, у мужчин — 15°. При наличии больших показателей может наблюдаться боль в колене или подвывих коленной чашечки.
Дисплазия мыщелков бедра
Для стабильного и надежного удержания надколенника, бороздка, расположенная между мыщелками бедра, должна быть глубокой. В случае наличия так называемой дисплазии и вызванной данной патологией малой глубиной бороздки, коленная чашечка может смещаться кнаружи. Вывить дисплазию позволяют различные лучевые методики – МРТ и рентгенограммы.
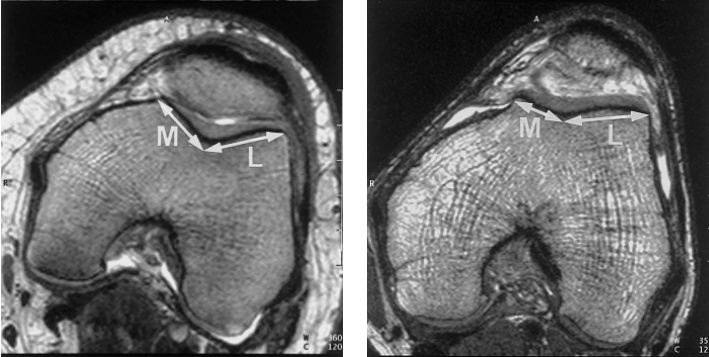
На рис. 7 показаны данные МРТ коленного сустава, отображающие размещение коленной чашечки в бороздке. Слева показана бороздка в нормальном состоянии, справа – при наличии дисплазии мыщелков.
Переразгибание в колене, а также повышенное стояние надколенника провоцируют смещение последнего кнаружи вследствие выскальзывания из бороздки.
Наружное положение бугристости большеберцовой кости, к которой присоединяется связка коленной чашечки
У некоторого количества пациентов бугристость смещена кнаружи (расположена латерально), что провоцирует попутное смещение надколенника.
Подобная ситуация имеет место быть и в случае значительного закручивания голени во внутреннюю сторону (ротации голени внутреннего типа). Этому способствуют врожденные анатомические нюансы строения нижних конечностей, например – плоскостопие.
Закручивание голени во внутреннюю часть провоцирует попутное смещение коленной чашечки
Симптоматика подвывиха и наклона коленной чашечки
В случае патологически неправильного скольжения коленной чашечки в бороздке, зачастую, наблюдается нестабильность первой, а также различной интенсивности болевые ощущения в области коленного сустава.
При этом, чувство нестабильности, хотя и достаточно распространенный, но не основной показатель наличия подвывиха, либо наклона коленной чашечки.
Помимо болевых ощущений, при совершении разгибательно-сгибательных движений колена не редко можно услышать хруст (щелчок), вызванные патологически неправильным скольжением коленной чашечки в мыщелковой бороздке.
Стоит, также, обратить внимание, что подвывиху/наклону надколенника, зачастую, предшествует повреждение тех или иных участков сустава, вызванное, например, осложнениями после хирургического вмешательства, а также полученными ранее вывихами и пр.
В случае патологического подвывиха и/или наклона, скольжение коленной чашечки в мыщелковой бороздке осуществляется с отклонениями. Это, в свою очередь, вызывает существенные повреждения покрывающего данный коленный участок хряща, провоцируя развитие различного рода травм и, в частности, артроза сустава.
Также, в случае продолжительного наклона и/или подвывиха коленной чашечки, в суставной части может наблюдаться скопление жидкости, провоцирующей возникновение отечностей.
Диагностика
Осмотр лечащим специалистом
Согласно распространенной медицинской практике, наиболее частыми симптомами подвывиха и наклона коленной чашечки, является наличие в коленной области болевых ощущений различной интенсивности. В процессе осмотра, специалист уточняет локализацию боли, а также выясняет при совершении каких движений она обычно проявляется. Зачастую, дискомфортные ощущения возникают при совершении сгибательных движений свыше 30° и при определенных нагрузках, например, спуске и подъеме по лестнице.
Также, врач акцентирует внимание на неравномерном развитии отвечающих за разгибание коленно-суставных мышц. Как правило, при наличии подвывиха, а также наклоне надколенника могут наблюдаться атрофические изменения медиальной мышцы.
Однако и это еще не все. В процессе осмотра лечащим специалистом могут проверяться:
- осанка;
- степень искривления нижних конечностей;
- наличие дисплазии бедра;
- наличие плоскостопия;
- Q-угол и многое другое.
Поскольку в нормальном состоянии коленная чашечка перемещается по прямой траектории, ориентировочную оценку состояния надколенника можно выполнить путем разгибания нижней конечности в положении сидя. В случае наличия подвывиха, наблюдается его смещение кнутри. Если же J-признак отмечен при разгибании свисающей конечности – речь может идти о слабости медиальной бедренной мышцы.
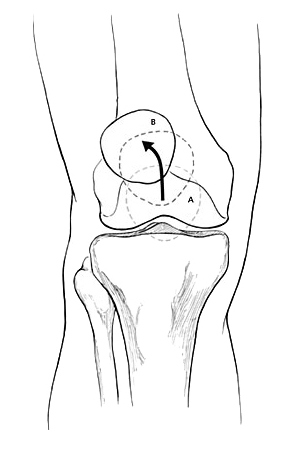
На рисунке показана траектория движения коленной чашечки из точки А в точку В при совершении разгибания нижней конечности. При этом, при наличии подвывиха/наклона, надколенник движется по траектории, напоминающей букву J.
Для наиболее точного диагностирования подвывиха и/или наклона коленной чашечки, лечащий специалист проводит пальпацию пораженного участка. Наличие болевого синдрома, а также не типичная подвижность надколенника могут практически со 100%-й гарантией указывать на наличие недуга.
Кроме того, наличие болезненных ощущений в районе медиального надмыщелка свидетельствует о развитии так называемого признака Бассетта, возникающего, зачастую, при травмировании медиальной связки.
С целью выявления чрезмерной тяги наружной связки проводятся измерения наклона коленной чашечки при разогнутом, находящемся в свободном положении колене. В момент приподнятия ее наружного края, внутренний край фиксируется. Полученный угол, в норме, составляет порядка 15°. Если болевые ощущения начинают возникать в случае меньших показателей – речь может идти о чрезмерном натяжении латеральной связки.
Наличия смещений коленной чашечки по коленно-суставной поверхности могут указывать на ограничивающей ее движения целости структур – суставной капсулы, а также поддерживающей наружной связки и медиальной бедренной мышцы. Для диагностирования недуга, специалист смещает надколенник кнаружи, замеряя полученную разницу смещения, относительно нормы. Смещения менее, чем на ¼ указывают на чрезмерное натяжение медиальной связки, более, чем на ¾ — о гипермобильности.
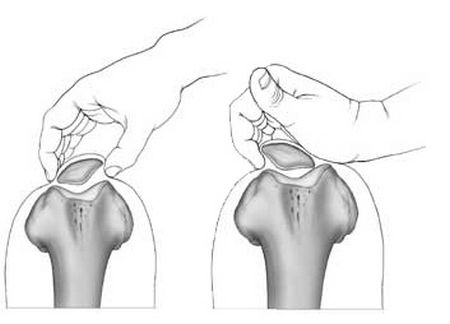
На изображении показан процесс пальпации коленной чашечки (проба Бассета).
Страх, вызванный предчувствием вывиха коленной чашечки
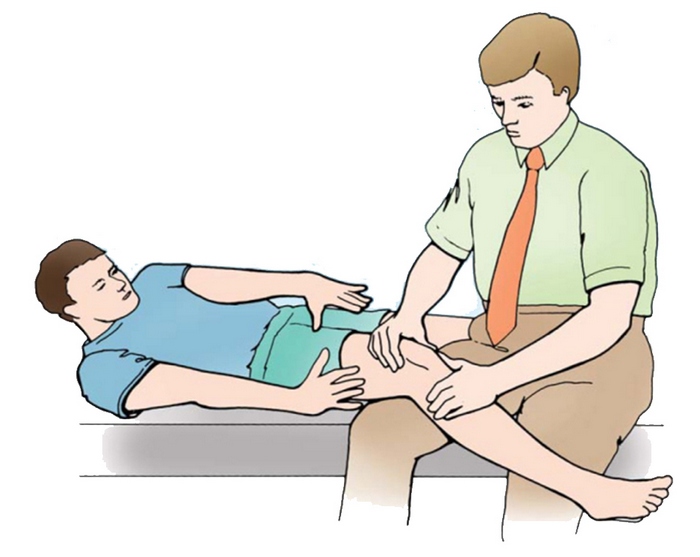
В процессе взятия проб, когда специалист смещает коленную чашечку, пациент может почувствовать дискомфортные ощущения, боль, а также страх вывиха.
Обследование пациента осуществляется в положении лежа, как на спине (чаще всего), так и на животе. При этом, во втором случае, фиксация таза и отсутствие возможности сгибания бедра обеспечивают более точную оценку имеющейся ситуации.
Для того, чтобы подтвердить установленный диагноз, а также разработать оптимально подходящий для конкретной ситуации план лечения, специалист проводит дополнительное обследование посредством лучевых методик – КТ и МРТ.
Первый этап обследования предполагает получение рентгенограммы в боковой и фронтальной проекциях при положении пациента стоя. Данная методика позволяет оценить особенности рельефа и глубину борозды, а также определить высоту стояния коленной чашечки. В этом случае, при получении такой развернутой информации, специалист может выявить деформацию, существенный подвывих или полный перелом коленной чашечки. Дополнительные сведения о размещении надколенника, а также наличии его вывиха или наклона, предоставляет рентгенограмма, выполненная в осевой проекции.
Особенности положения пациента при рентгенограммах по Мерчанту
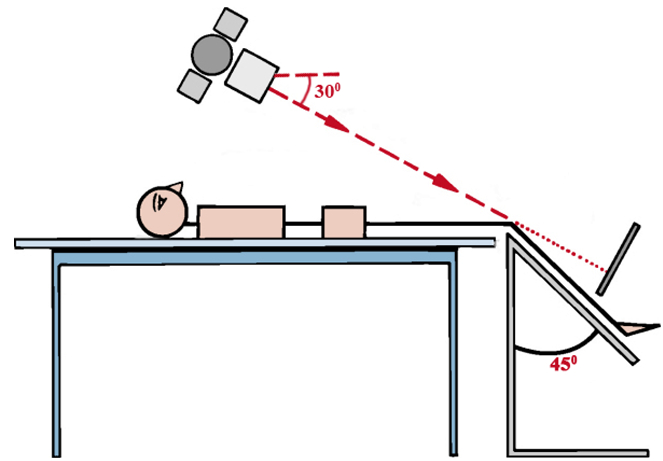
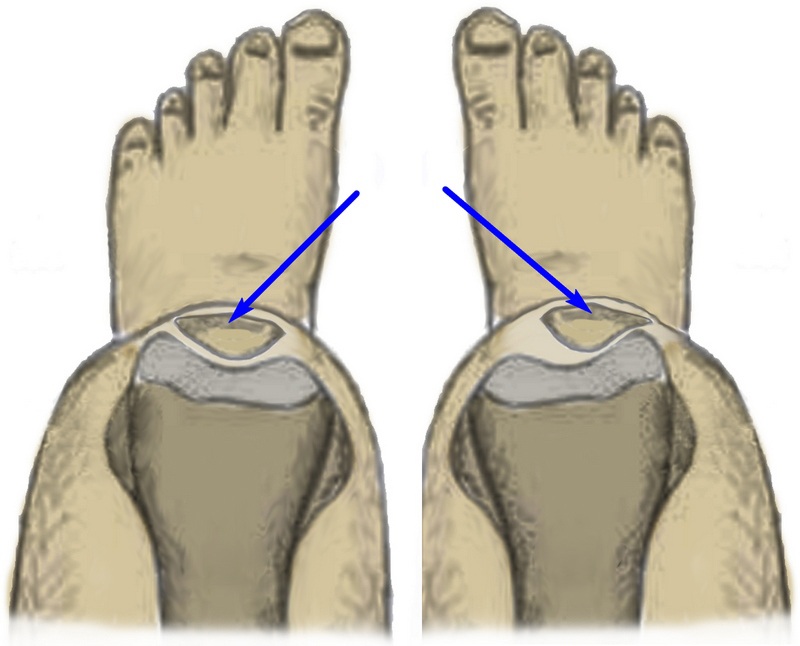
Рентгенограмма по Мерчанту (осевая проекция) демонстрирует наклон надколенника. В этом случае наружная ширина суставной щели меньше, нежели внутренняя.
В отличие от рентгенограммы, компьютерная томография позволяет определить наличие недуга с большей точностью, что объясняется отсутствием искажений и наложений друг на друга структур при получении снимка. Более того, КТ предоставляет возможность получить необходимые данные при любых вариациях согнутой конечности.
Как уже было сказано выше, наиболее значимой причиной возникновения и прогрессирования наклона/подвывиха считается патологическое положение бугристости большой берцовой кости. Как правило, КТ, также, позволяет максимально точно установить особенности пространственного положения борозды, бугристости, и коленной чашечки.
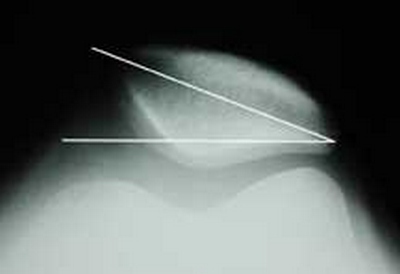
На изображении показано наложение срезов позволяющих вымерять промежуток между бороздой и бугристостью.
МРТ допускается применять для уточнения данных, полученных при проведении КТ и рентгенографических исследований. Однако, наиболее актуальным такой метод является при:
- изучении состояния хрящевой и окружающих ее мягких тканей;
- выявлении повреждений, сопряженных с вывихом коленной чашечки;
- обнаружении суставного выпота;
- определения наличия гематом и др.
Учитывая, что наличие болевых ощущений в колене, зачастую, может быть сопряжено с наличием иного вида проблем, МРТ, как наиболее точная методика, применяется гораздо чаще.
Особенности лечения
Консервативные методики
Как правило, устранение проблем, вызванных наклоном/подвывихом коленной чашечки, проводится по консервативным методикам, основанным, преимущественно, на выполнении специально разработанных физупражнений, позволяющих эффективно восстановить баланс разгибающих мышц.
Эффективным считается и применение так называемого тейпирования, обеспечивающего снижение болевых ощущений в области колена и компенсацию коленной чашечки кнаружи.
Важно, все же, отметить, что в ряде случаев, несмотря на результативность консервативных методик, без хирургического вмешательства на обойтись.
Хирургические методики
Методики хирургического вмешательства основаны на артроскопическом введении через предварительно сделанный прокол видеокамеры, позволяющей детально наблюдать и оценивать надколенник, а также все другие элементы коленного сустава изнутри.
В случае, когда наблюдается только наклон надколенника, выполняют рассечение косой части широкой мышцы, а также всей наружной связки.
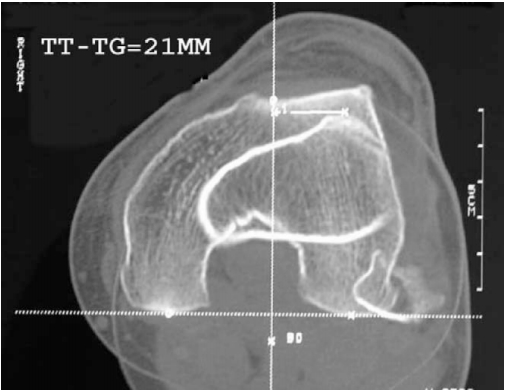
Схематическое отображении артроскопического рассечения наружного края коленной чашечки.
Выше было дано элементарное описание основной и наиболее часто применяемой хирургической процедуры, используемой для устранения подвывиха и/или наклона коленной чашечки. Однако, как правило, существует масса вариаций одной и той же клинической ситуации, что требует индивидуального подхода к ее устранению.
Прогноз
В подавляющем большинстве клинических ситуаций, лечение подвывиха/наклона, имеет благоприятный исход. При грамотном подходе, а также адекватной консервативной и/или хирургической стратегии лечения, с высокой степенью вероятности допускается полное излечение и восстановление пациента, с возможностью достаточно быстрого возврата к активному образу жизни и занятиям спортом.
Разумеется, что при восстановлении интенсивность физических реабилитационных нагрузок следует повышать постепенно, во избежание повторного травмирования некогда поврежденной области колена.