Асептический некроз
Достаточное кровоснабжение каждой зоны в организме необходимо для его полноценной работы. Нарушение кровоснабжения в тканях, включая кости, приводит к их отмиранию и разрушению. Как следствие, со временем больной утрачивает способность к занятиям спортом, а иногда и передвижению в целом. Такое заболевание называют асептическим некрозом. Рассмотрим, что представляет собой данная патология, и как ее правильно лечить.
Лечение асептического некроза в АртроМедЦентре — это:
- Электрофорез (с карипазимом);
- Диадинамические токи;
- Электростимуляция;
- Хивамат-терапия;
- Интерференционные токи;
- Ударно-волновая терапия;
- СМТ-терапия;
- MBST-терапия.
Описание болезни
Другое название асептического некроза – инфаркт сустава. В ходе развития болезни изменяется структура хрящевой ткани сочленения, нарушаются его функции.
Основной причиной возникновения подобного заболевания считается нарушение кровоснабжения, приводящее к недостаточному питанию кровью тканей и, как следствие, к их отмиранию. Также отмечается появление дегенеративных либо дистрофических изменений в структуре костей. Если вовремя не приступить к лечению, есть риск развития серьёзных осложнений.
По мнению специалистов, причина проблемы может быть:
- в нарушении питания кровью тканей на фоне полученной травмы;
- в закупоривании мелких сосудов, что приводит к формированию ишемии и лишению тканей кровоснабжения.
Прайс
Лечение локального асептического некроза любого отдела костей нижних конечностей
Лечение локального асептического некроза костей верхних конечностей
MBST-терапия - Безоперационный метод лечения суставов и позвоночника
Стоимость процедуры 6000-7000 рублей.
При прохождении курса лечения MBST-терапии - 3 процедуры физиотерапии в подарок *.
В любой из названых ситуаций нарушается питание костной ткани, что обычно происходит на фоне:
- Любой костной травмы, приводящей к повреждению сосудов. Начальные симптомы, свойственные некрозу, проявляются примерно спустя 1,5 года.
- Продолжительного приёма кортикостероидов – препаратов, назначаемых пациентам с артритом, аллергией и аутоиммунными заболеваниями. Под их воздействием происходит сужение сосудистых стенок, что негативно отражается на клеточном питании.
- Излишней массы тела и нарушенного метаболизма, что приводит к развитию атеросклероза. Из-за холестерина кровь не может нормально циркулировать по организму. Кроме того, лишний вес – это дополнительная нагрузка на костную ткань. Чрезмерного употребления спиртных напитков, что способствует нарушению метаболических процессов в организме. Это способно также привести к атеросклерозу.
- Аутоиммунных заболеваний, в процессе лечения которых происходит закупорка сосудов. Так как терапия подобных болезней подразумевает прием кортикостероидов, риск формирования некротических проявлений повышается.
- Заболеваний позвоночного столба, при которых происходит сдавливание тканей и сосудов, обеспечивающих питание костной структуры.
Как проявляется некроз
Симптоматика при асептическом некрозе чаще всего отличается. Важно отметить наличие общих признаков:
- нарушения функций ног, во время передвижения появляются болезненные ощущения либо хромота;
- ограниченной подвижности в конечностях;
- атрофии мышечной ткани;
- быстрого прогрессирования патологии.
Остеопороз как причина асептического некроза
Один из главных факторов, провоцирующих асептический некроз – это остеопороз. При данном заболевании меняется структура костной ткани, из-за чего развивается компрессионная обструкция в микроциркуляторном русле. Это способствует формированию ишемии и благоприятных условий для асептического некроза.
С учетом патогенетической связи между остеопорозом и асептическим некрозом пациенту требуется проведение диагностических мероприятий в индивидуальном порядке. Причем, чтобы предупредить остеопороз, рекомендуется назначать обследование даже молодым пациентам, включая лиц детского и подросткового возраста. Это позволит оценить, как быстро набирается костная масса. Лечение остеопороза в Москве в специализированном медицинском центре позволит не допустить развития асептического некроза.
Диагностика
Определить наличие асептического некроза довольно сложно, так как симптоматика напоминает и другие заболевания, а на рентгеновской пленке рассмотреть изменения на раннем этапе не удается. Сегодня в диагностических целях используют компьютерную и магнитно-резонансную томографию. Эти процедуры способствуют выявлению нарушений в костных тканях в начале развития. Кроме того, требуется провести лабораторное исследование крови и мочи, а также пройти осмотр у доктора для оценки рефлексов и подвижности сочленений.
Симптоматика при асептическом некрозе напоминает другие заболевания:
- деформирующий артроз тазобедренного сочленения;
- остеохондроз;
- туберкулёзный коксит;
- посттравматическая остеодистрофия.
Требуется проведение дифференциальной диагностики. Чтобы исключить остеохондроз, проводится рентгенографическое исследование позвоночного столба. Если есть подозрения на развитие туберкулёзного процесса, требуется проведение туберкулиновых проб, а также рентгенографии органов грудной клетки.
Чтобы дифференцировать асептический некроз с артрозом и остеодистрофией, измеряется внутрикостное давление. На фоне коксартроза показатели ниже нормы, остеодистрофия характеризуется незначительным или умеренным, а некроз – выраженным повышением цифр.
- Избавить себя от боли;
- Предотвратить развитие болезни;
- Избежать оперативного вмешательства.
Лечение
После завершения диагностических процедур и постановки диагноза доктор назначает больному соответствующие лечебные процедуры. Современные медикаменты неспособны справиться с некротическими проявлениями, характерными для данной патологии. Если прогрессирование заболевания прекратить невозможно, показана операция.
В настоящее время хирургическое вмешательство – это наиболее действенный способ, благодаря которому удается улучшить качество жизни больному, страдающему от асептического некроза. Однако, операцию не стоит рассматривать как единственный действенный способ лечения.
Терапия при асептическом некрозе требует комплексного подхода.
Эффективное лечение
межпозвонковых грыж и протрузий
артроза коленных, тазобедренных, плечевых и голеностопных суставов
От 3200 руб
Лечение на высокотехнологичном Европейском оборудовании!

Прием ведут специалисты






MBST-терапия
Основной целью MBST-терапии является передача энергии в определенные участки костных тканей, хрящевых тканей суставов, позвоночного столба либо межпозвоночных структур. С помощью такой процедуры все ткани начинают активно восстанавливаться.
После MBST-терапии активизируются процессы метаболизма на клеточном уровне, запускаются процессы регенерации в организме. Процедура помогает избавиться от главных провоцирующих факторов повреждения клеток тканей. Этот метод лечения избавляет от неприятной симптоматики, которая сопровождает процессы разрушения тканей.

„Я и мои пациенты благодарны магнитно-резонансной терапи (MBST-терапии): это по-настоящему современный и действенный метод борьбы с заболеваниями опорно-двигательного аппарата и костей - без боли и каких-либо негативных последствий!“
Когда происходит повреждение тканей в опорно-двигательной системе, это сопровождается сложным процессом разрушения, замедляется естественная регенерация клеток. Такие негативные процессы могут продолжаться на протяжении длительного периода времени. Поскольку обмен веществ замедляется, невозможно быстро вылечить поврежденные суставы. В таком случае используется MBST-терапия. После подачи энергии в нужные участки происходит активизация процессов метаболизма в поврежденной зоне.
Результаты лечения с помощью MBST:
Регенерация клеток тканей в области лечения начинается с первой процедуры. Действие терапии, регенерация тканей, продолжается более 5 лет. Лечитесь методом MBST терапии без приема медикаментов, избавьте себя от операций!
Начните лечение
прямо сейчас!
С учетом изменений, происходящих в тканях, выделяют две формы заболевания:
- Коагуляционный (сухой) некроз. Причина формирования такой формы кроется в свертывании, уплотнении, высыхании белков в тканях, преобразующихся со временем в творожистую массу. Такой процесс объясняется прекращением поступления крови и испарением влаги. Ткань на поврежденном участке становится сухой, ломкой, темно-коричневого либо серовато-желтого цвета с чёткой демаркацией. В зоне отторжения омертвевших тканей наблюдается появление язв, развивается гнойный процесс, формируется абсцесс. Коагуляционный некроз локализуется в селезёнке, почках, пупочном отростке у новорожденных детей.
- Колликвационный (влажный) некроз. Эта форма заболевания характеризуется набуханием, размягчением и разжижение омертвевших тканей с образованием серой массы и появлением гнилостного аромата.
Врачи выделяют несколько разновидностей асептического некроза:
- Внезапное прекращение питания кровью тканей или органа приводит к развитию инфаркта. Ишемическим некрозом называют патологию, при которой атрофируется часть одного из жизненно важных органов – мозга, кишечника, легких, почек или селезенки. При незначительном инфаркте отмечается аутолитическое расплавление либо ткани рассасываются и в дальнейшем восстанавливаются. Результатом инфаркта может стать нарушение жизнедеятельности ткани, всевозможные осложнения, включая летальный исход.
- Частичная атрофия кости, расположенной в секвестральной полости, носит название секвестр. В подобном случае пораженный участок отделяется от здоровой ткани. Чаще всего такое явление наблюдается на фоне гнойного процесса.
- Процесс отмирания кожных покровов, слизистых и мышечных тканей носит название гангрена. Подобная разновидность патологии развивается на фоне некротических проявлений в тканях.
- Пролежни появляются у пациентов, которые в силу обстоятельств вынуждены вести лежачий образ жизни. Причиной формирования подобного заболевания является продолжительное сдавливание тканей и повреждение кожных покровов. Это приводит к образованию глубоких гнойных язв.
При наличии тех или иных симптомов, советуем Вам как можно быстрее обратиться за консультацией к специалисту. Диагностика позволит начать своевременное лечение коленного сустава, что позволит избежать риска развития серьезных патологий и позволит Вам забыть о боли.
У Вас есть вопросы и Вы хотите получить консультацию специалиста? Оставьте свои контактные данные и мы свяжемся с Вами!
Помимо уже описанных разновидностей, асептический некроз классифицируют по стадиям. Есть 4 степени заболевания, каждую из которых характеризуют определенные признаки:
- Первая степень (длительность развития около 6 месяцев). Сопровождается омертвением губчатого вещества в костной головке. На рентгеновском снимке изменения не визуализируются. Болезнь проявляется приступообразной болью ноющего и строго характера, беспокоящей на фоне нагрузок и исчезающей в состоянии покоя. В дальнейшем болезненные ощущения беспокоят постоянно.
- Вторая степень (её называют импрессионным переломом). Сопровождается формированием трещин в области костной головки, нагрузки провоцируют перелом костных балок. Длительность формирования данной стадии – около 6 месяцев. Чаще всего характеризуется непрекращающейся слабо выраженной болью, нарастающей при нагрузках. Наблюдается ограниченная подвижность сочленения, атрофия мышечной ткани. При формировании асептического некроза бедренной головки отмечается уменьшение объёма на поврежденной конечности в сравнении со здоровой. На инстинктивном уровне больной во время ходьбы пытается как можно меньше нагружать поврежденную ногу.
- Третья степень сопровождается разрушением суставной головки, расширением щели в сочленении. Длительность развития этой стадии – 3-5 месяцев. Отмечается выраженное ограничение функциональности сочленения, начинает формироваться атрофия в мышцах.
- Четвертая степень характеризуется полным разрушением суставной ткани с образованием костных наростов на ее поверхности и на вертлужной головке. Больной почти утрачивает способность к самостоятельному передвижению, беспокоит сильная боль.
Стоит отметить, что каждая из перечисленных стадий заболевания продолжается индивидуально в каждом конкретном случае. Течение заболевания может ускориться под воздействием внешних или внутренних факторов. Исход болезни будет благоприятным в том случае, если её выявить на раннем этапе развития и незамедлительно приступить к лечению.
При наличии тех или иных симптомов, советуем Вам как можно быстрее обратиться за консультацией к специалисту. Диагностика позволит начать своевременное лечение коленного сустава, что позволит избежать риска развития серьезных патологий и позволит Вам забыть о боли.
У Вас есть вопросы и Вы хотите получить консультацию специалиста? Оставьте свои контактные данные и мы свяжемся с Вами!
Одной из проблемных зон является головка бедренного сустава. Здесь нередко закупориваются сосуды, отмечается развитие накопительных повреждений при перегрузках и бытовых травмах, при сложных травмах тазобедренного сочленения (перелом шейки бедра). На фоне всевозможных патологических процессов способен развиться асептический некроз головки бедра.
Причина развития асептического некроза обычно кроется в:
- токсическом воздействии на организм при лечении гормонами и цитостатиками, антибиотиками;
- злоупотреблении спиртными напитками;
- стрессах;
- врожденном вывихе бедра (дисплазии);
- остеопении и остеопорозе;
- системной красной волчанке;
- болезни Бехтерева;
- ревматоидном артрите.
Нередко в список факторов, способствующих развитию данной патологии, включают перенесенные болезни простудной и воспалительной природы, при которых замедляется кровообращение.
Чаще всего исход заболевания неутешительный. Отмечается развитие тяжелого деформирующего артроза тазобедренного сочленения, лечение которого чаще всего заключается в проведении эндопротезирования, артродеза сустава либо корригирующей остеотомии.
Исследование тазобедренной области с помощью МРТ помогает определить болезнь на раннем этапе развития. В этом случае можно обойтись консервативными методиками, не прибегая к помощи оперативного вмешательства.
При наличии тех или иных симптомов, советуем Вам как можно быстрее обратиться за консультацией к специалисту. Диагностика позволит начать своевременное лечение коленного сустава, что позволит избежать риска развития серьезных патологий и позволит Вам забыть о боли.
У Вас есть вопросы и Вы хотите получить консультацию специалиста? Оставьте свои контактные данные и мы свяжемся с Вами!
Тазобедренное сочленение включает суставную (вертлужную) впадину и головку бедра. Это самое крупное шарообразное сочленение в организме. Сюда кровь поступает по единственной артерии, проходящей по шейке бедра.
Если нарушено кровообращение, нарушается питание кровью этого участка, туда не поступают кислород и питательные вещества. Изменяется костная структура в худшую сторону. Это делает восстановительную функцию невозможной, что ведет к развитию дегенеративной патологии суставной ткани (остеоартрозу), характеризующейся сильной болью.
Со временем начинает формироваться асептический некроз в тазобедренном сочленении. В подобной ситуации врачи рекомендуют поврежденный сустав заменить на искусственный аналог (проведение эндопротезирования). Благодаря этому удается полностью восстановить двигательную активность.
Развитие разрушительного процесса в суставной ткани колена происходит на фоне травмы и нарушения питания кровью. Это приводит к асептическому некрозу в костных мыщелках, участвующих в образовании коленного сустава. В результате сустав утрачивает способность двигаться, человек может стать инвалидом.
Для заболевания данной локализации характерно возникновение болей и снижение двигательных способностей в колене. С помощью МРТ и сканирования костной ткани удается определить наличие ранних изменений в костях, что делает возможным предотвращение дальнейшей потери массы костей.
Медикаменты нестероидной противовоспалительной группы помогают ослабить болезненные проявления и снять воспалительный процесс. Если показано оперативное вмешательство, больному назначают пересадку костной ткани и декомпрессию (ослабление давления в ней).
При асептическом некрозе прогрессирующего течения рассекают кость. Самая распространенная методика при подобной форме – эндопротезирование сочленения, заключающееся в замене сустава искусственным.
При наличии тех или иных симптомов, советуем Вам как можно быстрее обратиться за консультацией к специалисту. Диагностика позволит начать своевременное лечение коленного сустава, что позволит избежать риска развития серьезных патологий и позволит Вам забыть о боли.
У Вас есть вопросы и Вы хотите получить консультацию специалиста? Оставьте свои контактные данные и мы свяжемся с Вами!
Некроз сустава
Некроз сустава — отмирание костной и суставной тканей, вызванное нарушением кровообращения и питания сустава. Изначально некротический процесс охватывает субхондральную часть кости, затем распространяется далее. Возникает на фоне травм, чрезмерных нагрузок, имеющихся патологий. Основная симптоматика — боль при движении, ограничение или частичная утрата подвижности, спазм или гипотрофия мышц.
Рассказывает специалист ЦМРТ
Дата публикации: 13 Июля 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины возникновения некроза сустава
Некроз развивается в следующих случаях:
- полученных травм колена, переломов шейки бедра, переломовывихов локтевого, голеностопного суставов
- генетической предрасположенности
- имеющихся аутоиммунных патологий
- нарушение кровоснабжения участков костных тканей, дефиците минеральных веществ
- избыточной массе тела или чрезмерных нагрузках
- длительной гормональной и химиотерапии
- злоупотребление алкоголем
Помимо перечисленных причин медики выделяют идиопатический некроз, возникающий спонтанно по неопределенной этиологии.
Симптомы патологии
Некроз головки тазобедренного сустава, а также локализации патологии в других суставах выражается следующей симптоматикой:
- боли в воспаленном суставе, иногда с иррадиацией
- ограничение функциональности при сгибании и разгибании
- хруст, щелчки при движении
На первой стадии боль возникает после физических нагрузок, появление болей в покое говорит о прогрессировании болезни.
На поздней стадии возникает деформация сустава, заметно искривление, укорачивание кости. Асептический некроз коленного сустава, чаще локализуется во внутренней части сустава бедренной кости, дает выраженную хромоту. При поражении плато большеберцовой кости пациенту грозит потеря опорных функций.
Стадии развития некроза
По принятой классификации выделяют три типа патологического состояния:
- асептический некроз — тяжелое заболевание, вызванное гибелью костных клеток вследствие нарушения кровоснабжения, приводящее к артрозу или артриту
- идиопатический — некроз, возникший без видимой причины
- вторичный некроз — асептический некроз, возникающий после химио- или лучевой терапии, приема глюкокортикоидов, на фоне травм или коагулопатий
По тяжести течения и развитию патологии выделяют следующие степени.
- 1-я стадия — затронута губчатая костная ткань
- 2-я стадия — образование трещин, деформация кости, которые видны на рентгене. Например, при некрозе тазобедренного сустава 2 степени проявляется выраженная хромота, укорочение конечности.
- 3-я стадия характеризуется частичным разрушением головки сустава, атрофией мышц, нарушением двигательных функций конечности.
- 4-я последняя стадия – характеризуется практически полным разрушением головки кости, возникновением остеофитов, потерей функциональности.На четвертой стадии некроз тазобедренного сустава и некроз коленного сустава, также плечевого подлежит оперативному лечению.
Асептический некроз головки бедренной кости
Асептический или аваскулярный некроз головки бедренной кости — патология, характеризующаяся омертвлением костномозговых тканей с формированием остеопороза на фоне недостаточного кровотока. Проявляется выраженным болевым синдромом и нарушением движений в области сочленения. Чаще всего диагностируют у мужчин и женщин в возрасте от 20 до 40 лет. Двусторонняя форма патологии считается более распространенной. У некоторых пациентов одновременно выявляют повреждение головки плеча и бедренных мыщелков.
Классификация
В ортопедической практике асептический некроз головки бедренной кости классифицируют по стадиям с учетом изменений по результатам визуальной диагностики и степени повреждения костных структур. Это необходимо для выбора оптимального метода лечения и уточнения прогноза.
Патология включает следующие стадии:
Дорентгеновская. Отсутствие клинических проявлений на рентгене. Пациент жалуется на незначительную боль.
Импрессионные переломы. Рентген выявляет затемнение, нарушение структуры. Появляются микропереломы.
Секвестрация. Изменение формы головки и увеличение просвета щели сочленения. Бедренная шейка становится толстой и короткой.
Репарация. Начинается восстановление. Появляются естественные очертания головки.
Деформирующий артроз. После репарации сочленение остается деформированным.
Без специальных исследований стадировать некроз костного мозга невозможно.
Диагностика
Врач заподозрит омертвление тканей в области сочленения еще на стадии осмотра, когда больной расскажет о жалобах. Внешних признаков недостаточно для постановки диагноза — потребуются инструментальные исследования.
Методы диагностики
Результативный метод диагностики некроза костной, суставной и мягких тканей — МРТ. Сканирование помогает выявить патологию на начальной стадии развития, определить возможную причину, степень распространения и вовлеченность структур в некротический процесс.
Также назначают лабораторную диагностику крови, рентгенографию, УЗИ, КТ — по необходимости.
К какому врачу обратиться
Первоначально с симптомами некротических проявлений обращаются к ортопеду. При запущенной стадии человеку необходима помощь хирурга. Восстановлением после лечения или операции занимаются врач-физиотерапевт и врач ЛФК.
Некроз: что это, общие сведения
Омертвение клеточных структур в тканях или органах провоцирует по множеству причин, начиная от местных травм, нарушений процессов кровообращения. Некроз относится к серьезным болезням, требующим незамедлительного удаления мертвых тканей во избежание дальнейшего его распространения.
Общие сведения и источники развития некроза
Патология приводит к местному омертвению отдельных тканевых участков в живых организмах. Некроз формируется под воздействием внутренних или внешних факторов, в большинстве случаев его возникновению предшествуют разнообразные травмы, нарушения процесса питания клеток или нестабильное кровообращение в проблемной области.
Источники формирования некроза представлены:
механическими факторами – результатом становятся нарушения целостности тканей, их разрывы;
термическими – длительное воздействие низких температур (ниже 15 градусов) провоцирует обморожение, высоких показателей (свыше 60 градусов) – ожоги с последующим омертвением клеток;
электрическими – в зоне прохождения тока наблюдается резкое увеличение показателей температуры, формируются местные ожоги, напоминающие термические поражения;
химическими – кислотно-щелочные составы приводят к развитию влажных или сухих некрозов на фоне повреждений;
лучевыми – радиационное облуче6ние становится источником тяжелых форм патологического процесса;
токсическими – разрушения возникают на фоне влияния токсинов патогенной микрофлоры.
Указанные факторы считаются основными для появления омертвевших участков.
Дополнительные причины некроза
Заболевание может формироваться под влиянием нарушения кровообращения. Первопричиной нестабильной циркуляции крови считается:
продолжительный спазм или сдавление кровеносных сосудов;
дисфункция сердечно-сосудистого отдела;
изменения в химическом составе крови.
Небольшие отклонения в питании тканей приводят к их омертвению. Повреждения отдельных областей провоцирует появление симптоматики некроза в течении минимального времени.
Скорость развития и глубина проникновения патологического процесса связана:
с особенностями внешних условий и окружающей среды;
наличием или отсутствием патогенной микрофлоры в основном очаге разрушения;
физиологическими особенностями отдельных организмов;
общим состоянием здоровья.
При охлаждении, нагревании или проникновении болезнетворных микробов в зону омертвения может возникать ускорение процессов некроза.
Основные разновидности патологии
Специалисты подразделяют болезнь по этиологическим факторам, представленным:
Ишемическим поражением – инфаркт на клеточном уровне развивается как последствие закупорки сосудов воздухом, кровяными бляшками. Проблема встречается при спазмах артерий, повышенного напряжения органов на фоне кислородного голодания. Инфаркт повреждает ткани почек, селезенки, сердечной мышцы, мозга.
Травматическим – формируется как ответная реакция на прямое воздействие отдельных факторов на ткани. Источником некроза становится повышенная или пониженная температура, влияние радиации и электрического тока.
Трофоневротическим– образуется при нарушениях или заболеваниях, связанных с нервной системой.
Токсигенным – патологическому процессу предшествует проникновение бактериальных или небактериальных токсинов. Иногда отмечается развитие токсического некроза в периоде внутриутробного развития, связанного с влиянием патогенов или медикаментозных средств.
травматическим и токсическим (делится по механизму образования) – прямого типа;
ишемическим, аллергическим или трофоневротическим – непрямого вида.
Дополнительное деление позволяет специалистам выбирать подходящую для организма терапию.
Морфологическая классификация
Дополнительное разделение омертвения тканей помогает выделить следующие разновидности заболевания:
Патология формируется при замедленных гидролитических процессах или повышенных показателях содержащегося белка. Заболевание определяется по наличию сухих участков с плотной консистенцией. Источником проблемы становится поражение мышц при тифе, аллергии, аутоиммунной болезни и пр.
К этой форме относят и творожистый некроз, возникающий после сифилиса, туберкулеза, лимфогранулематоза. Лабораторное исследование с химическим анализом участка показывает содержание большого объема липидов в пораженной зоне.
Патологический процесс выявляется по дряблым тканям, содержащим большие объемы жидкости. Заболевание встречается в тканях, содержащих много влаги, в которых наблюдается активная деятельность гидролитических ферментов. Очагом болезни становится головной мозг и иные участки тела.
При развитии омертвения ткани становятся черного или темного оттенка. Цветовая особенность связана с наличием в клетках соединения, основанного на сероводороде и гемоглобине. Различают две основные формы патологии:
сухую – с поражением конечностей, продолжительным течением;
влажную – со стремительным развитием и присутствием инфекции.
Терапия последней разновидности дается труднее, может провоцировать формирование осложнений.
Повреждение отдельных участков тканей связано с недостаточной циркуляцией крови и нарушениями питания на клеточном уровне, постоянным сдавлением структурных единиц. Пролежни формируются у людей с ограниченной подвижностью в лопаточной, пяточной, крестцовой, локтевой, седалищной области. Некроз может возникать в самых неожиданных местах – под молочными железам у женщин, под зубным протезом на деснах.
Для каждой разновидности патологии используются собственные терапевтические методики. Места повреждений постоянно обрабатываются дезинфицирующими растворами, при необходимости производится иссечение мертвых участков с последующим антибактериальным лечением.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Некроз: причины, симптомы, исход и профилактика
Некроз – необратимое прекращение жизненной активности клеток, тканей или органов в живом организме, вызванное влиянием болезнетворных микробов. Причиной некроза может быть разрушение ткани механическим, термическим, химическим, инфекционно-токсическим агентом. Это явление возникает вследствие аллергической реакции, нарушения иннервации и кровообращения. Степень выраженности омертвления зависит от общего состояния организма и неблагоприятных местных факторов.
Развитию некроза способствует наличие патогенных микроорганизмов, грибков, вирусов. Также негативное воздействие имеет охлаждение в той области, где имеется нарушение кровообращения, в таких условиях усиливается спазм сосудов и ещё больше нарушается циркуляция крови. Чрезмерное перегревание влияет на повышение обмена веществ и при недостатке кровообращения появляются некротические процессы.
Симптомы некроза
Онемение, отсутствие чувствительности – самый первый симптом, который должен стать поводом для посещения врача. Наблюдается бледность кожных покровов в результате неправильного кровообращения, постепенно цвет кожи становится синюшным, потом чёрным или тёмно-зеленым. Если некроз возникает в нижних конечностях, то вначале это проявляется быстрым утомлением при ходьбе, ощущением холода, судорогами, появлением хромоты, после чего образуются незаживающие трофические язвы, некротизирующиеся со временем.
Ухудшение общего состояния организма происходит от нарушений функций центральной нервной системы, кровообращения, дыхательной системы, почек, печени. При этом наблюдается снижение иммунитета из-за появления сопутствующих болезней крови и анемии. Происходит расстройство обмена веществ, истощение, гиповитаминоз и переутомление.
Виды некроза
В зависимости от того какие изменения происходят в тканях выделяют две формы некроза:
Коагуляционный (сухой) некроз – возникает, когда тканевый белок сворачивается, уплотняется, высыхает и превращается в творожистую массу. Это результат прекращения притока крови и испарения влаги. Участки ткани при этом сухие, ломкие, тёмно-коричневого или серо-жёлтого цвета с чёткой демаркационной линией. На месте отторжения мертвых тканей возникает язва, развивается гнойный процесс, формируется абсцесс, при вскрытии образуется свищ. Сухой некроз образуется в селезёнке, почках, культе пуповины у новорождённых.
Колликвационный (влажный) некроз – проявляется набуханием, размягчением и разжижением мертвых тканей, образованием массы серого цвета, появлением гнилостного запаха.
Существует несколько видов некроза:
Инфаркт – возникает в результате внезапного прекращения кровоснабжения в очаге ткани или органа. Термин ишемический некроз означает некроз части внутреннего органа – инфаркт мозга, сердца, кишечника, лёгкого, почки, селезёнки. При небольшом инфаркте происходит аутолитическое расплавление или рассасывание и полное восстановление ткани. Неблагоприятный исход инфаркта – нарушение жизнедеятельности ткани, осложнения или смерть.
Секвестр – омертвевший участок костной ткани располагается в секвестральной полости, отделяется от здоровой ткани по причине гнойного процесса (остеомиелит).
Гангрена – омертвение кожи, слизистых поверхностей, мышц. Её развитию предшествует некроз тканей.
Пролежни – возникают у обездвиженных людей вследствие длительного сдавливания тканей или повреждения кожи. Все это приводит к образованию глубоких, гнойных язв.
Диагностика
К сожалению часто пациентов отправляют на обследование, выполняемое с помощью рентгена, но данный метод не позволяет выявить патологию в самом начале её развития. Некроз на рентгеновских снимках заметен, только лишь на второй и третьей стадии болезни. Анализы крови также не дают эффективных результатов при исследовании данной проблемы. Современные аппараты магнитно-резонансной томографии или компьютерной томографии на сегодняшний день позволяют вовремя и точно определить изменения в структуре ткани.
Исход

Исход некроза бывает благоприятным в случае, если наблюдается ферментативное расплавление ткани, прорастание соединительной ткани в оставшиеся омертвевшие ткани, при этом образуется рубец. Зона некроза может обрастать соединительной тканью – образуется капсула (инкапсуляция). Ещё в участке мертвой ткани может образоваться кость (оссификация).
При неблагоприятном исходе происходит гнойное расплавление, осложняющееся кровотечением, распространением очага – развивается сепсис.
Смертельный исход характерен для ишемических инсультов, инфаркта миокарда. Некроз коркового слоя почек, некроз поджелудочной железы (панкреонекроз) и. т. д. – поражения жизненно важных органов приводят к летальному исходу.
Лечение
Лечение любого вида некроза будет успешным, если болезнь обнаружена на ранней стадии. Существует много методик консервативного, щадящего и функционального лечения, только высококвалифицированный специалист может определить какая из них наилучшим образом подойдёт для максимально эффективного результата.

Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность - "Лечебное дело" в 1991 году, в 1993 году "Профессиональные болезни", в 1996 году "Терапия".
Наши авторы
Сухой некроз
В зависимости от типа некроза назначают определенный вид лечения. Некроз коагуляционного или сухого типа образуется в определенной элемент тела или в органе, при этом, не распространяясь на другие части организма. При сухом некрозе ткани омертвевшего типа медленно подсушиваются. Таким образом, возникает демаркационная линия, которая отделяет здоровые ткани от инфицированных.
Встречаются случаи, когда некротизированная ткань уменьшается в размере. Такой процесс получил название мумификация.
Симптомы
Основная симптоматика следующая:
- возникновение болей в области поражения, связанных с уменьшением кровоснабжения на данном участке (ишемия);
- бледный цвет кожи (вскоре мраморный);
- зона поражения становиться холодной;
- пульс выходит из нормы;
- отсутствует чувствительность;
- онемение.
При этом наблюдается длительная боль в области конечностей. В большинстве случаев наступает спазм в коллатеральных артериальных путях.
Путь распространения некроза начинается с периферической нервной системы в области конечностей, и заканчивается уровнем закупорки сосуда.
В первую очередь необходимо предпринять меры по предотвращению возникновения инфекций в зоне поражения. Для этого используются специальные жидкости, которые вводятся внутрь. Таким образом, снижается риск инфицирования.
Зачастую такой тип некроза не вызывает летальный исход или серьезные последствия для организма, так как при поражении погибают небольшие объемы тканей.
Развитие происходит у людей, иммунитет которых наиболее устойчив. Ткани, имеющие большие объемы белков и минимум жидкости, больше подвержены возникновению. Некроз проходит без патогенных микроорганизмов и не имеет отношение к заболеваниям другого вида.
Причина появления заболевания связана с неправильным кровообращением в определенной тканевой зоне. Как следствие, некроз из-за недостаточного кровообращения и минимальном объёме кислорода в организме может повлиять на поражение других органов, в число которых входят почки, надпочечники, селезенка и сердечная мышца (миокард).
В зависимости от заболевания некроз затрагивает разные части организма:
- атеросклероз и артериальный тромбоз – конечности;
- ожоги и обморожение, болезнь Рейно – ткани в области пальцев;
- тиф сыпного вида – кожные покровы.
Некроз появляется в результате проблем с кровообращением в определенной зоне. При туберкулезе и болезни сапе прогрессирует подтип коагуляционного некроза — казеозный.
При сухом некрозе безжизненные клетки не сразу теряют свой внешний вид, они могу сохранять форму в течение нескольких дней. В тоже время ядро исчезает сразу.
Рассматривая такие клетки под микроскопом можно увидеть только розовую желеобразную массу цитоплазмы. Цитоплазматические белки, за счет своего свертывания, получают определенную стойкость к действию ферментов лизосомального типа.
Такой вид некроза получил такое название за счет сухости и плотности омертвевших участков, за счет обезвоживания.
Разновидности сухого некроза
В медицине известно несколько разновидностей сухого некроза:
- ишемический – наиболее распространённый;
- ценкеровский – возникающий зачастую в области бедра и мышц передней брюшной стенки;
- казеозный – появляющийся при туберкулёзе, сифилисе лимфогрануломатозе;
- фибриноидный – происходящий в тканях соединительного типа.
Лечение сухого некроза
Остановить разрушение клеток в тканях можно двумя способами:
- хирургическое вмешательство;
- применить лечение местного типа.
Местное лечение, наиболее щадящее, и заключается в применение следующих мер: обработка области вокруг пораженного участка антисептиком; наложение повязки, пропитанной этиловым спиртом или другим обеззараживающим средством (борная кислота, хлоргексидин) и т.д. Но не всегда удается обойтись без вмешательства хирургов, так как некроз достаточно сложное заболевание.
Терапия консервативного вида сможет наладить кровообращение в зоне поражения (интимотромбэктомия, шунтирование)
Самостоятельн6о лечить данное заболевание не рекомендуется. Лучше всего обратиться к специалисту, который назначит лечение.
Процесс остановки омертвления клеток ткани достаточно сложный. Чтобы добиться восстановления организма необходимо применять радикальные меры. В таких случаях работа проводиться несколькими врачами, специализирующихся в разных областях медицины
Результаты лечения могут зависеть от нескольких факторов, включая от места подвергшегося поражению, размера участка с некрозом и от общего состояния пациента.
Разрушение тканей может оказать токсический эффект на организм больного, за счет возникновение микробов в зоне поражения. Именно поэтому первые действия направлены на обеззараживание этого участка.
Специалисты рекомендуют как можно чаще посещать докторов с целью проверки состояния своего организма. Такие процедуры смогут помочь выявить заболевание на первичной стадии, что заметно облегчит дальнейшее лечение.
Некроз кишечника
Некроз кишечника — опасное для жизни состояние, которое характеризуется гибелью тканей стенки кишки. Оно может возникать как осложнение онкологического процесса, тяжелого воспаления, инфекции, кишечной непроходимости. У взрослых данная патология встречается редко, чаще всего при раке толстой кишки. Она зачастую сопровождается септическим шоком и неблагоприятным прогнозом.


При подозрении на некроз кишечника действовать нужно очень быстро, в противном случае больной может погибнуть. Хирурги в Международной клинике Медика24 готовы в любое время суток оказать всю необходимую помощь в полном объеме.
Причины некроза кишечника
Одна из наиболее распространенных причин гибели стенки кишки — злокачественные опухоли. В частности, некроз может развиться как осложнение кишечной непроходимости в случае опухолевой обструкции или в результате сдавления кровеносных сосудов крупной опухолью. Некоторые химиопрепараты способны приводить к ишемии (недостаточному кровоснабжению) тканей стенки кишки за счет тромбоэмболических осложнений — состояний, при которых в кровеносных сосудах образуются тромбы, затем их фрагменты мигрируют в более мелкие сосуды и закупоривают их.
Другие причины, способные приводить к некрозу кишечника:
- Заболевания сердца, которые приводят к образованию тромбов: пороки, вызванные ревматизмом, инфаркт миокарда, нарушения сердечного ритма (чаще всего фибрилляция предсердий — мерцательная аритмия), эндокардит, кардиосклероз. Фрагмент тромба способен оторваться, мигрировать в мелкие сосуды кишечника и закупорить их — это состояние называется тромбоэмболией.
- Атеросклероз. Фрагмент атеросклеротической бляшки, как и тромба, способен переместиться в сосуды кишки и заблокировать их.
- Состояния, сопровождающиеся повышением давления в воротной вене, по которой кровь оттекает от кишечника к печени: гнойные процессы в брюшной полости, например, пилефлебит — гнойный тромбофлебит воротной вены, сепсис, травмы.
- Ущемленные грыжи, завороты кишки и другие механические причины, кишечная непроходимость.
- Травмы и тяжелые инфекции, которые сопровождаются поражением стенок кровеносных сосудов.
- Гиповолемический шок — состояние, при котором быстро уменьшается объем крови, например, в результате сильного кровотечения.
- Патологии системы кроветворения.
Симптомы
В процессе некроза в стенке кишечника происходит ряд патологических изменений. Клетки перестают получать необходимое количество кислорода и переходят на анаэробный метаболизм. Тем не менее, им не хватает энергии, чтобы обеспечить жизненно важные процессы. В итоге клетки набухают и разрушаются. В результате развивается воспаление, отек, еще больше ухудшается кровоснабжение тканей. Нарушается иммунологический барьер. Бактерии, которые обитают в кишечнике, токсины и продукты распада тканей попадают в брюшную полость, кровоток. Развивается интоксикация, системное воспаление — сепсис, происходит разрыв омертвевшей стенки кишки. Эти процессы приводят к фатальным последствиям.
Поначалу пациента беспокоят симптомы, вызванные основным заболеванием. Это могут быть такие проявления, как:
- Внезапная боль в животе, которая может быть разной интенсивности, зачастую очень сильная, схваткообразная.
- Дефанс — напряжение мышц живота.
- Рвота.
- Сильные позывы на дефекацию.
- Частый слабый или замедленный пульс, повышение или снижение артериального давления.
- Бледность, землистый цвет кожи.
- Вздутие живота.
- Диарея или, напротив, отсутствие стула, которое отмечалась в течение некоторого времени до возникновения симптомов.
- Примесь крови в стуле.
- Беспокойство, спутанность сознания.
При возникновении этих симптомов нужно как можно быстрее доставить больного в клинику. Если это произошло дома, необходимо сразу вызвать «скорую помощь».
После того как происходит собственно некроз кишки, состояние пациента несколько улучшается. Но это мнимое благополучие, на самом деле оно свидетельствует о смертельной опасности. Далее возникают симптомы перитонита (воспаления в брюшной полости), сепсиса (системного воспаления). Состояние больного резко ухудшается. У него угнетается сознание, падает артериальное давление, пульс становится слабым и частым, кожа становится бледной, землистой, черты лица заостренными. Прогноз сильно ухудшается, такого пациента уже очень сложно спасти.
Асептический некроз головки бедренной кости
Асептический некроз головки бедренной кости – это омертвление участков костного мозга головки бедра с развитием локального остеопороза и остеонекроза вследствие расстройств кровоснабжения. Проявляется нарастающими болями, ограничением движений, нарушением функции тазобедренного сустава. Может стать причиной инвалидизации больного. Диагностируется на основании жалоб, данных объективного осмотра, результатов рентгенографии, КТ, МРТ и сцинтиграфии. В процессе лечения применяется медикаментозная терапия, физиотерапия, ЛФК, ортопедические мероприятия, корригирующая остеотомия. При значительном разрушении головки осуществляется эндопротезирование.
МКБ-10

Общие сведения
Асептический некроз головки бедра (АНГБК) у взрослых пациентов впервые был описан как самостоятельное заболевание в конце 30-х годов прошлого века. Некоторые исследователи пытались объединить данную патологию с болезнью Пертеса у детей, но в последующем было установлено, что в детском возрасте некроз протекает гораздо более благоприятно. Заболевание чаще выявляется в возрасте 25-40 лет, в половине случаев имеет двухсторонний характер. У 15% пациентов обнаруживается аналогичное асептическое поражение других эпифизов длинных трубчатых костей (головки плеча, мыщелков бедра). Соотношение мужчин и женщин составляет примерно 8:1.

Причины
Асептический некроз головки бедра рассматривается как полиэтиологическое заболевание. Непосредственной причиной разрушения бедренной кости является локальная ишемия тканей в результате тромбоза на фоне нарушения кровообращения вследствие патологии сосудов или внешнего сдавления. Основными факторами, вызывающими формирование тромба, считаются:
- Интоксикации. По данным ученых, 65% от общего количества случаев АНГБК вызывается алкоголизмом и продолжительным приемом глюкокортикоидных и химиотерапевтических средств.
- Лучевые поражения:лучевая болезнь, лучевая терапия.
- Болезни системы кроветворения.
- Сосудистая патология: атеросклероз.
- Заболевания соединительной ткани.
- Внутренние болезни: панкреатит, почечная недостаточность, печеночная недостаточность, синдром Кушинга.
- Прочие причины: трансплантация органов, онкологические поражения, декомпрессионная болезнь, аллергические реакции.
Доля асептического некроза, возникшего по неустановленным причинам (идиопатического), колеблется от 15 до 20%.
Патогенез
Пусковым механизмом развития асептического некроза является значительное ухудшение или полное прекращение локального кровообращения, вызывающее гибель участка костномозговой ткани. Вокруг зоны некроза образуется отек. Начинается процесс восстановления, однако из-за продолжающихся нарушений кровотока, обусловленных парезом или спазмом мелких сосудов, местных застойных явлений и агрегации клеточных компонентов крови репарация оказывается неэффективной.
Область омертвления не уменьшается, а распространяется на соседние участки. Из-за отека, асептического воспаления, расширения сосудов и венозного стаза повышается внутрикостное давление, что еще больше усугубляет имеющиеся нарушения. В процесс вовлекаются субхондральные отделы головки, формируется зона остеопороза, а затем – остеонекроза.
Снижение механической прочности кости становится причиной импрессионных микропереломов, которые, в свою очередь, ведут к дальнейшему уменьшению прочности костной ткани. Из-за нарушения питания и отсутствия адекватной опоры на костные структуры гиалиновый хрящ при асептическом некрозе быстро разрушается и замещается фиброзной тканью.
Дальнейшее течение болезни в значительной степени определяется локализацией пораженного участка. При вовлечении верхненаружной зоны процесс обычно продолжает прогрессировать, завершается коллапсом головки и быстро развивающимся тяжелым коксартрозом. При некрозе медиальных участков с меньшей нагрузкой в некоторых случаях наблюдается спонтанное выздоровление.
Классификация
Наиболее рациональной с практической точки зрения считается классификация некроза головки бедренной кости с учетом стадии развития патологии. Такой подход позволяет уточнить прогноз, выбрать оптимальную врачебную тактику, определить необходимость и вид хирургического вмешательства. При этом принимают во внимание, что асептическое омертвление кости является динамическим процессом без четко определяемого момента перехода одной стадии в другую.
Специалисты в области травматологии и ортопедии разработали несколько вариантов систематизации асептического некроза, включающих от 3 до 7 стадий. В России обычно используется классификация, предложенная С. А. Рейнбергом и основанная на особенностях рентгенологической картины:
- 1 стадия (дорентгеновская). Рентгенологические изменения отсутствуют. Может протекать бессимптомно или сопровождаться болями, атрофией мышц и ограничением движений. Результаты гистологического исследования свидетельствуют о наличии локальных некротических изменений в костном мозге и губчатом веществе.
- 2 стадия (импрессионных переломов). На рентгенограмме выявляется гомогенное затемнение, отсутствие структурного рисунка в зоне поражения, локальные уплотнения и снижение высоты головки, расширение суставной щели. Обнаруживается большое количество микропереломов.
- 3 стадия (секвестрации). Головка становится еще более плоской, теряет нормальные контуры, суставная щель продолжает расширяться. На снимках визуализируются отдельные фрагменты кости различного размера и формы, не имеющие нормальной структуры. Определяется утолщение и укорочение шейки бедра.
- 4 стадия (репарации). Фрагментированность костного вещества исчезает. Головка бедренной кости нормально контурируется, однако ее структура еще не восстановлена. В костном веществе иногда просматриваются кистовидные очаги просветления.
- 5 стадия (деформирующего артроза). Костная структура восстанавливается, сохраняется деформация головки, возникшая на 2 и 3 стадии. Головка плоская, расширенная, не совпадает по форме с суставной впадиной. На ее поверхности видны остеофиты, в кости выявляются кистозные полости, образовавшиеся на фоне дистрофических процессов.
Симптомы
Клиническая картина асептического некроза может формироваться постепенно или развиваться внезапно, для двухстороннего процесса характерно более быстрое прогрессирование симптоматики в сравнении с односторонним. Первым проявлением становятся боли в области паха, реже – бедренной кости или пояснично-крестцовой зоны, не сопровождающиеся отеком, локальной или общей гипертермией.
Сначала болевой синдром возникает периодически, затем становится постоянным, его выраженность все больше усиливается. На 3 стадии возможны ночные боли. Иногда интенсивность болевых ощущений настолько велика, что пациенты с асептическим некрозом на несколько дней полностью теряют способность к опоре и ходьбе. После кратковременного усиления симптоматика ослабевает, больные возвращаются к привычному режиму нагрузок.
Нарушения движений усугубляются в течение нескольких месяцев или лет. Вначале снижается объем ротации, ограничивается отведение. В последующем уменьшается амплитуда движений при сгибании и разгибании бедра. По мере развития болезни нарастают атрофические изменения в бедренных и ягодичных мышцах. При осмотре определяется уменьшение объема бедра, уплощение ягодицы. Общая продолжительность заболевания составляет 1,5-2 года.
Осложнения
Тяжесть остаточных явлений после завершения репарации может существенно варьироваться. В исходе возможна контрактура с вынужденным положением и укорочением конечности. При двухсторонних поражениях нередко выявляются тяжелые коксартрозы, сопровождающиеся значимым нарушением функции опоры и движений. Перечисленные нарушения становятся причиной инвалидизации больных, требуют проведения объемных хирургических вмешательств.
Диагностика
Диагностику асептического некроза костно-суставных структур осуществляют врачи-ортопеды. Раньше основным методом было рентгенологическое исследование, не позволяющее обнаруживать ранние патологические изменения. В настоящее время наряду с традиционной рентгенографией при постановке диагноза применяются современные методики, чувствительность которых на ранней стадии достигает 90-100%. План обследования включает следующие методы визуализации:
- Рентгенография тазобедренного сустава. Для повышения информативности используются специальные укладки по Лаунштейну. Вначале на снимках просматриваются участки со сниженной плотностью под субхондральной костью, придающие поверхностным частям головки вид «яичной скорлупы». Затем становится видна деформация головки и некротический очаг в виде плотной тени, окруженной более светлым ободком. В исходе визуализируются изменения, характерные для деформирующего артроза.
- КТ тазобедренного сустава. На начальной стадии при выполнении диагностической процедуры определяются нарушения структуры и плотности костного вещества. В последующем обнаруживается некротический дефект. Метод позволяет уточнить размеры и точное расположение очага деструкции кости, выявленного на рентгеновских снимках.
- Сцинтиграфия. При проведении статического исследования отмечается гиперфиксация радиофармпрепарата в очаге поражения. Интенсивность накопления зависит от активности процесса и степени нарушений кровоснабжения. Динамическая сцинтиграфия на начальных этапах свидетельствует об увеличении, на поздних – о снижении всех фаз кровотока.
Дифференциальная диагностика
Дифференциальную диагностику асептического поражения головки осуществляют с деформирующим артрозом тазобедренного сустава, остеохондрозом, туберкулезным кокситом, посттравматической остеодистрофией. Для исключения остеохондроза используют данные рентгенографии позвоночника. При подозрении на туберкулезный процесс выполняют туберкулиновые пробы, назначают рентгенографию ОГК.
Для различения асептического некроза, артроза и остеодистрофии иногда производят измерение внутрикостного давления: при коксартрозе оно снижено по сравнению с нормой, при остеодистрофии отмечается незначительное или умеренное, при некрозе – выраженное увеличение показателя.

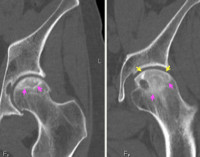
КТ тазобедренных суставов. Множественные кистовидные участки остеонекроза в головке обеих бедренных костей и в подвздошной кости слева.
Лечение асептического некроза головки бедра
В зависимости от стадии процесса и выраженности патологических изменений лечение асептического некроза в зоне головки бедренной кости может быть консервативным или оперативным, производиться амбулаторно или в условиях ортопедического стационара. Этиотропное воздействие предусматривает исключение или уменьшение влияния факторов, спровоцировавших некротические изменения в головке бедра.
Ортопедический режим
Рекомендуется изменение нагрузки на тазобедренный сустав. Мнения относительно продолжительности применения дополнительных приспособлений среди специалистов разнятся. Одни ортопеды предлагают длительную разгрузку сустава сроком до полугода. Другие указывают на высокую вероятность последующей мышечной атрофии, ограничения движений и нарушения двигательного стереотипа.
При варианте лечения с ранней активизацией больным рекомендуют использовать костыли или трость на протяжении 3-4 недель, а потом воздерживаться от инерционных нагрузок (бега, прыжков) и соблюдать режим дозированной физической активности, включающий непродолжительную ходьбу, занятия на велотренажере, специальные комплексы ЛФК.
Консервативное лечение
Используется медикаментозная и немедикаментозная терапия. Лекарственные средства назначаются длительными курсами. План лечения асептического некротического поражения включает в себя:
- Нормализацию кровообращения. На ранних стадиях осуществляется патогенетическое лечение, предусматривающее назначение сосудистых средств сроком до 3 месяцев для устранения ишемии, восстановления реологических свойств крови, предотвращения образования микротромбов.
- Обезболивание. Для устранения болевого синдрома выполняют периартикулярные блокады, используют НПВС общего и местного действия.
- Восстановление костной ткани. Применяют препараты кальция в сочетании с медикаментами, содержащими этидроновую кислоту, в течение 8 месяцев.
Программу консервативной терапии дополняют короткими курсами хондропротекторов с интервалом 6-12 месяцев. На 3 и 4 стадии в сустав вводят стекловидное тело и кислород. Физиолечение включает лазеротерапию и КВЧ.
Хирургическое лечение
Может проводиться в ранние и отдаленные сроки. Целью ранних вмешательств является минимизация разрушения головки бедренной кости, предупреждение развития осложнений. В отдаленном периоде используют методики, направленные на коррекцию стойких нарушений.
- Вмешательства на головке бедра. Для предотвращения коллапса головки выполнят раннюю декомпрессию области поражения. Наиболее эффективной разновидностью декомпрессии считается туннелизация, предусматривающая удаление одного или двух участков цилиндрической формы диаметром до 10 мм с их замещением ауто- или аллотрансплантатом.
- Операции на нижележащих отделах. Еще одним способом уменьшить нагрузку на пораженную зону является корригирующая остеотомия в межвертельной зоне бедренной кости, которая также проводится в раннем периоде заболевания.
- Восстановление функции конечности. При коллапсе головки требуется эндопротезирование сустава. При наличии противопоказаний к установке эндопротеза показан артродез с фиксацией сустава в функционально выгодном положении.
Тактика послеоперационного ведения пациента определяется сроками проведения и видом вмешательства. После декомпрессии рекомендуются режим, определяемый стадией заболевания. После эндопротезирования применяется ранняя активизация, показана ходьба с костылями в течение 2 месяцев. После артродеза требуется иммобилизация на протяжении 3-4 месяцев.
Прогноз
Прогноз при некротическом поражении головки бедренной кости определяется объемом, локализацией и двухсторонним или односторонним характером поражения. Наиболее неблагоприятный исход наблюдается при двустороннем некрозе верхнелатеральных участков головки – после завершения процесса репарации нередко отмечается значительное нарушение движений в суставе, существенно страдает опорная функция, происходит инвалидизация.
При одностороннем асептическом некрозе внутренней зоны остаточные явления менее выражены, чаще сохраняется трудоспособность. После выполнения эндопротезирования объем движений и опорность конечности восстанавливаются. После проведения артродеза отмечается стойкая нетрудоспособность, движения в суставе отсутствуют.
Профилактика
К мерам первичной профилактики относят исключение или минимизацию воздействия провоцирующих факторов. Необходимо отказаться от употребления алкоголя, контролировать продолжительность приема глюкокортикоидов. Важно предотвращать травмы тазобедренного сустава, проводить своевременное лечение заболеваний, способствующих развитию некроза.
Профилактика негативных последствий патологии включает продуманный режим двигательной активности соответственно периоду болезни, своевременное проведение декомпрессии для предупреждения коллапса головки бедра. Для предупреждения развития инвалидизирующих осложнений пациентам следует соблюдать рекомендации врача относительно использования специальных средств, не перегружать больную конечность.
3. Асептический некроз головки бедренной кости: варианты консервативного лечения и результаты/ Шушарин А.Г., Половинка М.П., Прохоренко В.М.// Фундаментальные исследования - 2014 - №10
4. Асептический некроз головки бедренной кости (обзор литературы)/ Антонов А.В., Воловик В.Е.// Кафедра травматологии и ортопедии - 2017 - №3
